Atteinte des nerfs crâniens, troubles visuels centraux et de la

Système Neurosensoriel et Psychiatrique – Atteinte des nerfs crâniens, troubles visuels centraux et de la sensibilité
19/11/2014
SCOTTO DI CARLO Kristel L3
CR: MARIE Claire
SNP
Dr AUDOIN B.
12 pages
Atteinte des nerfs crâniens, troubles visuels centraux et de la sensibilité
Rappel: Nerfs crâniens
Les noyaux de chaque paire de nerfs crâniens se situent à différents étages du tronc cérébral. Il faut garder en
tête quelles sont les localisation de ces noyaux avec globalement une numérotation croissante des paires de
nerfs crâniens de haut en bas.
1/12
Plan
A. Les nerfs crâniens
I. Sémiologie des voies visuelles
II. Nerf olfactif (I)
III. Occulo-motricité (III, IV et VI)
IV.Nerf trijumeau (V)
V. Nerf facial (VII)
VI. Nerf vestibulo-cochléaire (VIII)
VII. Nerf glosso-pharyngien (IX)
VIII. Nerf pneumogastrique (X)
IX. Nerf spinal (XI)
X. Nerf hypoglosse (XII)
B. Quelques syndromes alternes

Système Neurosensoriel et Psychiatrique – Atteinte des nerfs crâniens, troubles visuels centraux et de la sensibilité
A. Les nerfs crâniens
I. Sémiologie des voies visuelles
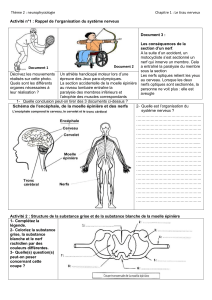
Exploration de l'acuité visuelle : œil par œil, on détermine le plus petit objet nettement perçu: lecture d'une
échelle placée à 5 mètres.
Exploration du champ visuel: il peut s'étudier « au doigt », en demandant au sujet de fixer le nez de
l'examinateur et de dire quand il voie apparaître le doigt de l'examinateur, qui part d'une position externe et se
rapproche progressivement de son nez.
Ce schéma est à connaître +++
Les voies visuelles regroupent les nerfs crâniens ainsi que les nerfs situés en arrière des chiasma optiques
jusqu'au cortex.
Cette anatomie particulière permet de raisonner sur les troubles visuels, de les comprendre, de les interpréter et
de les localiser sur les voies visuelles.
L'information des photo-récepteurs de la partie nasale de la rétine va être véhiculer par les nerfs optiques et
croiser la ligne médiane. Quant à l'information de la rétine temporale, elle, va rester du même côté.
Les chiasmas optiques se situent à l'intersection des fibres.
Le cristallin étant une lentille, la rétine nasale voit l'hémi-champ temporal tandis que la rétine temporale reçoit
le champ visuel nasal.
Le scotome est une lacune du champ visuel d'un œil, central ou périphérique, qui correspond à une lésion de la
rétine ou du nerf optique; il s'agit d'une lésion pré-chiasmatique bloquant toutes les informations de la rétine
(temporale + nasale) et entraînant une cécité monoculaire, le patient ne voit pas de l'œil homo-latéral à la lésion.
L'atteinte est monoculaire lorsque la lésion se situe entre l'œil et le chiasma.
Les hémianopsies sont une perte de la vision dans la moitié du champ visuel. C'est donc un déficit visuel
bilatéral supprimant tout ou partie d'un hémi-champ.
Les hémianospies bi-temporales : pour chaque œil, le secteur temporal du champ visuel est amputé par une
interruption des fibres des rétines nasales, il s'agit le plus souvent d'une atteinte chiasmatique. Le patient ne
voit qu'au milieu (rétrécissement du champ de vision) et du fait de cette conservation de la vision de face, la
consultation est généralement retardée puisque les symptômes de la cécité bi-temporale passent souvent
inaperçus (gène à la conduite, passage trop près des portes). L'hémianopsie bi-temporale est souvent due à une
maladie hypophysaire. L'hypophyse étant proche du chiasma, en cas d'hypertrophie de celle-ci, on pourra
observer un écrasement du chiasma.
2/12

Système Neurosensoriel et Psychiatrique – Atteinte des nerfs crâniens, troubles visuels centraux et de la sensibilité
Les hémianopsies latérales homonymes intéressent les hémi-champs correspondants: champ temporal d'un
œil et nasal de l'autre œil. Elles traduisent toujours une lésion rétro-chiasmatique controlatérale des voies
optiques.
Ex: Lésion entre le chiasma optique gauche et le cortex : hémianopsie latérale homonyme droite
Test hémianopsie: Le patient doit regarder le nez de l'examinateur. Celui-ci place ses index relevés à mi-
distance entre le patient et lui, aux deux extrémités de son propre champ visuel (considéré comme normal, il
servira de témoin). L'examinateur fait bouger ses doigts, si le patient ne les voit pas une hémianopsie est mise
en évidence.
Test localisation de l'atteinte : Faire fermer l'œil qui a sensiblement un problème → pas de différence puis
fermer l'autre → champ visuel réduit; on conclut à une atteinte monoculaire, pré-chiasmatique.
Atteinte pré-chiasmatique : atteinte monoculaire de l'œil ou du nerf optique.
Atteinte rétro-chiasmatique : se traduit par une hémianospie homonyme souvent causée par une tumeur
cérébrale ou un AVC.
Les quadranopsies sont en fait des hémianopsies en quadrant supérieur ou inférieur, ayant les mêmes
significations que ces dernières. Elles sont dues à une lésion rétro-chiasmatique incomplète : il reste des fibres
de la partie supérieure ou inférieure de la rétine.
II. Nerf olfactif (I)
Les troubles olfactifs dus à une lésion du ou des nerfs olfactifs sont rares. L'anosmie unilatérale peut être
révélatrice d'une lésion focale (méningiome), en revanche, l'anosmie bilatérale est le plus souvent le résultat de
traumatismes crâniens étant donné que les fibres du nerf olfactif traverse la lame criblée de l'ethmoïde.
A l'examen clinique, l'anosmie est difficile à quantifier, il faut en priorité demander au patient s'il a observé une
modification de l'odorat et/ou du goût.
3/12

Système Neurosensoriel et Psychiatrique – Atteinte des nerfs crâniens, troubles visuels centraux et de la sensibilité
III. Oculomotricité (III, IV et VI)
L'oculomotricité dépend de 3 paires de nerfs crâniens (III,IV, VI).
a. Le nerf oculomoteur commun (III)
Il est responsable du mouvement de l'œil dans la verticalité et dans l'adduction. C'est un nerf moteur qui
innerve le releveur de la paupière supérieure, les muscles oculo-moteurs à l'exception du droit externe et du
grand oblique et véhiculent les fibres du parasympathique innervant le constricteur de l'iris (permet le myosis)
et la partie annulaire du muscle ciliaire. Ce n'est donc pas seulement un nerf moteur.
En cas de lésion, la paralysie complète du III donne lieu à :
–un ptosis1;
–une diplopie2 verticale ou oblique;
–un strabisme divergent;
–l'impossibilité de déplacer l'œil en dedans, en haut et en bas;
–une mydriase paralytique associée à une paralysie de l'accommodation.
Ce tableau est rarement complet, la paralysie est souvent partielle donnant lieu soit à une atteinte extrinsèque
partielle soit à une atteinte intrinsèque isolée.
Diagnostic de paralysie du III : Observer un strabisme → demander au patient de suivre le doigt de
l'examinateur sans bouger la tête → regarder le trajet des yeux et ses limitations → raisonnement → solution.
b. Le nerf pathétique (IV)
Nerf moteur assurant l'innervation du muscle grand oblique, il permet de regarder en bas et en dedans.
(regarder ses pieds en descendant l'escalier). Il n'y a quasiment jamais d'atteinte à ce niveau. Quand le muscle
grand oblique est atteint on observe:
–diplopie verticale prédominante lorsque le patient regarde en bas et en dedans;
–attitude vicieuse de la tête (compensatoire de la diplopie) : tête fléchie et tournée vers l'épaule coté sain;
–déficit oculo-moteur affectant l'abaissement du globe oculaire essentiellement lorsque ce dernier est en
adduction;
–une déviation du globe oculaire atteint qui se porte en haut en dedans et en légère extorsion.
c. Le nerf oculo-moteur externe (VI)
Il permet l'abduction. Nerf moteur innervant le droit externe.
Paralysie du VI est extrêmement fréquente, elle donne lieu à :
–une diplopie horizontale;
–une attitude vicieuse de la tête que le sujet a tendance à tourner du coté atteint;
–un strabisme interne (convergent);
–l'impossibilité de l'abduction oculaire homolatérale.
Atteinte VI et III très partielle: au repos pas de diplopie, mise en jeu des muscles paralysés font apparaître la
diplopie.
Grossomodo, retenir le VI correspond à l'abduction et le III à « tout le reste » dixit le prof.
/!\ En médecine pratique, les syndromes sont rarement complets comme présentés en cours.
1 Chute de la paupière
2 Vision double d'un objet unique
4/12

Système Neurosensoriel et Psychiatrique – Atteinte des nerfs crâniens, troubles visuels centraux et de la sensibilité
La motricité oculaire intrinsèque est jugée sur le diamètre de la pupille, qui dépend de deux contrôles:
–le système parasympathique qui assure la constriction de la pupille et joue un rôle majeur dans le réflexe
photomoteur. Les stimulations recueillies sur une rétine sont transmises aux deux nerfs oculomoteurs
communs et les deux pupilles se contractent (réflexe consensuel).
–Le système sympathique assure la dilatation de la pupille.
Troubles de la motricité pupillaire
On appelle mydriase une dilatation pathologique de la pupille et myosis un rétrécissement.
Dans le cas de la mydriase paralytique, la pupille ne réagit pas quelle que soit la stimulation (réflexe
photomoteur direct aboli), en revanche, la stimulation rétinienne du côté paralysé entraîne une réaction de
constriction controlatérale pupillaire (réflexe photomoteur consensuel conservé).
Une mydriase bilatérale non réactive est souvent due à une atteinte rétinienne ou du nerf optique (II).
Le signe de Claude Bernard-Horner associe un myosis, un rétrécissement de la fente palpébrale et une
énophtalmie3, parfois des céphalées homolatérales à la lésion. Il reflète une atteinte du sympathique pupillaire
homolatérale aux symptômes. Il peut s'observer dans certaines atteintes du thalamus, du tronc cérébral, dans les
atteintes radiculaires ou dans les atteintes du sympathique cervical et plus généralement pour n'importe quelle
atteinte sur le trajet du sympathique pupillaire.
Le sympathique innerve également le muscle releveur lisse de la paupière supérieure d'où un très léger ptosis
en cas de lésion nerveuse.
IV. Nerf trijumeau (V)
Le patient qui a une atteinte du V ou de l'une de ses branches décrira des hypoesthésies dans un ou des
territoires mais très souvent aussi des névralgies (douleur à type de décharges électriques très brèves, répétitives
et séparées de quelques secondes, durant d'un quart d'heure à plusieurs heures); ce n'est pas un nerf purement
sensitif.
Le V moteur innerve les muscles masticateurs: temporal, masséter et ptérygoïdien.
L'encoche massétérique (en noir) est importante pour le diagnostic puisqu'elle ne dépend pas du V3
V1: nerf ophtalmique
V2 : nerf maxillaire
V3 : nerf mandibulaire
Test du V1 : réflexe cornéen qui reflète la sensibilité de la cornée, au
toucher, l'œil se ferme. C'est un signe objectif à la différence des tests
de sensibilité par effleurement.
3 Diminution de la saillie normale du globe oculaire
5/12
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%