Histologie de l`Appareil Respiratoire.

UE4 – Appareil Respiratoire.
PELLUARD
Date : 14/09/2016 Plage horaire : 8h30 – 12h45.
Promo : 2016/2017 Enseignant : Mme. Pelluard.
Ronéistes :
Nicolas Rousselot. Clémence Robin.
Gauthier Vi-Fane. Lola Mangon.
Histologie de l’Appareil Respiratoire.
I. Introduction et généralités.
II. Portions conductrices de l’appareil respiratoire.
1. Structure générale.
2. Description segmentaire.
3. Bronches et bronchioles.
III. Les alvéoles.
1. Structure.
2. La barrière alvéolo-capillaire.
3. Les pathologies associées à l’alvéole.
IV. Vascularisation au niveau pulmonaire.
V. La plèvre.
VI. Les pathologies broncho-pulmonaire.
1

I. Introduction et généralités.
Les voies sont distinguées par rapport à leurs fonctions et seront décomposées en trois éléments :
Voies aériennes conductrices : voies aéro-digestives supérieures + arbre trachéo-bronchique
•Conduction et préparation de l’air
Voies aériennes respiratoires : alvéoles
•Hématose : échanges gazeux air-sang
Plèvre, diaphragme, muscles intercostaux
•Mécanique respiratoire
Intérêt de l’histologie de l’appareil respiratoire : comprendre la physiologie respiratoire, comprendre
comment le poumon réalise les fonctions respiratoires (= échange entre oxygène et gaz carbonique, donc les
échanges entre le sang et l’air).
La fonction respiratoire est réalisée au niveau des alvéoles (structure terminale du poumon), grâce à la
barrière alvéolo-capillaire suffisamment fine pour permettre les échanges.
Les voies aériennes et digestives supérieures sont étroitement liées. Le bourgeon respiratoire naissant du
tube digestif, ces deux voies présentent une portion commune : le larynx.
L’arbre trachéo-bronchique présente un épithélium de type respiratoire (présent au niveau de la trachée).
Cet épithélium se modifie tout au long de l’arbre, et nécessitera une description en fonction de si l’on est au
niveau de la trachée, des bronches, des bronchioles ou des alvéoles.
Schéma à apprendre :
Schéma qui montre les différentes structures anatomiques qui composent l’arbre trachéo-bronchique d’une
part, et les voies aéro-digestives supérieures d’autre part.

Plusieurs couleurs au niveau des voies aéro-digestives et de l’arbre trachéo-bronchique qui sont fonction de
l’épithélium qui va border ces structures.
En rose pâle, épithélium de type respiratoire (sinus et fosses nasales, rhinopharynx, trachée, bronches,
bronchioles), en vert, les alvéoles et les dernières bronchioles (c’est un épithélium respiratoire mais il ne
ressemble pas à celui décrit classiquement), en rose foncé, épithélium de type malpighien non kératinisé
(Vestibule, oropharynx, larynx, œsophage).
En violet, la plèvre en 2 feuillets, un feuillet externe collé contre les côtes et un feuillet interne collé contre
les poumons. L’espace entre les 2 feuillets est un espace virtuel, sinon c’est pathologique (exemple du
pneumothorax).
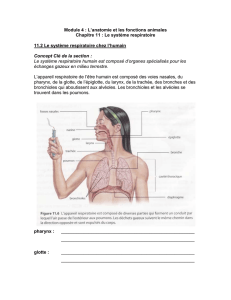
II. Portions conductrices de l’appareil respiratoire.
1. Structure générale.
Les voies aériennes digestives supérieures vont intéresser le vestibule, sinus et fosses nasales, le
rhinopharynx, l’oropharynx, le larynx (œsophage non détaillé), la cavité buccale.
La préparation et le conditionnement de l’air est effectué par cette portion.
L’arbre trachéo-bronchique est composé de la trachée, des bronches et des bronchioles.
L’hématose aura lieu au niveau des alvéoles.
Les portions conductrices vont conduire l’air jusqu’à nos alvéoles. La structure générale (à connaitre) est
composée de différents éléments :
•Lumière (comblée par l’air).
•Épithélium de type respiratoire.
•Chorion (sur lequel repose l’épithélium pour former une muqueuse).
•Glandes séro-muqueuses.
•Muscle lisse (en quantité variable en fonction du niveau auquel on se trouve).
•Cartilage (palpable au niveau de la trachée).
•Tissu lymphoïde associé aux muqueuses (l’arbre respiratoire étant en contact avec l’extérieur, ce
tissu va être une des barrières contre différentes bactéries, différents virus. Terme générique, MALT
présent sur toutes les muqueuses, non spécifique à l’arbre respiratoire).

(Ne pas retenir les diamètres mais retenir que telle structure est plus grosse qu’une autre).
Ces voies aériennes de conduction, avec leurs divisions dichotomiques, permettent d’avoir une surface
d’échange importante au niveau des alvéoles. Elles permettent aussi de ralentir très nettement l’air qui
sera inspiré (processus mécanique), et cela va permettre une arrivée lente de l’air dans les alvéoles,
permettant ainsi les échanges entre air et sang.
L’arbre trachéo-bronchique est
caractérisé par une série de divisions
dichotomiques.
La trachée, d’environ 2cm de diamètre,
se divise en bronches souches droite et
gauche.
Viennent ensuite les bronches lobaires,
les bronches segmentaires, les bronches
sous-segmentaires, et ainsi de suite
jusqu’aux bronchioles terminales,
bronchioles respiratoires, puis aux
alvéoles.
Attention!: nombre de bronches
et bronchioles sont à titre
indicatif!!

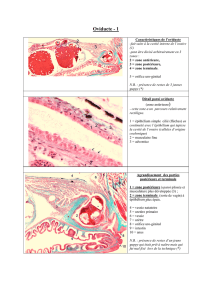
Sur la photo : coupe de trachée. Coloration violette foncée : cartilage
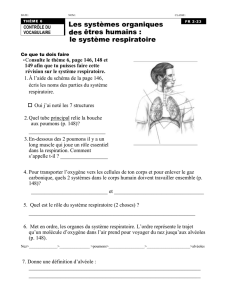
Les voies aériennes conductrices vont toutes avoir la même structure histologique. C’est la proportion des
différents éléments qui va varier.
•Epithélium de type respiratoire.
•Chorion. (avec l’épithélium forme la muqueuse)
•Muscle lisse (fait le tour du chorion).
•Glandes séro-muqueuses (glandes mixtes, sécrétion séreuse protéinique enzymatique hydrique,
sécrétion muqueuse d’aspect plus gluant, moins hydrique. Elles vont s’aboucher au niveau de la
lumière).
•Tissu lymphoïde associé aux muqueuses – MALT (soit des follicules, soit des lymphocytes épars)
•Cartilage (plus ou moins continu).
•Vascularisation nourricière de l’organe (attention, pas celle qui va permettre les échanges pour la
respiration = vascularisation fonctionnelle) + innervation.
A. L’épithélium respiratoire.
C’est un épithélium pseudostratifié (plusieurs assises de cellules, toutes rattachées à la lame basale, en MO),
qui présente des cellules cylindriques hautes ciliées et des cellules qui fabriquent du mucus.
Donc : épithélium pseudo-stratifié, cylindrique, cilié, mucosécrétant.
On y retrouve 4 types de cellules :
•Ciliées (cylindriques haut).
•A mucus (caliciforme , rappel : à la naissance on n’a pas de cellules à mucus).
•Basales (pour le renouvellement).
•Endocrines (rôle dans le métabolisme : fabriquent différents types d’hormones. En ME , on voit des
petites vésicules de sécrétions qui doivent passé dans le sang et comme le chorion est vascularisé et
possède des capillaires et que l’épithélium lui, n’est pas vascularisé d’où ces vésicules se situent au
pôle basal).
arrière
avant
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
1
/
38
100%