Adénopathies abdomino-pelviennes : Aspects scanographiques

ADENOPATHIES ABDOMINO
ADENOPATHIES ABDOMINO-
-PELVIENNES :
PELVIENNES :
ASPECTS SCANOGRAPHIQUES ACTUELS
ASPECTS SCANOGRAPHIQUES ACTUELS
H. Caugant, JF Groscarret, N. Benachour,
A. Zrig, M. Charfi, J. Silvera, M. Cymbalista
Service de radiologie,
Centre Hospitalier Le Raincy - Montfermeil 93370

SOMMAIRE
SOMMAIRE
•INTRODUCTION
•TECHNIQUE DU SCANNER HÉLICOÏDAL
•DIAGNOSTIC SCANOGRAPHIQUE DES ADÉNOPATHIES
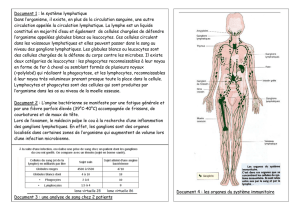
•ANATOMIE RÉGIONALE DES AIRES GANGLIONNAIRES ABDOMINO- PELVIENNES
– GANGLIONS RÉTROCRURAUX
– GANGLIONS RÉTROPÉRITONÉAUX
– GANGLIONS DU PÉDICULE HÉPATIQUE
– GANGLIONS DU LIGAMENT GASTROHÉPATIQUE
– GANGLIONS DU TRONC COELIAQUE ET DE L’ARTÈRE MÉSENTÉRIQUE SUPÉRIEURE
– GANGLIONS PANCRÉATICO-DUODÉNAUX
– GANGLIONS PÉRISPLÉNIQUES
– GANGLIONS MÉSENTÉRIQUESGANGLIONS DU MÉSOCOLON
– GANGLIONS DU MÉSOCOLON
– GANGLIONS PELVIENS
•EXTENSION GANGLIONNAIRE DES CANCERS ABDOMINO-PELVIENS
– CANCER DE L’ESTOMAC
– CANCER COLIQUE
– CANCER RECTAL
– CANCER DU PANCRÉAS
– CANCER DU REIN
– CANCERS PELVIENS
– CANCER DE VESSIE
– CANCER DU COL UTÉRIN
– CANCER DE L’ENDOMÈTRE
– CANCER DU TESTICULE
– CANCER DE LA PROSTATE
– CANCER DE L’OVAIRE
– LYMPHOME
•ATLAS SCANOGRAPHIQUE
•CONCLUSION

INTRODUCTION
INTRODUCTION
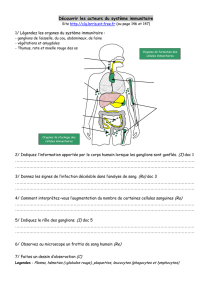
•L’exploration ganglionnaire correcte par le
scanner hélicoïdal nécessite :
– De bien maîtriser sa technique de réalisation.
– De reconnaître de façon précise les aires ganglionnaires
abdomino-pelviennes et donc les axes vasculaires dont elles
sont satellites.
– De connaître le drainage ganglionnaire des néoplasies.
– De savoir les étiologies à évoquer selon l'aspect et le siège
des adénopathies.
– De connaître la place du scanner hélicoïdal par rapport aux
autres techniques d'imagerie.

TECHNIQUE DU SCANNER H
TECHNIQUE DU SCANNER HÉ
ÉLICO
LICOÏ
ÏDAL
DAL
• Injection iodée :
– Le scanner hélicoïdal multibarrettes améliore la reconnaissance des aires
ganglionnaires grâce à l’obtention d’ une excellente opacification vasculaire.
– Le piège à éviter est cependant le démarrage de l’hélice trop tôt après le bolus
iodé, responsable sur les coupes d’une absence d’opacification du secteur
veineux cave. Ceci peut être particulièrement gênant au niveau pelvien.
– De façon générale on utilise 2cc/kg d’iode à 350 mg/ml au débit de 2,5 cc à
3cc/s avec un délai de 80 secondes. Ce protocole est adapté aux types de
pathologie étudiée. Un délai de 90 secondes est utilisé dans l’exploration des
lymphomes.
• Les scanners multibarrettes de 4 à 64 barrettes en coupes fines permettent
d’obtenir des reformatages multiplanaires isotropiques qui facilitent le diagnostic
d’adénopathie.
• La visualisation « dynamique » des images en les feuilletant sur console dédiée
améliore également la reconnaissance des aires ganglionnaires.
• Les grandeurs dosimétriques à respecter chez le sujet standard pour une
acquisition abdomino-pelvienne sont de :
–8,5 à 15,3 mGy pour l’indice de dose scanographique volumique (CTDI vol)
– et de 342 à 614 mGy.cm (DLP) pour le Produit Dose Longueur.

DIAGNOSTIC SCANOGRAPHIQUE
DIAGNOSTIC SCANOGRAPHIQUE
DES AD
DES ADÉ
ÉNOPATHIES (1)
NOPATHIES (1)
•Les critères de diagnostic d’une adénopathie repose sur :
– La dimension du petit axe de l’adénopathie :
• Rétrocruraux, pédicule hépatique > 6mm
• Hépato-gastriques > 8 mm
• Rétropéritonéaux, coeliaques, mésentériques > 10 mm. Des ganglions ayant des
diamètres un peu plus petit mais multiples dans ces régions doivent être considérés
comme suspects.
• Pelviens 6 à 9 mm
• Périrectales ≥5 mm (Critère IRM)
– Leur aspect rond et non ovalaire,
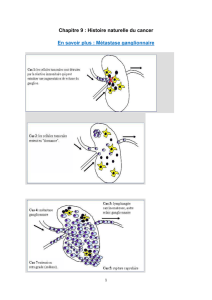
•Le diagnostic d’adénopathie tumorale n’est pas fiable sur ce seul critère de taille avec
de faux positifs et de faux négatifs. D’autres signes peuvent aider au diagnostic :
– Des contours irréguliers, avec infiltration de la graisse adjacente témoignant d’effraction
capsulaire.
– Une hypodensité au sein de l’adénopathie témoignant de nécrose tumorale. Il ne s’agit
pas d’un critère formel. Elle peut exister dans des pathologies bénignes comme par
exemple la tuberculose.
– Un aspect scanographique rappelant la tumeur primitive :
• Comportement hypervasculaire d’une adénopathie métastatique d’hypernéphrome,
d’un cancer de la thyroïde, d’un phéochromocytome malin ou d’une maladie de
Castleman,
• Une ossification ou des calcifications métastatiques ganglionnaires d’un
ostéosarcome ou d’un chondrosarcome.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
1
/
102
100%