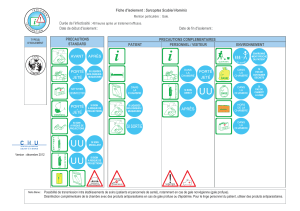
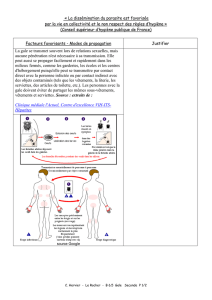
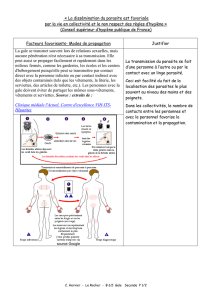
Conduite à tenir face à un cas de gale ou à une épidémie de Gale

Conduite à tenir face à
un cas de gale
ou à
une épidémie de Gale
Formation Correspondants Hygiène
02/04/2015
Marc PHILIPPO, Praticien Hygiéniste, CHU SE
et CH FOREZ
02/04/2015 1

Pourquoi une formation Gale ?
•Augmentation nb de cas de gale & épidémies
(notamment en collectivités de personnes âgées)
•Diagnostic (très) difficile
•Pas de guérison spontanée (parasite ne vit que
chez l’homme)
•Traitements contraignants et non consensuels
Cercle vicieux
02/04/2015 2

Pourquoi une formation Gale pour les
correspondants ?
Un cas suspect de gale doit :
•être repéré
•le plus vite possible
•par tout professionnel de soins
le correspondant sensibilisera son équipe à cette « vigilance »
02/04/2015 3

1/ Quand suspecter une gale ?
–Démangeaisons peau (+/- agitation) surtout soir
et/ou nuit et lésions de grattage (non spécifiques)
Gale commune :
•Localisée en priorité : doigts, poignets
antérieurs, aisselles, périnée : organes
génitaux (MST/IST), fesses
•Pas d’atteinte des : Visage, cuir chevelu et
dos (sauf personne âgée alitée : dos
souvent atteint)
•Lésions spécifiques (sillons) rarement
visibles
•Transmission principalement directe par
contact(s) prolongé(s) peau à peau entre
individus (moins de 10 sarcoptes femelles
adultes par personne atteinte)
02/04/2015 4
sillon

1/ Quand suspecter une gale ?
–Démangeaisons +++ peau surtout soir et/ou nuit
ET extension des lésions aux tronc, membres et
fréquemment au dos
Gale profuse:
•Eruption diffuse rouge vif masquant les
lésions spécifiques : sillons
•Contagiosité beaucoup plus importante
que cas isolé de gale commune
•Plusieurs dizaines de sarcoptes adultes
femelles par personne atteinte
02/04/2015 5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
1
/
26
100%