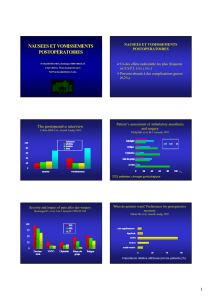
etude des nau ssées et vomissements postopératoires à l`hôpital

M
MI
IN
NI
IS
ST
TE
ER
RE
E
D
DE
ES
S
E
EN
NS
SE
EI
IG
GN
NE
EM
ME
EN
NT
TS
S
S
SE
EC
CO
ON
ND
DA
AI
IR
RE
E,
,
R
RE
EP
PU
UB
BL
LI
IQ
QU
UE
E
D
DU
U
M
MA
AL
LI
I
S
SU
UP
PE
ER
RI
IE
EU
UR
R
E
ET
T
D
DE
E
L
LA
A
R
RE
EC
CH
HE
ER
RC
CH
HE
E
S
SC
CI
IE
EN
NT
TI
IF
FI
IQ
QU
UE
E
*
**
**
**
**
**
**
**
**
**
**
**
**
**
**
**
**
**
**
**
*
*
**
**
**
**
**
**
**
**
**
**
**
**
**
**
*
UNIVERSITE DE BAMAKO UN PEUPLE- UN BUT- UNE FOI
*
**
**
**
**
**
**
**
**
**
**
**
**
**
**
**
**
**
**
**
*
F
FA
AC
CU
UL
LT
TE
E
D
DE
E
M
ME
ED
DE
EC
CI
IN
NE
E,
,
D
DE
E
P
PH
HA
AR
RM
MA
AC
CI
IE
E
E
ET
T
D
D’
’O
OD
DO
ON
NT
TO
O-
-S
ST
TO
OM
MA
AT
TO
OL
LO
OG
GI
IE
E
A
An
nn
né
ée
e
:
:
2
20
00
07
7
-
-
2
20
00
08
8
N
N°
°
T
TI
IT
TR
RE
E
T
TH
HE
ES
SE
E
D
DE
E
M
MÉD
DE
EC
CI
IN
NE
E
Présentée et soutenue publiquement le / / 2008 devant la
Faculté de Médecine, de Pharmacie et d’Odonto-Stomatologie
P
Pa
ar
r
M
Mo
on
ns
si
ie
eu
ur
r
T
TA
AL
LA
A
T
TA
AL
LO
OM
M
Y
Ya
an
nn
ni
ic
ck
k
A
An
nd
dr
ré
é
P
Po
ou
ur
r
l
l’
’o
ob
bt
te
en
nt
ti
io
on
n
d
du
u
g
gr
ra
ad
de
e
d
de
e
D
Do
oc
ct
te
eu
ur
r
e
en
n
m
mé
éd
de
ec
ci
in
ne
e
(
(D
Di
ip
pl
lô
ôm
me
e
d
d’
’E
Et
ta
at
t)
).
.
J
JU
UR
RY
Y
P
Pr
ré
és
si
id
de
en
nt
t
d
du
u
J
Ju
ur
ry
y
:
:
P
Pr
ro
of
fe
es
ss
se
eu
ur
r
G
Ga
an
ng
ga
al
ly
y
D
DI
IA
AL
LL
LO
O
M
Me
em
mb
br
re
e
d
du
u
J
Ju
ur
ry
y
:
:
D
Do
oc
ct
te
eu
ur
r
M
Ma
ah
ha
am
ma
an
ne
e
T
TR
RA
AO
OR
RE
E
C
Co
o-
-d
di
ir
re
ec
ct
te
eu
ur
r
d
de
e
t
th
hè
ès
se
e
:
:
D
Do
oc
ct
te
eu
ur
r
D
Dj
ji
ib
bo
o
M
M.
.
D
DI
IA
AN
NG
GO
O
D
Di
ir
re
ec
ct
te
eu
ur
r
d
de
e
t
th
hè
ès
se
e
:
:
P
Pr
ro
of
fe
es
ss
se
eu
ur
r
A
Ab
bd
do
ou
ul
la
ay
ye
e
D
DI
IA
AL
LL
LO
O
E
ET
TU
UD
DE
E
D
DE
ES
S
N
NA
AU
US
SÉES ET
VOMISSEMENTS POSTOPÉRATOIRES
À L’HÔPITAL GABRIEL TOURÉ DE
BAMAKO.


A notre maître et Président du Jury Pr Gangaly DIALLO :
Spécialiste en chirurgie viscérale
Maître de conférence agrégé en chirurgie Viscérale à la Faculté de
médecine, pharmacie et d’odonto-stomatologie (FMPOS)
Chef de service de Chirurgie générale et pédiatrique du CHU Gabriel
Touré de Bamako
Chargé de cours d’anatomie et de chirurgie digestive à la Faculté de
médecine, de pharmacie et d’odonto-stomatologie (FMPOS)
Colonel des forces armées nationales du Mali
Chevalier de l’ordre de mérite en santé du Mali.
Cher maître,
La spontanéité avec laquelle vous avez accepté de présider ce jury témoigne
de l’immense honneur que vous nous faites et de votre attachement au
travail scientifique. Votre gentillesse et votre ouverture d’esprit qui n’ont
d’égales que votre rigueur et votre sens de l’effort dans le travail ont
conforté notre admiration à votre endroit.
Nous vous prions, cher maître, d’accepter l’expression sincère de notre
profond respect.

A notre maître et membre du Jury Dr Mahamane TRAORE :
Chirurgien praticien hospitalier en fonction au CHU Gabriel Touré de
Bamako
Personne ressource auprès du Pr Gangaly DIALLO.
Cher maître,
C’est avec simplicité et humilité que vous avez répondu favorablement à
notre demande de siéger dans ce jury. En appréciant notre modeste travail,
vous avez contribué efficacement à son indispensable amélioration.
Nous vous sommes gré, en ce jour, de votre présence parmi nous et de toute
votre aide à notre égard.

A notre maître et co-directeur de thèse Dr Djibo Mahamane DIANGO :
Spécialiste en Anesthésie-réanimation et en médecine d’urgence en
fonction au CHU Gabriel Touré
Maître assistant à la Faculté de médecine, pharmacie et d’odonto-
stomatologie (FMPOS) de Bamako
Chargé de cours d’anesthésie réanimation à l’institut de formation en
sciences de la santé (INFSS) de Bamako
Secrétaire Général de la Société d’Anesthésie-Réanimation et de
Médecine d’Urgence du Mali (SARMU-Mali)
Membre de la Société Française d’Anesthésie-Réanimation (SFAR).
Cher maître,
Dès notre arrivée dans le service d’anesthésie-réanimation, vous nous avez
émerveillé par votre grande culture scientifique. En devenant notre co-
directeur, nous avons pu compter sur un homme de valeur, tant sur le plan
médical qu’humain, soucieux de la recherche, du savoir et du travail bien
fait.
Permettez-nous de vous renouveler, cher maître, en cette heureuse
circonstance, notre reconnaissance infinie et nos vœux les meilleurs d’une
carrière longue et enrichissante.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
1
/
112
100%