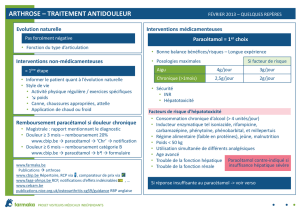
Le paracétamol est-il dangereux ?

La Lettre du Neurologue • Vol. XVII - no 7 - septembre 2013 | 189
ÉDITORIAL
Le paracétamol est-il dangereux ?
Is acetaminophen dangerous?
Se poser la question de la dangerosité potentielle du paracétamol aurait pu paraître
saugrenu il y a une dizaine d’années. Actuellement, cette question est légitime.
Elle s’intègre dans le cadre de la réévaluation globale du rapport bénéfice/risque
de chaque médicament et particulièrement des antalgiques. Cette question est
d’autant plus justifiée que nos patients peuvent facilement, en “naviguant sur la toile”,
trouver des articles sur les risques du paracétamol. Le site de CBC News et lefigaro.fr
rapportent par exemple les données d’un article paru dans le British Journal of Clinical
Pharmacology en novembre2011, mentionnant le risque hépatique du paracétamol
même en cas de surdosage très faible.
Avant de répondre à la question posée, il est utile de s'interroger sur l’efficacité
duparacétamol.
Le paracétamol est-il efficace ?
Commercialisé depuis1957, le paracétamol est le médicament le plus vendu
enFrance. Il a toujours été recommandé en première ligne dans la prise en charge
desdouleurs d’intensité faible à modérée, notamment arthrosiques ou postopératoires,
pardifférentes sociétés savantes.
Le rapport de l’American College of Rheumatology publié en 2010 concernant
laprise en charge de la douleur met en avant le paracétamol du fait de son bon rapport
efficacité/tolérance(1). Il en est de même des recommandations de l’American College
of Rheumatology de2012 concernant la prise en charge de l’arthrose du genou et de la
hanche(2). Les recommandations des sociétés savantes sont en accord avec les revues
Cochrane concernant le paracétamol. Pour l’arthrose, la dernière revue Cochrane date
de 2006(3) : elle a colligé 15études randomisées contrôlées incluant 5 986patients,
7essais comparant le paracétamol au placebo et 10 comparant le paracétamol aux anti-
inflammatoires non stéroïdiens (AINS). Dans les essais contrôlés paracétamol contre
placebo, le paracétamol est démontré comme étant plus efficace que le placebo 5fois
sur7 et présentant un profil de tolérance similaire à celui du placebo. Dans cette méta-
analyse, le nombre de patients à traiter (NNT) pour en soulager1 de sa douleur varie
selon les essais de4 à16. Dans les essais paracétamol contre AINS, il est démontré que
le paracétamol est moins efficace que ces derniers pour réduire la douleur et améliorer
la fonction articulaire. Il n’est pas mis en évidence de différence de tolérance entre
lesAINS et le paracétamol, excepté pour les effets indésirables digestifs, plus fréquents
sous AINS(19 %) que sous paracétamol(13 %). Les auteurs pondèrent leur conclusion
en rappelant que la durée moyenne des essais n’est que de 6semaines, ce qui ne permet
pas une appréciation non seulement de l’efficacité, mais surtout de la tolérance à long
terme du paracétamol et des AINS.
Une revue Cochrane comparant le paracétamol aux AINS dans la prise en charge
delapolyarthrite rhumatoïde (PR) a été publiée en 2004(4) : elle est décevante,
carles auteurs sont contraints de conclure à l’absence de certitude du fait de la pauvreté
des données scientifiques concernant cette thématique. Les auteurs concluent aussi
àlanécessité de réaliser des essais randomisés appropriés afin de comparer le rapport
bénéfice/risque des AINS et du paracétamol dans la PR.
Enfin, une revue Cochrane a été publiée en 2012(5) dans le cadre du traitement
deladouleur postopératoire chez l’adulte par une administration orale unique
P. Bertin*
A. Eschalier**
S. Perrot***
* PU-PH, université de Limoges.
** PU-PH, université
de Clermont-Ferrand.
*** PU-PH, université Paris-V.
© La Lettre du Rhumatologue
2013;392:6-9.

190 | La Lettre du Neurologue • Vol. XVII - no 7 - septembre 2013
ÉDITORIALÉDITORIAL
deparacétamol. La compilation de 51essais randomisés appropriés a permis deconclure
que le paracétamol est efficace dans la réduction de la douleur postopératoire puisqu’il
permet, à une dose comprise entre 500 et 1 000mg per os, de diminuer defaçon significative
la douleur évaluée initialement comme modérée à sévère chezlamoitié des patients,
etcepour unedurée de 4heures.
Au total, même si certains essais, notamment dans le domaine de l’arthrose, ontpu
susciter un doute sur l’efficacité du paracétamol, la lecture globale de tous lesessais
dequalité conduit à retenir une efficacité supérieure à celle du placebo dans la prise
encharge de la douleur, notamment arthrosique(6).
Le paracétamol est-il réellement bien toléré
ou peut-il être dangereux ?
Une excellente revue concernant la tolérance du paracétamol a été publiée en2005
dansDrug Safety(7). Les auteurs commencent et concluent leur article en soulignant
queleparacétamol est “d’une excellente tolérance clinique et biologique”, ce qui explique
d’ailleurs sa très large utilisation dans le monde entier.
Il n’en reste pas moins que le paracétamol peut être hépatotoxique et responsable
desaignements digestifs, qu’il pourrait être responsable d’une augmentation delatension
artérielle et interagir avec l’hémostase ; enfin, il peut être la cause de réactions
d’hypersensibilité.
Hépatotoxicité du paracétamol
L’hépatotoxicité du paracétamol est bien connue en cas de surdosage :
c’est d’ailleurs le risque majeur de ce médicament puisqu’il est utilisé dans certains pays
(enGrande-Bretagne, parexemple) pour des tentatives d’autolyse. En cas d’intoxication
massive et volontaire, des nausées et des vomissements apparaissent dans les 12heures
suivant l’ingestion. Un (quelquefois moins) à 3 jours après, les enzymes hépatiques
augmentent, de même que la bilirubine, et des troubles de la coagulation apparaissent.
Danslescas les plus sévères, des saignements importants, une acidose métabolique,
un coma puis le décès peuvent survenir. La toxicité hépatique du paracétamol relève
d’unenécrose centrolobulaire. La prise en charge thérapeutique doit être immédiate,
fondée prioritairement sur l’administration de N-acétylcystéine (dont l’efficacité est optimale
sielle est administrée dans les 8heures suivant le surdosage). Le recours à la transplantation
hépatique est parfois nécessaire.
Un article publié en 2012 par D.G. Craig et al. dans le British Journal ofClinical
Pharmacology(8) fait état du recensement de 663patients hospitalisés entre1992
et2008 dans l’unité de transplantation hépatique écossaise, pour hépatotoxicité sévère
auparacétamol : 74 % de ces patients avaient ingéré une seule dose massive de paracétamol
(avec pour but le suicide dans 98 % des cas) alors que 26 % étaient en fait en situation
desurdosages répétés mais modérés (dont 34 % dans un but suicidaire) ; 83 % despatients
qui ont eu des surdosages modérés mais répétés de paracétamol prenaient cemédicament
pour soulager leurs douleurs. Ces surdosages semblent liés à un mésusage, du fait
del’automédication dans le domaine de la douleur, ainsi qu’à la prise concomitante
deparacétamol et d’autres antalgiques contenant du paracétamol (paracétamol-codéine
ouparacétamol-dextropropoxyphène).
Les auteurs ont constaté que ces surdosages réguliers, même modérés,
c’est-à-dire juste au-dessus de 4g par jour de paracétamol, étaient d’autant plus
dangereux que les personnes étaient âgées, éthyliques, dénutries.
Les auteurs concluent même que ces surdosages modérés itératifs
sont plus dangereux qu’une prise massive unique.

La Lettre du Neurologue • Vol. XVII - no 7 - septembre 2013 | 191
ÉDITORIAL
L’hépatotoxicité du paracétamol est donc connue depuis très longtemps. Ilestdifficile
d’en évaluer réellement la fréquence. Apriori, dans des conditions normales d’utilisation,
c’est-à-dire 4g par jour au maximum, chez des patients n’ayantpas depathologie
hépatique sous-jacente, l’hépatotoxicité du paracétamol est tout àfait exceptionnelle(7).
Il est néanmoins nécessaire de connaître cettehépatotoxicité potentielle, même
ensituation de prescription à dose adéquate, pour éviter notamment la coprescription
d’autres médicaments hépatotoxiques, et de prévenir lepatient de la nécessité absolue
denepasdépasser 4g par jour, notamment danslecadre d’uneéventuelle automédication,
etderespecter ledélai minimal de 4heures entre 2prises de1g.
Tolérance gastro-intestinale
La tolérance gastro-intestinale du paracétamol est classiquement considérée comme
excellente. Une méta-analyse publiée sur ce sujet en2002 dans le British Journal ofClinical
Pharmacology a conclu qu’il n’y avait pas d’augmentation significative durisque gastro-
intestinal sous paracétamol(9). Certaines publications ont suggéré le contraire, mettant
enévidence un risque d’ulcère ou de saignement digestif sous paracétamol supérieur àcelui
duplacebo. Ces données sont souvent critiquables, carleparacétamol est volontiers prescrit
chez lessujets à haut risque digestif, d’unepart, et, d’autrepart, il est même utilisé par certains
patients pour soulager leurs douleurs digestives, qui sont quelquefois des signes révélateurs
d’un ulcère évolutif. Dans leur revue de la littérature, G.G. Graham etal.(7) semblent estimer
que, silerisque gastro-intestinal ne peut être totalement nul, ilreste tout àfait exceptionnel,
et considérer l’ensemble des données de la littérature comme globalement rassurantes.
Toxicité rénale
Un surdosage massif en paracétamol peut induire une insuffisance rénale aiguë
avecnécrose tubulaire, bien que celle-ci soit bien moins fréquente que l’atteinte hépatique.
En revanche, dans le cadre de la prise de paracétamol à dose adéquate, ilnesemble pas
qu’il puisse y avoir de néphrotoxicité même au long cours(10). Certaines publications ont
pointé la néphrotoxicité potentielle du paracétamol à dose thérapeutique, mais, là encore,
G.G. Graham et al.(7) suggèrent à juste titre que leparacétamol, “victime” de sa bonne
tolérance, est prescrit chez des sujets à très haut risque, notamment les personnes très âgées,
ayant une insuffisance rénale latente ouprenant d’autres médicaments néphrotoxiques.
Apriori, le risque de néphrotoxicité estdonc tout à fait exceptionnel.
Hypertension
À l’inverse, le risque d’hypertension artérielle sous paracétamol, suggéré
paruneétude en2002, semble se confirmer dans une étude récente publiée en2010.
Eneffet, dansunarticle publié en2002 dans Archive of International Medicine, G.Curhan
etal. ontmontré que, dans une cohorte de 80 000 femmes âgées de 30 à 50ans, lerisque
relatif dedévelopper une hypertension est de 1,86 sous AINS (22jours detraitement
parmois) etde2sous paracétamol (22jours de traitement par mois)[11]. I.Sudano
etal. ont confirmé cerisque d’hypertension artérielle dans Circulation en2010 : il s’agit
néanmoins, danscecas précis, d’une hypertension artérielle survenant sous paracétamol
chez des patients ayant unecoronaropathie sous-jacente(12). Cerisque d’augmentation
delapression artérielle n’était pas répertorié dans la revue deG.G.Graham etal.
en2005(7). Ilest donc nécessaire desurveiller la tension artérielle sous paracétamol,
notamment chezlespatients hypertendus ou coronariens.
Troubles de l’hémostase
Une thrombocytopénie peut accompagner l’hépatotoxicité du paracétamol dans le
cadre des surdosages massifs, mais elle est extrêmement rare aux doses thérapeutiques(7).
Références
bibliographiques
1. American College of Rheu-
matology Pain Management
Task Force. Report of the Ame-
rican College of Rheumatology
Pain Management Task Force.
Arthritis Care Res (Hoboken)
2010;62:590-9.
2. Hochberg M, Altman R, April K
et al. ; American College of Rheu-
matology. American College of
Rheumatology 2012 Recommen-
dations for the use of nonphar-
macologic and pharmacologic
therapies in osteoarthritis of the
hand, hip, and knee. Arthritis Care
Res 2012;64:465-74.
3. Towheed TE, Maxwell L, Judd
MG et al. Acetamino phen for
osteoarthritis. Cochrane Database
Syst Rev 2006;25(1):CD004257.
4. Wienecke T, Gøtzsche PC.
Paracetamol versus non steroidal
anti-inflammatory drugs for rheu-
matoid arthritis. Cochrane Data-
base Syst Rev 2004;1:CD003789.
5. Toms L, McQuay HJ, Derry S,
Moore RA. Single dose oral parace-
tamol (acetaminophen) for post-
operative pain in adults (Review).
The Cochrane Library 2012;6.
http://onlinelibrary.wiley.com
6. Bertin P, Keddad K, Jolivet-
Landreau I et al. Acetaminophen
as symptomatic treatment of
pain from osteoarthritis. Joint
Bone Spine 2004;71(4):266-74.

ÉDITORIAL
192 | La Lettre du Neurologue • Vol. XVII - no 7 - septembre 2013
Quant à l’hypothétique inhibition de l’agrégation plaquettaire quepourrait suggérer la très
faible inhibition du thromboxaneA2 par le paracétamol, ellene se confi rme pas en clinique.
Réactions d’hypersensibilité
Des réactions d’hypersensibilité de type rashs cutanés, urticaire, voirechoc
anaphylactique, ont été décrites sous paracétamol, mais elles restent tout à fait
exceptionnelles(7).
Conclusion
Comme pour tout médicament, la question de la dangerosité potentielle duparacétamol
est légitime. Si elle paraît étonnante, voire dérangeante, c’est parce que le paracétamol
est considéré par tous −médecins, patients, pharmaciens− comme un médicament
ayant une tolérance clinique excellente. Iln’enreste pas moins que le bon sens clinique
ne peut faire oublier qu’un médicament actif n’est jamais dénué d’inconvénients potentiels.
La lecture attentive de la littérature est rassurante, car, en dehors de l’hépatotoxicité
leplus fréquemment liée à un surdosage massif la plupart du temps intentionnel, lesautres
eff ets indésirables potentiels du paracétamol énumérés ci-dessus restent rares et bien
souvent moins nombreux que ceux d’autres médicaments également utilisés danslalutte
contre ladouleur tels les AINS. Il faut néanmoins être conscient des éventuels eff ets
indésirables duparacétamol, le considérer comme un véritable médicament actif, même
s’ilest largement prescrit et très utilisé en automédication, etleprescrire defaçon
adéquate, entenant compte du terrain de prescription. Pour autant, il ne faudraitpas
“monter enépingle”, comme cela arrive dans notre société moderne, seseff ets indésirables,
aurisque deproposer desrestrictions d’utilisation, voire un retrait de ce produit, comme
ce fut le cas pourledextropropoxyphène. Aumoment duretrait de cette molécule,
l’excellente publication deD.Solomon etal. parue dans Archive of International Medicine
endécembre2010 montrait que ledextropropoxyphène était probablement l’antalgique
le mieux toléré de tout l’arsenal thérapeutique dont nous disposions, cela corroborant
l’impression descliniciens(13).
Non, le paracétamol pris à dose thérapeutique recommandée n’est pas dangereux,
maisilest, comme tout médicament actif, potentiellement responsable d’eff ets indésirables
qu’ilfautconnaître, éventuellement anticiper, dépister et traiter si nécessaire.
P. Bertin déclare avoir des liens d’intérêts avec Sanofi (expert du
Board
Douleur).
7. Graham GG, Scott KF, Day RO.
Tolerability of paracetamol. Drug
Safety 2005;28(3):227-40.
8. Craig DG, Bates CM,
Davidson JS, Martin KG,
Hayes PC, Simpson KJ. Stag-
gered overdose pattern and
delay to hospital presentation
are associated with adverse out-
comes following paracetamol-
induced hepatotoxicity. Br J Clin
Pharmacol 2012;73(2):285-94.
9. Lewis SC, Langman MJ,
Laporte JR, Matthews JN,
Rawlins MD, Wilholm BE. Dose-
response relationships between
individual nonaspirin non-
steroidal anti-inflammatory
drugs (NANSAIDs) and serious
upper gastrointestinal bleeding:
a meta analysis based on indivi-
dual patient data. Br J Clin Phar-
macol 2002;54(3):320-6.
10. Barrett BJ. Acetaminophen
and adverse chronic renal out-
comes : an appraisal of the epide-
miological evidence. Am J Kidney
Dis 1996;28(Suppl. 1):S14-19.
11. Curhan G, Willett W, Rosner B
et al. Frequency of analgesic
use and risk of hypertension in
younger women. Arch Intern
Med 2002;162:2204-8.
12. Sudano I, Flammer AJ, Périat D
et al. Acetaminophen increases
blood pressure in patients with
coronary artery disease. Circu-
lation 2010;122:1789-96.
13. Solomon DH, Rassen JA,
Glynn RJ et al. The comparative
safety of opioids for nonmali-
gnant pain in older adults. Arch
Intern Med 2010;170:1979-86.
1
/
4
100%