Le muscle oblique externe

1
UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MAITRISE EN SCIENCES BIOLOGIQUES ET MEDICALES
M.S.B.M
MEMOIRE POUR LE CERTIFICAT D’ANATOMIE, D’IMAGERIE ET DE MORPHOGENESE
2002-2003
UNIVERSITE DE NANTES
Le muscle oblique externe
Par
Marie Blanchard
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE
NANTES
Président du jury : Pr. J. LEBORGNE
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
• Pr. O. ARMSTRONG
• Pr. P. COSTIOU
• Pr. D. CROCHET
• Pr. A. DE KERSAINT-GILLY
• Pr. B. DUPAS
• Pr. Y. HELOURY
• Pr. J.P. MOISAN
• Pr. N. PASSUTI
• Pr. R. ROBERT
• Pr. O. RODAT
Ceran :
M
lle
M. GARCON – Assistant Ingénieur
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

2
UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MAITRISE EN SCIENCES BIOLOGIQUES ET MEDICALES
M.S.B.M
MEMOIRE POUR LE CERTIFICAT D’ANATOMIE, D’IMAGERIE ET DE MORPHOGENESE
2002-2003
UNIVERSITE DE NANTES
Le muscle oblique externe
Par
Marie Blanchard
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE
NANTES
Président du jury : Pr. J. LEBORGNE
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
• Pr. O. ARMSTRONG
• Pr. P. COSTIOU
• Pr. D. CROCHET
• Pr. A. DE KERSAINT-GILLY
• Pr. B. DUPAS
• Pr. Y. HELOURY
• Pr. J.P. MOISAN
• Pr. N. PASSUTI
• Pr. R. ROBERT
• Pr. O. RODAT
Ceran :
M
lle
M. GARCON – Assistant Ingénieur
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

3
REMERCIEMENTS
Je voudrais avant tout remercier le professeur Amstrong pour ses conseils ainsi que les
deux techniciens du laboratoire, Stéphane et Yvan, pour leur aide et leur soutien pendant toute
la durée de mon travail.

4
SOMMAIRE
I INTRODUCTION
II RAPPELS ANATOMIQUES
A) Description morphologique et insertions du muscle oblique externe
B) Les autres muscles de la paroi abdominale
C) Innervation
D) Vascularisation
E) La région inguino- fémorale
III MATERIEL ET METHODES
A) Matériel
B) Méthodes
IV RESULTATS DES DISSECTIONS
A) Morphologie et insertions musculaires
B) Aponévrose du muscle oblique externe et ligne blanche
C) Rapports avec les autres muscles de la paroi abdominale
D) La région inguinale
E) Innervation et vascularisation du muscle oblique externe
V APPLICATION CHIRURGICALE : LES HERNIES DE L’AINE
VI CONCLUSION
VII BIBLIOGRAPHIE

5
I INTRODUCTION
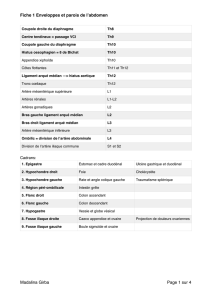
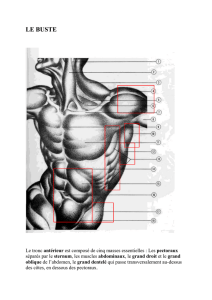
Le muscle oblique externe de l’abdomen est un vaste muscle, large, aplati, peu épais. C’est le
plus superficiel des muscles de la paroi antéro-latérale de l’abdomen constituée, de la
superficie vers la profondeur, du muscle oblique externe, du muscle oblique interne et du
muscle transverse de l’abdomen.
Le muscle oblique externe, dont la direction générale des fibre est oblique caudalement et
médialement,est charnu dans sa partie postérieure et latérale, aponévrotique dans sa partie
antérieure. Le bord inférieur de son aponévrose forme le ligament inguinal et à la partie
inféro-médiale, l’aponévrose constitue un orifice triangulaire allongé vers le haut : l’anneau
inguinal superficiel, siège de l’extériorisation des hernies inguinales.
Ce muscle ainsi que les autres muscles de la paroi antéro-latérale de l’abdomen forment
l’appareil de soutien viscéral d’où le terme de sangle abdominale. Ils interviennent aussi dans
la mécanique respiratoire. C’est à travers ces muscles que l’on palpe les viscères abdominaux
et c’est leur réaction (défense ou contracture) qui traduit la souffrance péritonéale.
Nous allons étudier le muscle oblique externe dans ses insertions, ses rapports avec les autres
muscles de la paroi abdominale, son innervation, sa vascularisation et enfin le canal inguinal
pour comprendre la formation des hernies inguinales.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
1
/
44
100%