Technique - Urofrance

•TECHNIQUE OPÉRATOIRE STANDARD
• Suite
• S
• SOMMAIRE
OMMAIRE
Progrès en Urologie •ABLATHERM®
Technique
•Introduction de la sonde
•Résection préalable de la prostate
•Sondage vésical
•Acquisistion du volume à traiter
•Choix du protocole de traitement
•Stratégie de traitement standard
•Apex anatomique et marge de sécurité
•Mesure du volume de la prostate
•Définition de la longueur du bloc à traiter
•Définition de la largeur et de l’épaisseur du bloc à traiter
•SPÉCIFICITÉS DES RETRAITEMENTS
•SPÉCIFICITÉS DU TRAITEMENT DES PATIENTS EN
RÉCIDIVE LOCALE APRÈS RADIOTHÉRAPIE
•GESTIONS DES SÉCURITÉS ET DES ALARMES
•SOINS POST-OPÉRATOIRES
•Terminologie
•PHASE 1 : PLANIFICATION DES LÉSIONS
•PHASE 2 : PHASE DE TRAITEMENT
Sommaire

•TECHNIQUE OPÉRATOIRE STANDARD
• Suite
•
•T
TECHNIQUE
ECHNIQUE OPÉRA
OPÉRAT
TOIRE
OIRE
Progrès en Urologie •ABLATHERM®
Technique
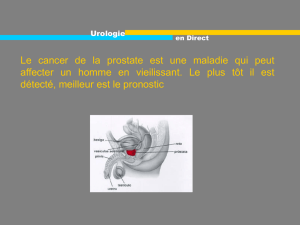
•L’Ablatherm®est un dispositif médical contrôlé par ordinateur destiné à administrer un
traitement par ultrasons focalisés de haute intensité (High Intensity Focused Ultrasound,
HIFU).
•Les ondes ultrasonores se propagent à travers la paroi rectale et sont concentrées sur une
portion de la prostate, provoquant une chaleur intense qui entraîne une nécrose de coagulation
très rapide des tissus à cet endroit.
•En situation standard (prostate de 20 à 30 cc), une résection endoscopique est réalisée dans le même
temps anesthésique que le traitement HIFU. Cette résection a comme objectif l’ablation de l’essentiel du
tissu adénomateux soit 10 à 20 g de tissu. Elle doit être effectuée rapidement tout en réalisant une très bonne
hémostase et en évitant toute perforation capsulaire.
•Résection préalable de la prostate
•Le traitement du cancer localisé de la prostate avec l’appareil Ablatherm®et l’utilisation des ultrasons
focalisés de haute intensité est une procédure qui se déroule en trois étapes principales :
- préparation et installation du patient sur le module de traitement,
-phase d’imagerie par ultrasons et de planification des zones à traiter : le volume de la prostate est
modélisé en trois dimensions ce qui permet de définir précisément le positionnement des lésions au sein
du volume à traiter,
-phase de tir : les tirs programmés pendant la phase de planification sont réalisés automatiquement.
L’addition des lésions élémentaires créées par chaque impulsion ultrasonore permet d’obtenir une zone
traitée homogène dont la géométrie correspond à la géométrie du volume prostatique.
Retour sommaire

• Suite
•
•T
TECHNIQUE
ECHNIQUE OPÉRA
OPÉRAT
TOIRE
OIRE (suite)
(suite)
Progrès en Urologie •ABLATHERM®
Technique
2
2
•Appliquer une couche de gel échographique du kit Ablapak®uniformément sur le ballon pour assurer la
transmission des ultrasons.
•Avant l’introduction de la sonde, une dilatation anale progressive est réalisée en introduisant d’abord un
doigt puis deux doigts en utilisant le gel du kit Ablapak®comme lubrifiant.
• La vacuité complète du rectum est vérifiée.
•La sonde est introduite par l’opérateur : elle franchit le canal anal sans difficulté.
La sonde est mobilisée d’abord manuellement en agissant sur les boutons de
déverrouillage du support motorisé (clavier 1), puis en agissant sur les boutons de
commande des mouvements motorisés (clavier 2).
• Le ballon est rempli avec 150 cc de liquide Ablasonic®contenu dans le kit Ablapak®.
•REPÈRES
•Introduction de la sonde de traitement endorectale
•En fin de résection, une sonde de Foley armée, double courant, est mise en place avec un lavage continu
(comme après RTUP standard).
•Le traitement des lobes latéraux sera réalisé sonde en place : le patient est donc positionné sur la machine
avec sa sonde.
•La sonde va être retirée au cours de la procédure HIFU pendant le traitement de la zone centrale de la
prostate. Si une perforation capsulaireaété réalisée, il vaut mieux laisser la sonde urinairependant le
traitement de la zone centrale pour prévenir une éventuelle extravasation urinaire. L’autre solution est la
mise en place dans ce cas particulier d’un cathéter suspubien.
•Sondage vésicale
Retour sommaire

• Suite
•
•T
TECHNIQUE
ECHNIQUE OPÉRA
OPÉRAT
TOIRE
OIRE (suite)
(suite)
Progrès en Urologie •ABLATHERM®
Technique
3
3
•Les prostates sont en général traitées en 4 ou 6 blocs selon leurs dimensions.
•Ilfaut assurer un minimum de chevauchement entre les blocs pour obtenir un volu-
me traité final qui soit homogène.
•REPÈRES
•Stratégie de traitement
•Pour plus d’efficacité et de précision, la prostate va être traitée par blocs successifs au cours
d’une même session.
•Une lésion est une unité élémentaire de tir HIFU. Chaque lésion élémentaire ne traite qu’un volume
réduit de prostate (un cylindre allongé d’environ 2 mm X 20 mm). C’est l’addition de plusieurs
lésions qui permet de traiter l’ensemble du volume prostatique. Une tranche est traitée en réalisant une série
de lésions adjacentes, situées dans un même plan. Un bloc est un ensemble de tranches.
•REPÈRES
• Terminologie
•Il est important d’adapter les paramètres de traitement (mode de traitement) en fonction de
l’indication opératoire pour tenir compte de la vascularisation de la prostate.
- Première intention = mode standard (durée des tirs 6 secondes, délai entre les tirs 4 secondes)
-Répétition d’un traitement Ablatherm®=mode retraitement (durée des tirs 5 secondes, délai
entre les tirs 4 secondes)
-Récidive locale après radiothérapie = mode échec de radiothérapie (durée des tirs 5 secondes,
délai entre les tirs 5 secondes)
•REPÈRES
•Choix du protocole de traitement
Retour sommaire

• Suite
•
•T
TECHNIQUE
ECHNIQUE OPÉRA
OPÉRAT
TOIRE
OIRE (suite)
(suite)
Progrès en Urologie •ABLATHERM®
Technique
4
4
•Le volume de la prostate doit être mesuré pour adapter la stratégie de traitement aux dimensions
de la prostate.
•Le calcul est effectué automatiquement par l’appareil dès que l’opérateur a positionné sur
l’image transversale de la prostate, les limites antéro-postérieures et droite-gauche et sur l’image
longitudinale les limites inférieure et supérieure. Le volume prostatique est affiché en cm3.
•REPÈRES
•Mesure du volume de la prostate
•L’obtention d’une représentation visuelle tridimensionnelle du volume de la prostate va permettre
de positionner les lésions au sein des blocs qui seront définis en fonction du volume prostatique et
de la stratégie choisie en conséquence.
•La première étape est réalisée par l’opérateur. Il positionne la tête de tir un peu au dessus du col
vésical, puis en utilisant la commande manuelle du clavier N°2 il fait reculer la tête de tir un peu en
dessous de l’apex prostatique. Les limites supérieure et inférieure de la zone d’acquisition sont ainsi définies.
Il est souhaitable que la tête de tir soit décalée vers la droite ou vers la gauche en fonction du lobe que
l’on souhaite traiter en premier.
•La deuxième étape est réalisée par le logiciel : l’acquisition échographique se déroule
automatiquement par translation lente de la sonde entre la limite inférieure et la limite supérieure
définies par l’opérateur. La sonde se déplace dans le sens apex vers base : l’appareil effectue une
mémorisation des images en coupe transversale. Le logiciel de l’Ablatherm®permet d’obtenir
ensuite une reconstitution tridimensionnelle de la prostate. Il affiche simultanément sur la gauche
de l’écran une image longitudinale reconstituée et sur la droite de l’écran une image transversale.
•La forme de la prostate se modifiant pendant le traitement, il est nécessairede réaliser une nouvelle
acquisition du volume prostatique pour chaque bloc.
•Acquisition du volume à traiter
•REPÈRES
•REPÈRES
•REPÈRES
Retour sommaire
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%