chapitre 16

Chapitre 16
Fécondation et début de grossesse. Maîtrise de la procréation
Elle est enceinte, ils le voulaient. Quels sont les processus biologiques qui permettent d’aboutir à une
grossesse ? Comment assurer le bon déroulement de la grossesse ?
Elle est enceinte, ils ne le voulaient pas. Comment éviter une grossesse ?
Elle n’est pas enceinte, ils le voulaient
.
Pourquoi et comment y remédier ?
I Processus biologiques aboutissant à une grossesse
A Comportement reproducteur
Chez les Mammifères non Hominidés, il existe une relation directe entre comportement sexuel et
sécrétion hormonale. Chez la femelle, la période d’acceptation du mâle est appelée oestrus ou chaleur.
Elle est déterminée par la sécrétion d’oestrogènes. Chez le mâle, le comportement de rut (période
pendant laquelle le mâle cherche à s’accoupler avec une femelle) est dépendant de la sécrétion de
testostérone et des stimuli émis par la femelle. L’environnement peut influencer le comportement sexuel
car le CHH intègre les stimuli extérieurs (les ovins s’accouplent en période de lumière décroissante, à
l’automne). Chez l’Homme, le comportement sexuel est dissocié de l’activité hormonale.
B Rencontre des gamètes
1 Glaire cervicale et passage des spermatozoïdes
Les spermatozoïdes mobiles, déposés dans le vagin, doivent franchir le col de l’utérus. Le col de
l’utérus est fermé par la glaire cervicale. L’état de celle-ci varie en fonction du moment du cycle. Les
spermatozoïdes ne peuvent la franchir que pendant l’ovulation et parviennent alors dans le tiers
supérieur des trompes. La fécondation n'est donc possible que pendant une brève période après
l'ovulation car les spermatozoïdes conservent leur capacité de féconder l’ovule pendant 3 jours tandis
que l’ovule est fécondable jusqu’à 24 heures après l’ovulation. Le rapport sexuel pour être fécondant doit
donc avoir lieu au plus tôt 3 jours avant l’ovulation et au plus tard environ 24 heures après l’ovulation.
2 Fécondation
Un seul spermatozoïde féconde l’ovule. Lors de cette fécondation, il y fusion des noyaux de l’ovule
et du spermatozoïde ou caryogamie, donnant ainsi naissance à une cellule-œuf.
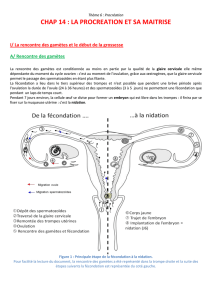
Trajet des spermatozoïdes dans les voies génitales femelles

C Début de grossesse
La cellule-œuf subit des divisons successives, formant ainsi un embryon. L’embryon en cours de
division migre jusqu’à l’utérus. Environ 7 jours après la fécondation, l’embryon entouré d’une masse de
cellule s’implante dans l’endomètre utérin : c’est la nidation.
Après la nidation, le tout jeune embryon sécrète l'hormone HCG (= Gonadostimuline Chorionique
Humaine). L’HCG permet la poursuite de l'activité du corps jaune et, par conséquent, la sécrétion de
progestérone indispensable au maintien de la muqueuse utérine au début de la grossesse.
De la fécondation à la nidation
II Suivi de grossesse
Les tests de grossesse détectent dès le premier jour de retard des règles la présence de l’HCG
dans les urines.
Pendant toute la grossesse, la femme et son fœtus sont médicalement surveillés grâce à
différents moyens d'investigation (analyses sanguines, échographies et si des doutes apparaissent,
amniocentèse ou choriocentèse pour dépister une anomalie grave du fœtus).
Amniocentèse : technique de diagnostic prénatal dans laquelle sont prélevées sous contrôle
échographique des cellules du fœtus dans la cavité amniotique, afin d’établir le caryotype des cellules
fœtales, à partir de 15 semaines d’aménorrhées.
Choriocentèse = technique de diagnostic prénatal dans laquelle sont prélevées sous contrôle
échographique des cellules du fœtus sur les villosités du chorion (= une des membranes situées à
l’extérieur de l’embryon), afin d’établir le caryotype des cellules fœtales, à partir de 7 semaines
d’aménorrhées.
Dans le cas de la détection d’une anomalie grave, diverses mesures sont mises en œuvre qui
peuvent aller jusqu'à proposer une IMG (= Interruption Médicale de Grossesse). L’IVG non thérapeutique
est autorisée en France jusqu’à 12 semaines de grossesse.

III Régulation des naissances
La contraception est l’ensemble des méthodes utilisées pour empêcher qu’un rapport sexuel
entraîne une grossesse. La contraception hormonale féminine s'appuie sur l'ensemble des connaissances
acquises sur la régulation hormonale de la physiologie sexuelle. La contraception hormonale masculine est
encore à l'état de recherche:
A la contraception hormonale
1. La méthode continue dite progestative
Elle consiste en la prise de pilules au rythme d'une par jour pendant les 28 jours du cycle sexuel.
Dans ces pilules il n'y a que des progestagènes de synthèse: l'inhibition de la sécrétion d'hormones
hypophysaires est alors trop faible (par manque d'oestrogènes) pour bloquer l'ovulation. En fait, la
progestérone maintient une glaire cervicale très épaisse qui empêche le passage des spermatozoïdes et
rend donc impossible toute fécondation. Cette méthode va désynchroniser totalement le développement
de l'endomètre ce qui fait que l'épaisseur de l'endomètre ne sera pas prête au moment prévu par le cycle
pour la nidation.
2. La méthode combinée
Les pilules contraceptives sont constituées par l'association de deux groupes d'hormones
(oestrogènes et progestérone) à des doses variables selon les cas. Elles sont prises quotidiennement du
1er au 21ème jour du cycle sexuel après quoi il y a un arrêt du traitement d'une durée de 7 jours pendant
lesquels surviennent de fausses règles.
1. Les pilules fortement dosées entraînent une augmentation du taux sanguin d'oestrogènes et de
progestérone, hormones de synthèse qui agissent par rétrocontrôle négatif sur l'hypophyse.
Chez la femme qui suit ce traitement, le taux d'hormones naturelles est constant, il n'y a pas de pics, un
taux nul de progestérone et un faible taux d'oestrogènes, de FSH et de LH, ce qui se solde par un non
développement des follicules et l'absence d'ovulation. Il n'y alors pas de fécondation possible.

L'endomètre, ou muqueuse utérine, est atrophié par le manque d'hormones qui habituellement favorisent
sa reconstruction. L'utérus ne peut alors plus servir à une éventuelle nidation. De plus la glaire cervicale
reste abondante et empêche donc le passage des spermatozoïdes.
2. Les pilules minidosées permettent à l'hypophyse de secréter des doses plus ou moins normales de
gonadostimulines, y compris le pic de LH. L'ovulation se produit donc normalement. Ce type de traitement
agit au niveau de l'utérus en rendant la glaire du col moins perméable aux spermatozoïdes, et en
"désynchronisant" le développement de l'endomètre ce qui rend impossible la nidation de l'oeuf même s'il
y a eu fécondation.
B La contraception mécanique
Féminin ou masculin, le préservatif possède également l’avantage de protéger contre les MST.
Site de l’OMS : Les taux estimatifs de grossesse en cas d’utilisation parfaite du préservatif, c’est-à-dire
lorsque la méthode est employée exactement comme elle doit l’être (correctement) et lors de chaque
rapport sexuel (régulièrement), est de 3 % à 12 mois.
Le taux d’efficacité du préservatif le plus fréquemment mentionné correspond à une utilisation classique,
soit parfaite, soit imparfaite (c’est-à-dire lorsque le préservatif n’est pas utilisé lors de chaque rapport
sexuel ou qu’il est utilisé incorrectement). Le taux de grossesse en cas d’utilisation classique peut être
beaucoup plus élevé (10-14 %) qu’en cas d’utilisation parfaite, mais cela est dû principalement à une
utilisation irrégulière et incorrecte, et non pas à un échec du préservatif, qui est rare. On parle d’échec
lorsque le préservatif casse ou glisse complètement pendant l’acte sexuel.
C La contragestion
Ce sont les méthodes qui, pratiquées entre la fécondation et la date présumée des règles,
interrompent le début d’une éventuelle grossesse. En, pratique, on parle de contragestion jusqu’à 4
semaines après la fécondation.
Placé dans l’utérus, le stérilet rend difficile la fécondation et empêche la nidation. Selon qu’il
contient des hormones ou uniquement du cuivre, il est à la limite de la contraception et de la
contragestion.
Certaines pilules du lendemain contiennent un oestrogène et la progestérone, d'autres ne
contiennent qu'un progestatif en quantité plus importante que dans la pilule (micro)progestative. Prise
dans les 24 heures après un rapport sexuel, elle a une efficacité de 99%, qui décline ensuite. Son mode
d'action réside très certainement dans le déséquilibre hormonal qu'elle engendre, empêchant la nidation
de l'oeuf, si la fécondation a eu lieu.
Le RU486 est une molécule qui se fixe sur les récepteurs utérins à la progestérone empêchant
ainsi la progestérone d’agir à ce niveau. S’ensuivent des règles, ce qui empêche la nidation. Il peut se
prendre sans contrôle médical en cas de suspicion de grossesse ou dans le cas d’un avortement
« chimique » à l’hôpital associé à des prostaglandines.
En cas d’échec de la contraception, l’interruption volontaire de grossesse (IVG) reste un ultime
recours.
Remarque : les autres méthodes (retrait, méthode Ogino ou dite des températures) ne sont pas du tout
fiables.
IV Assistance médicale à la procréation ou AMP
Il faut distinguer la stérilité (absence totale de possibilité de procréation) ou l'infertilité
(incapacité pour un couple d'avoir des enfants à la suite d'une période de deux ans de rapports sexuels
réguliers) de l'infécondité (absence de procréation dans un couple à un moment donné). Les causes de
l’infertilité sont multiples, touchant aussi bien la femme que l’homme : dysfonctionnement ovarien,

trompes bouchées, azoospermie (absence de spermatozoïdes dans le sperme), spermatozoïdes immobiles
(asthénospermie de classe d)… Différentes techniques médicales peuvent apporter des solutions en
fonction de la cause de l’infertilité. On distingue les méthodes :
- insémination artificielle : dépôt dans les voies génitales de la femme du sperme du conjoint
(IAC) ou d’un donneur (IAD). Un traitement du sperme du conjoint est possible en cas de
séropositivité de celui-ci.
- FIVETE : Fécondation
in
vitro
et transfert
d’embryons. La
fécondation est réalisée
in vitro
à partir d’ovules
et de spermatozoïdes
issus du couple ou
donnés par d’autres
couples puis l’œuf
fécondé est implanté
dans l’utérus de la
femme.
- ICSI : injection de spermatozoïde intra-cytoplasmique : variante de la FIVETE où le
spermatozoïde est injecté directement dans le cytoplasme de l’ovule.
Il existe d’autres traitements, que l’on peut combiner ou non à ces méthodes : stimulation
ovarienne par traitement hormonal, chirurgie réparatrice des trompes ....
http://www.inapg.inra.fr/ens_rech/bio/biotech/textes/applicat/medesant/pma/aspmedic.htm
Le développement de ces techniques nouvelles pose des questions éthiques : prêt d’utérus (mères
porteuses), grossesse chez des femmes ménopausées, sélection des embryons, IA avec le sperme d’une
personne décédée, couples homosexuels, devenir des embryons surnuméraires…
Conclusion :
Rencontre des gamètes et début de grossesse :
La rencontre des gamètes est conditionnée au moins en partie par la qualité de la glaire cervicale. La
fécondation a lieu dans le tiers supérieur des trompes et n'est possible que pendant une brève période
après l'ovulation. Après fécondation et nidation, la sécrétion de l'hormone HCG par le tout jeune
embryon permet la poursuite de l'activité du corps jaune et, par conséquent, la sécrétion de
progestérone indispensable au maintien de la muqueuse utérine au début de la grossesse.
Aspect comportemental
Il existe une relation directe entre comportement sexuel et sécrétion hormonale. Chez les mammifères
 6
6
1
/
6
100%