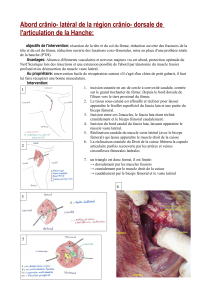
Les Artères Circonflexes Latérale et Médiale de la Cuisse

1
UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MAITRISE EN SCIENCES BIOLOGIQUES ET MEDICALES
M.S.B.M
MEMOIRE POUR LE CERTIFICAT D’ANATOMIE, D’IMAGERIE ET DE MORPHOGENESE
2001-2002
UNIVERSITE DE NANTES
Les Artères Circonflexes Latérale
et
Médiale de la Cuisse
Par
JACOB Olivier
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. J. LEBORGNE
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
• Pr. O. ARMSTRONG
• Pr. P. COSTIOU
• Pr. D. CROCHET
• Pr. A. DE KERSAINT-GILLY
• Pr. B. DUPAS
• Pr. Y. HELOURY
• Pr. J.P. MOISAN
• Pr. N. PASSUTI
• Pr. R. ROBERT
• Pr. O. RODAT

2
UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MAITRISE EN SCIENCES BIOLOGIQUES ET MEDICALES
M.S.B.M
MEMOIRE POUR LE CERTIFICAT D’ANATOMIE, D’IMAGERIE ET DE MORPHOGENESE
2001-2002
UNIVERSITE DE NANTES
Les Artères Circonflexes Latérale
et
Médiale de la Cuisse
Par
JACOB Olivier
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE NANTES
Président du jury : Pr. J. LEBORGNE
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
• Pr. O. ARMSTRONG
• Pr. P. COSTIOU
• Pr. D. CROCHET
• Pr. A. DE KERSAINT-GILLY
• Pr. B. DUPAS
• Pr. Y. HELOURY
• Pr. J.P. MOISAN
• Pr. N. PASSUTI
• Pr. R. ROBERT
• Pr. O. RODAT

3
Je tiens à remercier l’ensemble des Professeurs d’Anatomie de la Faculté de Nantes
pour nous avoir fait découvrir et surtout apprécier cette discipline.
Je remercie également Messieurs Stéphane Lagier et Yvan Blin , préparateurs au
laboratoire d’anatomie pour leur contribution à la réalisation de ce mémoire.

4
PLAN
I- Introduction
…………………………………………...…………………………………….….p4
II- Rappels anatomiques
………………………………………...………………………..……..p5
A- L’articulation de la hanche
1- la capsule
2- les ligaments
B- Les muscles
1- les muscles fessiers
2- les muscles pelvi-trochantériens
3- les muscles de la cuisse
C- Embryogénèse du système vasculaire du membre inférieur
1- le stade initial
2- le stade intermédiaire
3- le stade terminal
III- Abord du triangle fémoral
…………………………………………………...……...……p12
A- Matériel utilisé
B- Le triangle fémoral

5
IV- Artère circonflexe latérale de la cuisse ( ACLC )
………………………….…….…p14
A- Naissance
B- Trajet et rapports des différentes parties de l’ACLC
1- le tronc de l’
ACLC
2- le rameau transverse
3- le rameau ascendant
4- le rameau descendant
C- Territoire de l’ACLC
IV- Artère circonflexe médiale de la cuisse ( ACLC
)
……….…………………….….…p23
A- Naissance
B- Trajet et rapports
1- Dans le cas de la distribution habituellement décrite
2- variation de distribution de l’ACMC
V- Discussion
…………………………………………………………………....………………p34
VI- Conclusion
………………………………………………………...………….……...……..p35
Bibliographie
…………………...………………………………………………….……...……..p36
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
1
/
38
100%