LivretAccueil-SaintC.. - Centre Hospitalier de l`Ouest Vosgien

1
IDENTIFICATION ET DESCRIPTION DU SERVICE, UNITE OU POLE…
INTITULE
Intitulé du service, de l’unité :Structure des Urgences
Pôle :Médecine Chirurgie Obstétrique Urgences ( MCOU)
Etablissement : Centre Hospitalier St Charles
Adresse postale : Cours Raymond Poincaré 54 200 TOUL
Localisation dans l’établissement :
Centre Ville
TYPOLOGIE DU STAGE
Soins :
courte durée × longue durée, de suite et de réadaptation
santé mentale et psychiatrie individuels ou collectifs sur lieux de vie
Spécialités ou orientation : Précisez
Accueil des Urgences+SMUR + ZSTCD
Hospitalisation complète x Ambulatoire Hôpital de semaine Hôpital de jour
Autre : précisez:
Hôpital de Jour par défaut de lit dans ce service
ZSTCD = période d’observation ou attente de lit en service
Capacité d’accueil
:
Lits : 4
Organigramme
Cadre supérieur de santé : Nom : FRINGANT Marie José Téléphone : 03 83 62 23 11
Mail : mj.fringant@ch-toul.fr
Maître de stage
: NOM
:
Tuteurs
: NOM
:
Cadre supérieur de santé : Nom : FRINGANT
Marie José Téléphone : 03 83 62 23 11
Mail : mj.fringant@ch-toul.fr
IDE :
Marie Maujean
Gisèle Jacquel
Emmanuelle Kiffer
Evelyne Potier
Mélissa Vangheluwe
Michel Bur

2
Date de rédaction du livret : 13 décembre 2010
CONDITIONS D’ACCUEIL
Equipe de soins
:
Particularités / spécificités : (transversalité, réseau, équipes mobiles…)
Convention avec la psychiatrie permet l’intervention d’IDE psy et psychiatre, Espace Social pour la
Santé avec intervention d’Assistantes sociales
Effectif Spécificité
Médecins 9
Cadre sup de santé
1
IDE
17
AS (Urgences +Conducteurs SMUR) 7
AS Urgences + ZSTCD) 7
IASH
Autres professionnels : précisez
secrétaire
1
Horaires de l’équipe infirmière
:
Horaires de l’étudiant
:
Matin : 7h30 / 15h
Soir : 12h45 / 19h45
Jour : 7h30 /19 h30
Nuit : 19h30 / 7h 30
Alternance jour /nuit x
Les journées en 7 heures pourront
passer en 12h après évaluation par
l’équipe et le tuteur
Modalités d’encadrement
:
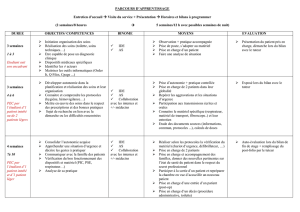
Date de prise de contact préalable : dans la semaine qui précède auprès du cadre au 0383622311
ou auprès du service au 0383622305
Date de l’entretien d’accueil : le premier jour à 12h 45
Date de l’entretien de mi-parcours : à environ 3 ou 4 semaines puis en fin de « cœur » de stage
Date d’évaluation de fin de stage :dernière semaine en présence du tuteur
Règles particulières d’organisation
:

3
Tenues, repas, clés, vestiaire, horaire d’arrivée du 1
er
jour, défini lors de la prise de
contact….
L’horaire de prise de poste est fonction des horaires définis et en tenue
L’horaire du premier jour est 12h45 / 19h45
Le stationnement s’avère relativement difficile à cet horaire : possibilité de stationner dans
les rues adjacentes à l’hôpital ou parking payant
L’étudiant devra prendre son poste , en tenue, à l’horaire qui lui aura été proposé sur son
planning
Les repas peuvent être pris sur place à partir d’un repas commandé (ticket repas = 4.9 €)
ou d’un repas apporté par l’étudiant

4
SITUATIONS LES PLUS FREQUENTES DEVANT LESQUELLES
L’ETUDIANT POURRA SE TROUVER …
NOTIONS DE SITUATIONS CLES, PREVALENTES
Mission principale :
Soins à visée : - éducative x - préventive x - diagnostique x - curative x - palliative
Précisez :
Educatif : traumatologie ( conseils de surveillance d’un plâtre)
Préventif : tétanos Quick test avant réalisation de Gamma tétanos en
présence de plaie
Diagnostic : traumato (fracture), cardiologie (cinétique dans l’infarctus du
myocarde) cancérologie
Curatif : toute pathologie diagnostiquée et nécessitant un traitement
Caractéristiques essentielles de la population accueillie
Tous les âges de la vie, toutes les situations socio-professionnelles
Pathologies et/ou situations prévalentes :
Toutes les pathologies, médicales, chirurgicales, psychiatriques, sociales
• traumatologie
• cardiologie ( IDM, Embolie pulmonaire, OAP
• Douleur abdominale ( chirurgicale ou médicale, colique néphrétique,
hématémèse, occlusion …)
• Respiratoires ( BPCO, Asthme, surinfection bronchique…)
• Neurologique ( AVC, traumatisme crâniens…)
• Urgences vitales en intra ou en extra hospitalier
• Psychiatrie ( Agitation, Intoxication médicamenteuse volontaire,
dépression, addiction…)
Protocoles de soins, utilisation de bonnes pratiques (les citer)
• Prise en charge de la dyspnée, de la douleur thoracique, de
l’asthme, perte de connaissance, douleur abdominale, céphalées,
traumatisme fermé, traumatisme du rachis
Parcours de soins:
Les patients pris en charge dans l’unité peuvent avoir recours à d’autres intervenants
(radio, assistante sociale, laboratoire, infirmière psychiatrique, praticiens spécialisés…)
Les étudiants pourront, le cas échéant, suivre le patient et rencontrer les partenaires :
Oui, x - non
Selon le partenaire et selon la situation envisagée

5
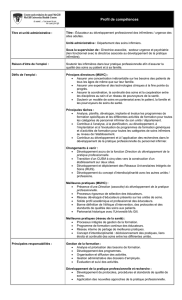
ACTES ET ACTIVITES PROPOSES A L’ETUDIANT
Cocher dans le référentiel d’activité IDE ci-dessous, celles qui sont réalisables
dans l’unité
1 OBSERVATION ET RECUEIL DE DONNEES CLINIQUES
Observation de l’état de santé d’une personne ou d’un groupe
• Examen clinique de la personne dans le cadre de la surveillance et de la
planification des soins
• Observation de l’apparence générale de la personne (hygiène, contact visuel,
expression...)
• Observation du niveau de conscience
• Observation de signes pathologiques et de symptômes
• Lecture de résultats d’examens
Observation du comportement relationnel et social de la personne
• Observation du comportement sur les plans psychologique et affectif
• Observation des modes de vie des personnes sur les plans sociologiques et
culturels
• Observation des réactions face à un évènement de la vie, à la maladie, à
l’accident, ou à un problème de santé
• Observation des interactions sociales
• Observation des capacités de verbalisation
• Observation du niveau d’inquiétude ou d’angoisse
Mesure des paramètres
• Mesure des paramètres vitaux : pression artérielle, …
• Mesure des paramètres corporels : poids, taille, etc., …
• Mesure des paramètres complémentaires : saturation en oxygène, ….
Mesure de la douleur
• sur les plans quantitatif (échelles de mesure) et qualitatif (nature de la
douleur, localisation...)
• mesure du retentissement de la douleur sur les activités de la vie quotidienne
( douleur chronique )
Recueil de données portant sur la connaissance de la personne ou du
groupe
• Ressources et besoins de la personne ou du groupe
• Informations concernant l’environnement, le contexte de vie sociale et
familiale de la personne, ses ressources, ses projets
• Recueil des facteurs de risque dans une situation de soins
• Recueil de l’expression de la personne pendant la réalisation soins
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%