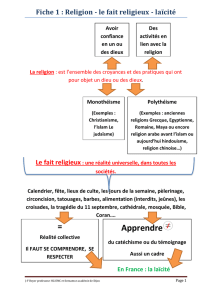
la gestion du fait religieux au sein de l`institution medicale

Octobre 2005
LA GESTION DU FAIT RELIGIEUX AU SEIN DE
L’INSTITUTION MEDICALE.
PERSPECTIVE HISTORIQUE ET ETUDE DE CASÊ:
DES PATIENTS TOUCHES PAR LE VIH/SIDA ET LEURS
MEDECINS
Anne-Cécile BÉGOT
Groupe de Sociologie des Religions et de la Laïcité
59-61, rue Pouchet
75017 Paris

2
Préface
L’étude très fouillée, nuancée et rigoureuse que nous présente Anne-Cécile Bégot porte sur
un sujet d’une constante actualité et dont on peut prévoir, sans grand risque d’erreur, qu’il
sera de plus en plus important dans les prochaines décennies. En effet, les rapports entre
médecine et religion sont profonds dans toutes les civilisations et à toutes les époques. En
Occident, ces rapports ont conjugué, en même temps, proximité et distance. Notre auteur
rappelle à juste titre la vieille formule utilisée sous l’Ancien RégimeÊ: «Êje le touchai, Dieu le
guéritÊ». Cependant la tradition médicale issue de l’Antiquité a donné une relative autonomie
à la médecine européenne qui ne s’est pas trouvée englobée par la religion (comme l’a été
longtemps l’institution scolaire), même si elle a du tenir compte des prescriptions et des
interdits religieux. Dans cette dialectique entre proximité et distance, le mouvement de
laïcisation a fait progressivement prédominer la distance, comme Anne-Cécile Bégot le
montre, en première partie de son travail, dans sa belle synthèse sur «Êla religion au sein de
l’institution médicaleÊ».
En 1970, quand l’hôpital devient un service public complètement indépendant de la sphère
religieuse, ce processus de laïcisation semble achevé et médecine et religion définitivement
séparées. Il ne s’agit pourtant pas de la fin de l’histoire comme on l’a peut-être cru et, un tiers
de siècle plus tard, de nouveaux rapports surgissent sous la forme de problèmes largement
inédits. Le politique déclare alors fortement qu’il est nécessaire de réaffirmer «Êle principe de
laïcitéÊ» dans ce secteur. Le Président Jacques Chirac l’a indiqué en décembre 2003 et le
Premier ministre, Dominique de Villepin, l’a redit le 21 octobre 2005, au moment même où
cette préface est rédigée. Ces réaffirmations risquent d’être quelque peu incantatoires et les
mesures législatives ou réglementaires éventuellement prises peu efficaces, voire même
contre-productives, si un effort de connaissance n’est pas fait, permettant d’analyser et de
comprendre la situation présente.
Je tiens le travail d’Anne-Cécile Bégot pour une contribution décisive à ce nécessaire effort
de connaissance. A partir des relations entre des patients touchés par le VIH/SIDA et des
médecins, elle a réalisé une enquête de terrain remarquable grâce à des entretiens semi
directifs d’une grande richesse. Elle indique, de façon précise, ses hypothèses de travail, la
façon dont elle a procédé et, ensuite, elle expose très clairement les résultats auxquels elle est
parvenue. Certes, comme elle le signale elle-même, le fait d’avoir mené son enquête en région

3
parisienne a eu «Êun effet grossissantÊ» sur ces résultats. Mais justement, le but même d’une
sociologie qualitative consiste à exercer un effet de loupe, pour mieux cerner l’objet de son
étude. Et la mixité sociale et culturelle devenant de plus en plus grande dans la France entière,
on peut induire que les lieux aujourd’hui plus monocolores et où les problèmes se posent
encore autrement feront face, d’ici dix, quinze ans au plus, à des situations analogues.
D’ailleurs, ce serait une erreur de croire que les questions nouvelles qu’affrontent les
médecins ne proviennent que de cette diversification sociale et culturelle. Elles proviennent
aussi, nous y reviendrons, de mutations sociales, socio-symboliques profondes et qui
concernent tout autant ce que l’on pourrait appeler le «ÊFrançais ordinaireÊ», le «ÊGauloisÊ»
pour parler comme les jeunes de certaines banlieues. On peut enfin ajouter sur ce point que
l’objet spécifique de l’étudeÊ: des patients touchés par le VIH/SIDA donne un second effet
grossissant et éclairant de la relation actuelle entre médecin et patient. Là encore, beaucoup de
résultats découverts présentent une portée plus large et peuvent servir à une réflexion d’ordre
général sur médecine et religion aujourd’hui.
Anne-Cécile Bégot a choisi son plan à partir d’une hypothèseÊpréciseÊ: la «Êgestion du fait
religieuxÊ dans la relation thérapeutique dépend de la position occupée par le médecin au sein
du champ médicalÊ». Elle examine d’abord, classiquement, les praticiens hospitaliers, en les
distinguant selon leurs statuts, et ensuite les médecins généralistes. A cela, elle ajoute, de
façon neuve, les médecins qui exercent dans le milieu associatif. Les résultats obtenus
montrent la pertinence d’un tel choix fondé sur un positionnement objectif. Mais, tout au long
de l’exposé, on rencontre significativement un autre paramètre importantÊ: les convictions
propres du médecin. Convictions religieuses ou irréligieuses d’abord, et, ensuite, univers
symbolique de références plus large, conceptions du monde, idées plus ou moins implicites ou
explicites, vagues ou précises du sens de la vie. Le médecin n’est pas lui-même en dehors des
questions de sens, elles influent sur la manière dont il se comporte avec ses patients surtout
quand il s’agit de faire face au VIH/SIDA.
Les médecins eux-mêmes en sont conscients et c’est pourquoi le problème de «Êl’intrusionÊ»
ou de la «Ênon intrusionÊ» dans l’univers symbolique du patient, dans sa vie privée (religieuse
et non religieuse) apparaît, du début à la fin de l’enquête, comme une préoccupation
récurrente des médecins interrogés. Leurs réponses dépendent là encore de leur
positionnement dans le champ médical et de réflexions personnelles, aidées parfois par un
débat collectif, mais le plus souvent menées en solitaire. Le travail de l’auteure met bien en

4
valeur cet aspect des choses d’autant plus important que la formation des médecins ne leur
donne guère des instruments pour y faire face et que le contexte est difficile. En effet, aucune
solution n’est évidente, même si dans les récits de pratiques rapportés on peut -et ce n’est pas
le moindre intérêt de cette étude- trouver des éléments de réponse.
L’attitude de non intrusion, la neutralité affective, se montre soucieuse de respecter la
liberté du patient, de rester sur le terrain sûr où le médecin peut avoir une autorité légitimeÊ(sa
compétence professionnelle). Le médecin ne veut pas devenir un nouveau clerc. Il est attentif
au risque de cléricalisme médical. Il ne faut pas sous-estimer ces raisons. Pour avoir moi-
même effectué quelques bouts d’enquêtes auprès de patients, j’ai été frappé par le souci d’un
bon nombre de préserver leur autonomie et par leur refus d’un «Êpouvoir médicalÊ». Mais à
trop être érigée en principe, cette attitude risque de réduire la relation entre médecin et patient
à sa nécessaire technicité en faisant fi d’autres aspects qui vont interagir avec elle. D’ailleurs,
la liberté de chacun n’est pas une réalité a priori, figée, qui voisinerait avec celle d’autrui
comme les voitures se rangent les unes à côté des autres dans un parking. La liberté se niche
aussi dans le dialogue, l’interpellation, la parole neuve qui tranche avec ce que l’on a coutume
d’entendre.
C’est pourquoi, bon gré malgré, bien des médecins, bien des soignants sont conduit à avoir
une intrusion plus ou moins forte dans le champ religieux (ou plus largement symbolique)
même si celui-ci ne relève pas de leur compétence professionnelle. A lire l’argumentaire des
médecins qui pratiquent plus ou moins cet interventionnisme, on en comprend les raisons.
Sauf chez ceux qui affichent ouvertement leurs convictions religieuses et ont une clientèle liée
à cette posture, elle relèvent souvent d’un pragmatisme, de la recherche d’une plus grande
efficacité du traitement, mais aussi, dans certains cas, de la volonté d’exercer une médecine
humaine et tolérante. Mais attention alors au risque d’une médecine qui, sous couvert de
rapports plus humains, pourra se montrer plus englobante et, même, plus totalisante. Attention
au risque d’Ê«Êacharnement affectifÊ» selon l’expression de l’historienne Anne Carol1.
Attention également, et cela ressort bien de cette étude, à ne pas devenir un directeur de
conscience pour les populations issues de l’immigration.
1 A. Carol, Les médecins et la mort, XIXe-XXe siècle, Paris, Aubier, 2004, 307.

5
A lire Anne-Cécile Bégot, on pense à l’avertissement du fils de Jean le Bon à la bataille de
Poitiers en 1356Ê: «ÊPère gardez-vous à gauche, père gardez-vous à droiteÊ». La pratique
médicale s’est toujours accompagnée de questions éthiques et déontologiques difficiles. Ces
questions se posent aujourd’hui dans un nouveau contexte dont parle l’auteure dans des pages
fort pertinentes consacrées à la «Êreconfiguration des rapports médecine/religionsÊ», après
nous avoir indiqué l’essentiel du processus de laïcisation de la médecine. En effet, la situation
présente est celle d’un troisième seuil de laïcisation qui ne continue pas de façon linéaire les
deux premiers seuils mais effectue un virage, comme une route de montagne vire faute de
pouvoir aller tout droit à son but. Le paysage peut alors donner une impression de déjà vuÊ;
pourtant on n’a pas fait du surplace, on n’est encore moins revenu en arrière. De même, il n’y
a pas un «ÊretourÊ» du religieux mais, effectivement, une reconfiguration des rapports entre la
religion et les grandes institutions séculières, les grands domaines de la vie sociale, une
publicisation du religieux qui est liée à une nouvelle conjoncture.
Cette reconfiguration est due à plusieurs facteurs. Un des plus importants est le déclin de la
croyance dans la conjonction des progrèsÊ: jusqu’à la guerre 1914-1918 on pouvait
raisonnablement croire que le progrès scientifique et technique engendrait presque
automatiquement, s’il n’était pas contrarié par un conservatisme politique et/ou religieux, du
progrès social et moral. Face au clerc religieux qui parlait de «Êl’espérance de l’au-delàÊ», le
clerc médecin parlait, lui, de la progression de «Êl’espérance de vieÊ». La médecine
apparaissait comme une institution morale et le médecin comme un savant moral. Cela
comportait sa part d’ombre comme le rappelle Madame BégotÊ: ainsi l’hôpital était une zone
de «Ênon droitÊ». Ensuite, on a pu encore longtemps opposer un «ÊmauvaisÊ» progrès (pour la
médecine il se trouvait lié à des médecins dévoyés, serviteurs du nazisme ou du stalinisme) et
un «ÊbonÊ» progrès (porté par tout médecin «ÊconsciencieuxÊ»). La relation entre médecin et
«ÊmaladeÊ» se résumait ainsiÊ: «Êune confiance et une conscienceÊ».
Ceci ne peut plus du tout avoir cours aujourd’hui car, dans les représentations sociales, il
s’est produit une dissociation entre le progrès technique et scientifique et le progrès social et
moral. Crise de la réussite, le progrès médical, même exercé par des médecins dont la
conscience (professionnelle et morale) est irréprochable, aboutit à des dilemmes moraux. La
création du Comité Consultatif National d’Ethique, en 1983, en est un indice fort. Une autre
indice important est l’article 3 de la Chartre européenne des droits fondamentaux qui donne
des limitations au progrès médical au nom de la «Êdignité humaineÊ». De fait, cette même
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
 141
141
 142
142
 143
143
 144
144
 145
145
 146
146
 147
147
 148
148
 149
149
 150
150
 151
151
 152
152
 153
153
 154
154
 155
155
 156
156
 157
157
 158
158
 159
159
 160
160
 161
161
 162
162
 163
163
 164
164
 165
165
 166
166
 167
167
 168
168
 169
169
 170
170
 171
171
 172
172
 173
173
 174
174
 175
175
 176
176
 177
177
 178
178
 179
179
 180
180
 181
181
 182
182
 183
183
 184
184
 185
185
 186
186
 187
187
 188
188
 189
189
 190
190
 191
191
1
/
191
100%