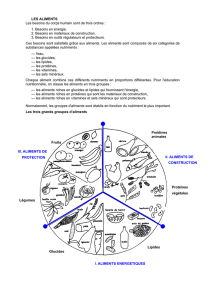
Les risques des régimes amaigrissants

UNIVERSITE DE LIMOGES
Faculté de Pharmacie
ANNÉE 2012-2013 THÈSE N°
THÈSE POUR LE DIPLÔME D'ÉTAT DE DOCTEUR EN PHARMACIE
présentée et soutenue publiquement
le 3 juillet 2013
par
Elodie KERVAREC
née le 3 août 1987, à Brest
EXAMINATEURS DE LA THÈSE
M. le Professeur J.-L. BENEYTOUT.................................................................Président
Mme F. MARRE-FOURNIER .................................................................................. Juge
Mme E. BOUVIER................................................................................................... Juge
Les risques des régimes amaigrissants.
Prise en charge de premier recours du surpoids et de
l’obésité.

2
DOYEN DE LA FACULTE : Monsieur le Professeur Jean-Luc DUROUX
1er VICE-DOYEN : Madame Catherine FAGNERE, Maître de Conférences
2ème VICE-DOYEN : Monsieur Serge BATTU, Maître de Conférences
PROFESSEURS :
BENEYTOUT Jean-Louis BIOCHIMIE ET BIOLOGIE MOLECULAIRE
BOTINEAU Michel BOTANIQUE ET CRYPTOGAMIE
BROSSARD Claude PHARMACOTECHNIE
BUXERAUD Jacques CHIMIE ORGANIQUE ET THERAPEUTIQUE
CARDOT Philippe CHIMIE ANALYTIQUE ET BROMATOLOGIE
DELAGE Christiane CHIMIE GENERALE ET MINERALE
DESMOULIERE Alexis PHYSIOLOGIE
DREYFUSS Gilles MICROBIOLOGIE-PARASITOLOGIE-
IMMUNOLOGIE
DUROUX Jean-Luc BIOPHYSIQUE, BIOMATHEMATIQUES ET
INFORMATIQUE
MAMBU Lengo PHARMACOGNOSIE
OUDART Nicole PHARMACOLOGIE
ROUSSEAU Annick BIOSTATISTIQUE
VIANA Marylène PHARMACOTECHNIE
PROFESSEURS DES UNIVERSITES – PRATICIENS HOSPITALIERS DES DISCIPLINES
PHARMACEUTIQUES :

3
LACHATRE Gérard TOXICOLOGIE
MOESCH Christian HYGIENE HYDROLOGIE ENVIRONNEMENT
ROGEZ Sylvie BACTERIOLOGIE ET VIROLOGIE
MAITRES DE CONFERENCES :
BASLY Jean-Philippe CHIMIE ANALYTIQUE ET BROMATOLOGIE
BATTU Serge CHIMIE ANALYTIQUE ET BROMATOLOGIE
BEAUBRUN-GIRY Karine PHARMACOTECHNIE
BILLET Fabrice PHYSIOLOGIE
CALLISTE Claude BIOPHYSIQUE, BIOMATHEMATIQUES ET
INFORMATIQUE
CLEDAT Dominique CHIMIE ANALYTIQUE ET BROMATOLOGIE
COMBY Francis CHIMIE ORGANIQUE ET THERAPEUTIQUE
COURTIOUX Bertrand PHARMACOLOGIE, PARASITOLOGIE
DELEBASSEE Sylvie MICROBIOLOGIE-PARASITOLOGIE-
IMMUNOLOGIE
DEMIOT Claire-Elise PHARMACOLOGIE
FAGNERE Catherine CHIMIE ORGANIQUE ET THERAPEUTIQUE
FROISSARD Didier BOTANIQUE ET CRYPTOGAMIE
JAMBUT Anne-Catherine CHIMIE ORGANIQUE ET THERAPEUTIQUE
LABROUSSE Pascal BOTANIQUE ET CRYPTOGAMIE
LEGER David BIOCHIMIE ET BIOLOGIE MOLECULAIRE
LIAGRE Bertrand BIOCHIMIE ET BIOLOGIE MOLECULAIRE
LOTFI Hayat TOXICOLOGIE

4
MARION-THORE Sandrine CHIMIE ORGANIQUE ET THERAPEUTIQUE
MARRE-FOURNIER Françoise BIOCHIMIE ET BIOLOGIE MOLECULAIRE
MILLOT Marion PHARMACOGNOSIE
MOREAU Jeanne MICROBIOLOGIE-PARASITOLOGIE-
IMMUNOLOGIE
POUGET Christelle CHIMIE ORGANIQUE ET THERAPEUTIQUE
SIMON Alain CHIMIE GENERALE ET MINERALE
TROUILLAS Patrick BIOPHYSIQUE, BIOMATHEMATIQUES ET
INFORMATIQUE
VIGNOLES Philippe BIOPHYSIQUE, BIOMATHEMATIQUES ET
INFORMATIQUE
PROFESSEUR :
ROUMIEUX Gwenhaël ANGLAIS
ASSISTANT HOSPITALIER UNIVERSITAIRE DES DISCIPLINES PHARMACEUTIQUES :
IMBERT Laurent CHIMIE ANALYTIQUE ET BROMATOLOGIE

5
Remerciements
Je remercie monsieur le Professeur Jean-Louis BENEYTOUT
Biochimie et biologie moléculaire, Professeur de l'université de Limoges.
Merci d'avoir accepté de présider cette thèse et de m'accorder l'honneur de juger ce travail.
Je remercie madame le Docteur Françoise MARRE-FOURNIER
Biochimie et biologie moléculaire, Maître de conférence de l'université de Limoges.
Je remercie ma Directrice de thèse pour sa disponibilité. Je vous remercie de m'avoir fait
l'honneur de diriger cette thèse.
Je remercie madame Elizabeth BOUVIER
Pharmacien d’Officine à Malemort-sur-Corrèze.
De faire partie de mon jury, c'est un grand honneur que tu acceptes de juger ma thèse. Merci
pour ta gentillesse et pour ta disponibilité.
Je remercie mes parents parce que vous êtes toujours là et que sans vous je ne
serais pas arrivée où j'en suis. Je vous remercie pour votre soutien, pour vos précieux
conseils et pour la patience dont vous faites preuve. Merci de croire en moi, merci de votre
confiance. J'espère que ce travail sera à la hauteur de ce que vous attendiez.
Je remercie mon frère Nicolas et ma sœur Lisa parce que vous m'êtes
indispensables. Merci d'être auprès de moi.
A mon cher Vincent, qui m'a toujours encouragée et soutenue, que tu reçoives ici ma
plus grande reconnaissance et mon amour. Merci infiniment.
Je remercie mes amies Eliette, Elodie et Amandine, pour tout ce que vous
m'apportez. Merci pour les moments partagés avec vous. J'espère qu'ils seront encore
nombreux.
Je remercie tous mes amis d'être et d'avoir été là. J'ai de la chance de vous avoir.
Merci pour tout.
Je remercie toutes les personnes rencontrées durant mon aventure parisienne. A
Mélodie, mon amie. Aurélie, Anne-Laure, ce fut un plaisir de travailler avec vous. Virginie,
Héloïse, ce fut une grande joie de partager notre bureau. Merci d'avoir été là.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
 141
141
 142
142
 143
143
 144
144
1
/
144
100%