Le centre de réadaptation: lieu idéal pour optimiser la prise en

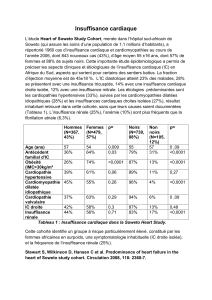
LE CENTRE DE RÉADAPTATION
lieu IDÉAL pour optimiser
la prise en charge de
l’insuffisant cardiaque ?
Bernard PIERRE
Centre IRIS Lyon-Marcy l’étoile

Déclaration de conflits d'intérêt
- Absence de participation financière dans le
capital d'une entreprise liée aux
médicaments.
- Absence de lien durable avec une entreprise
liée aux médicaments (contrat de travail,
rémunération régulière...).
- Interventions ponctuelles en rapport avec
des entreprises liées aux médicaments
( conférences, colloques, actions de
formation, participation à divers symposia,
rédaction de brochures...) avec, le cas
échéant, facturation d'honoraires ; et ceci
avec la majorité des entreprises du
médicaments commercialisant des produits
cardio-vasculaires en rapport avec mes
domaines de spécialité (ARDIX-THERVAL,
ASTRA-ZENECA, BAYER, BMS, DAÏCHI SANKYO,
EUTHERAPIE, MSD, NOVARTIS, PIERRE FABRE,
SANOFI, SERVIER).

L’EVIDENCE : PEU DE CONCURRENCE !
•A l’hôpital :
*bienvenue aux IC âgés, polypathologiques ???
*DMS de plus en plus courtes non adaptées
*PMSI, T2A…
•En ville :
*médecins « débordés »
*inertie thérapeutique

ET POURTANT : PEU DE SUCCÈS !
•5 à 10 %
*Ignorance
*Pas d’expérience
*Mauvaises expériences
*Manque de temps, de conviction pour expliquer
l’intérêt d’un programme de réadaptation
*Propositions inadaptées des centres
*Prépondérance « historique » des post SCA et
post chirurgical
*Manque de souplesse (dogmatisme…)
•ALORS QUE…

INSUFFISANCE
CARDIAQUE
Classe Niveau
Dysfonction
systolique VG
-Prise en charge globale
-Programmes + longs -
Education thérapeutique
-Ajustement traitement
I A
Fonction
systolique
préservée
-Amélioration qualité de vie
-Réduction hospitalisations II b C
Resynchronisation
cardiaque
-Potentialisation effets de
resynchronisation
-Evaluation de la
resynchronisation
I B
Assistances
ventriculaires
-Reconditionnement physique
-Education : appareillage et
AVK
IIa C
Transplantation
Cardiaque
-Pré-transplantation
-Spécificités chirurgie,
physiologie, immunologie
-Aides psycho-sociales
I B
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
1
/
42
100%