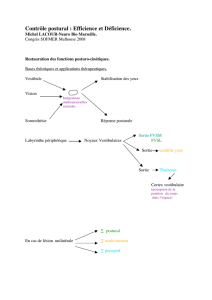
La compensation vestibulaire

17
La Lettre d’ORL et de chirurgie cervico-faciale - n° 250 - février 2000
réflexie unilatérale compensée, hyporéflexie sur-
compensée, décompensation secondaire d’une aré-
flexie… les résultats des explorations vestibulaires
sont parfois un peu “bruts”, voire déroutants, dans leur présen-
tation. La volonté d’y faire apparaître la notion de compensation,
ou de décompensation, est cependant importante vis-à-vis des
implications diagnostiques et thérapeutiques.
COMPENSATION ET DÉCOMPENSATION D’UNE ATTEINTE
VESTIBULAIRE PÉRIPHÉRIQUE
Avant d’envisager une situation pathologique, telle que celle ren-
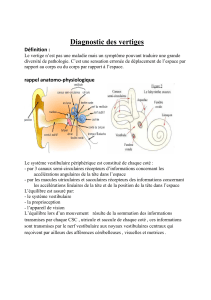
contrée lors des vertiges, il paraît utile de rappeler qu’à l’état nor-
mal le but du système vestibulaire est de stabiliser la position de
la tête par rapport au tronc, et de stabiliser le regard. Cela est bien
entendu réalisé en situation statique, mais aussi dynamique, lors
de nos déplacements dans les trois directions de l’espace. Les
éléments physiologiques qui contribuent à cette situation sont,
d’une part, des capteurs périphériques et, d’autre part, des centres,
localisés principalement au niveau des noyaux vestibulaires.
D’autres éléments du système nerveux central, cervelet et cortex
vestibulaire, interviennent dans la fonction d’équilibration. Les
capteurs périphériques impliqués sont situés aux niveaux laby-
rinthique (canaux semi-circulaires, utricule et saccule), proprio-
ceptif et visuel. Chacun de ces capteurs fait parvenir en perma-
nence des informations concernant la position et les déplacements
du corps dans l’espace aux noyaux vestibulaires. Quelle que soit
la sensibilité de ces capteurs, leur fonctionnement ne peut être en
permanence totalement symétrique. Ce sont les noyaux vestibu-
laires qui assurent la gestion de ces informations périphériques,
potentiellement asymétriques, et permettent un équilibre satis-
faisant.
En situation pathologique, quand ces informations sont brutale-
ment interrompues, par exemple lors d’une névrite vestibulaire
ou d’une fracture du rocher translabyrinthique, le rôle du système
nerveux central est de pallier cette carence d’informations péri-
phériques grâce à la compensation. Celle-ci va prendre un cer-
tain temps avant de se mettre en place. En revanche, si l’atteinte
périphérique est lente et progressive, comme dans le cas de
tumeurs telles que le neurinome de l’acoustique, la compensa-
tion peut se faire au fur et à mesure, et le déficit périphérique
s’installer sans manifestation clinique.
Enfin, des facteurs généraux peuvent influencer la qualité de la
compensation vestibulaire : la présence d’une pathologie inter-
currente, l’anxiété, certains médicaments...
Au total, la compensation se révèle être constamment sollicitée,
et le diagnostic d’une atteinte vestibulaire impose de la prendre
en compte.
BASES PHYSIOLOGIQUES ET PHYSIOPATHOLOGIQUES
Les travaux de M. Lacour (1, 2) permettent de préciser les méca-
nismes impliqués dans la compensation vestibulaire. Celle-ci
représente d’ailleurs un modèle de la plasticité du système ner-
veux central. Avant de préciser les mécanismes mis en jeu lors
de la compensation, nous décrirons les conséquences d’une
atteinte vestibulaire périphérique unilatérale.
Conséquences cliniques d’une atteinte vestibulaire périphé-
rique unilatérale
Au cours d’une atteinte vestibulaire unilatérale, telle que lors
d’une section du nerf vestibulaire, l’activité des noyaux vesti-
bulaires du côté atteint va s’effondrer. La conséquence directe
est alors une atteinte immédiate des systèmes vestibulo-oculaire,
vestibulo-spinal et vestibulo-cortical, pour lesquels les noyaux
vestibulaires représentent une source d’information majeure.
●L’atteinte du système vestibulo-oculaire se traduit par l’appa-
rition au repos d’un nystagmus spontané horizontal et par une
déviation de la position de l’œil dans l’orbite (skew deviation).
Lors de la mobilisation, le réflexe vestibulo-oculaire horizontal
est perturbé.
●L’atteinte du système vestibulo-spinal se manifestera, en situa-
tion statique, par une diminution du tonus des muscles exten-
seurs des membres inférieurs, et par une inclinaison de la tête et
du corps. Au cours des déplacements, la stabilisation du regard,
de la tête et du corps sera altérée.
●L’atteinte du système vestibulo-cortical se traduit pour le
patient par la sensation erronée de déplacement du corps, qui
définit le vertige, illusion de mouvement, alors que le patient est
statique. Il s’y associe des troubles de la perception au cours des
déplacements dans l’espace.
Conséquences d’une atteinte vestibulaire périphérique unila-
térale au niveau des noyaux vestibulaires
Les travaux expérimentaux ont montré que, après section du nerf
vestibulaire, on observe une activité neuronale effondrée au
niveau des noyaux vestibulaires du côté atteint, alors que, du côté
DOSSIER
La compensation vestibulaire
●
D. Bouccara*
* Service d’ORL, hôpital Beaujon, AP-HP, 100, boulevard du Général-Leclerc,
92110 Clichy.
A

sain, leur activité de base est augmentée. Après un délai variable
suivant l’espèce étudiée, il a été mis en évidence une restaura-
tion de l’activité de ces neurones du côté atteint. Plusieurs théo-
ries sont avancées pour expliquer cette reprise d’activité au niveau
des neurones déafférentés.
Ainsi, les travaux de Gacek et de Lacour (2)ont montré des chan-
gements ultrastructuraux au niveau des synapses, au fur et à
mesure de l’installation de la compensation. Le rôle exact de cette
plasticité synaptique reste à préciser.
Par ailleurs, les neuromédiateurs impliqués au niveau des noyaux
vestibulaires ont été identifiés, tout comme les effets de leurs ago-
nistes et antagonistes sur la compensation. Ainsi, les modalités
d’action du glutamate, de neuropeptides ainsi que de l’histamine
et de ses agonistes ont été montrées (3, 4). Des modifications des
propriétés neuropharmacologiques des neurones vestibulaires ont
été évoquées pour expliquer la compensation, et l’effet favorisant
de différentes molécules sur celle-ci est utilisé en thérapeutique.
Cependant, pour expliquer la compensation tant dans ses aspects
statiques que dynamiques, il apparaît que des mécanismes plus
complexes, faisant intervenir d’autres structures que les seuls
noyaux vestibulaires, sont sollicités. Ce sont alors de nouvelles
stratégies qui sont développées par l’organisme. Les deux
modèles évoqués, en particulier par M. Lacour, sont la substitu-
tion comportementale et la substitution fonctionnelle. La notion
de substitution comportementale fait appel à des stratégies pré-
existantes ou nouvelles, qui viennent remplacer les informations
manquantes du fait de l’atteinte vestibulaire. Par exemple, cer-
tains travaux de A. Berthoz ont montré que le système saccadique
pouvait être mis en jeu à la place du système vestibulo-oculaire
défaillant pour assurer la stabilisation du regard. La substitution
fonctionnelle, et sensorielle, fait appel à l’utilisation des affé-
rences visuelles ou proprioceptives, selon les individus, pour res-
taurer la fonction d’équilibration. En pratique, le début précoce
d’une rééducation adaptée permet à ces mécanismes de substi-
tution de se mettre en place au plus vite.
La compensation vestibulaire est un modèle de plasticité du sys-
tème nerveux central. Elle met en jeu non seulement des phéno-
mènes locaux au niveau des noyaux vestibulaires, mais aussi des
stratégies comportementales ou sensorielles faisant intervenir
d’autres structures, comme le cortex. Grâce à la qualité de son
action, la plupart des patients présentant une atteinte vestibulaire
périphérique peuvent la compenser rapidement et devenir asymp-
tomatiques.
DIAGNOSTIC DE L’ATTEINTE VESTIBULAIRE
ET DE SON NIVEAU DE COMPENSATION
Face à un patient qui consulte pour des troubles de l’équilibre,
nous devons répondre à trois questions principales :
– Quel est le siège de l’atteinte ?
– Quelle est l’étiologie ?
– Quel est le niveau de compensation ?
Si l’étape clinique est essentielle, notamment en ce qui concerne
les deux premiers points, un minimum d’explorations est requis,
avec un bilan auditif et des épreuves vestibulaires.
Siège de l’atteinte et étiologie
Plusieurs études cliniques ont montré que le diagnostic étiolo-
gique des vertiges était bien avancé, sinon confirmé, dès l’étape
clinique (5). Celle-ci précise, bien entendu, les antécédents du
patient (otite chronique, traumatisme crânien, suivi d’un traite-
ment potentiellement ototoxique...) et les signes associés aux
troubles de l’équilibre (acouphènes, plénitude de l’oreille, fluc-
tuation auditive). Le déroulement des épisodes vertigineux oriente
lui aussi vers la pathologie en cause. Le bilan minimal comporte
une audiométrie, qui recherche une atteinte infraclinique, com-
plétée, au moindre doute sur une atteinte rétrocochléaire, par
l’étude des potentiels évoqués auditifs précoces du tronc céré-
bral (PEA). Les épreuves rotatoires et caloriques objectivent
l’atteinte périphérique et sa sévérité : hyporéflexie ou aréflexie.
Nous verrons qu’elles fournissent des renseignements sur le
niveau de compensation.
Trois groupes étiologiques principaux de troubles de l’équilibre
périphérique peuvent alors être individualisés :
– vertiges paroxystiques positionnels bénins (VPPB) : ils méri-
tent d’être individualisés d’emblée du fait de leur fréquence en
pratique quotidienne. Le diagnostic étant posé, le traitement
repose sur la manœuvre libératoire. La guérison est la règle et la
question de la compensation ne se pose pas, sauf en cas de patho-
logie associée, ce qui sera évoqué de principe si les troubles per-
sistent malgré un traitement bien conduit ;
– vertiges par atteinte périphérique “destructrice” : fracture du
rocher, névrite vestibulaire, ou tumeur. La compensation est la
règle. Elle est plus ou moins longue à s’établir, et des décom-
pensations secondaires sont possibles ;
– vertiges par atteinte périphérique “fluctuante”, dont le type est
la maladie de Ménière. La compensation est difficile à obtenir
car la réflectivité du labyrinthe atteint fluctue dans le temps, pou-
vant être strictement normale en dehors des crises. Quand un défi-
cit s’installe, le niveau de compensation est influencé par l’évo-
lution de la maladie et l’effet des traitements instaurés.
Appréciation du niveau de compensation
Elle repose tout d’abord sur des données d’interrogatoire. Au
mieux, le patient parfaitement compensé est totalement asymp-
tomatique. Il n’est pas rare que des patients “aréflexiques unila-
téraux”, par exemple après ablation chirurgicale d’un neurinome
de l’acoustique, ne soient gênés par aucun trouble de l’équilibre,
y compris lors des activités sportives sollicitant la fonction d’équi-
libration (ski par exemple). Quand le patient rapporte des troubles,
ceux-ci sont de niveau variable. Il peut s’agir d’épisodes d’insta-
bilité brève, en particulier dans les situations où les autres infor-
mations sensorielles font défaut, par exemple dans l’obscurité.
Dans d’autres cas, les symptômes sont permanents et leur reten-
tissement devient notable. La maladie de Ménière est une situa-
tion qui expose à des atteintes vestibulaires périphériques de sévé-
rité variable et dont l’évolution est imprévisible. La répétition
des crises et la sévérité de l’instabilité intercritique seront alors
précisées. Pour quantifier l’intensité des symptômes rapportés
par les patients, des échelles d’évaluation sont utilisées.
DOSSIER
18
La Lettre d’ORL et de chirurgie cervico-faciale - n° 250 - février 2000

●Les signes d’examen sont dominés par la recherche d’un nys-
tagmus spontané. Celle-ci est réalisée sous lunettes de Frenzel,
où à l’aide de la vidéonystagmoscopie. En l’absence de nystag-
mus spontané, un nystagmus révélé par la manœuvre du head
shaking test sera recherché. Il est horizontal, inhibé à la fixation,
et la mesure de sa phase lente est un élément évolutif intéressant.
Il est à noter qu’il n’existe pas de corrélation entre les symptômes
ressentis et les signes observés : certains patients asymptoma-
tiques conservent un nystagmus spontané. Sa présence et surtout
son évolution dans le temps sont cependant des éléments de sur-
veillance utiles.
●Les épreuves caloriques ont pour grand intérêt d’explorer
séparément chacun des deux labyrinthes. Elles ne concernent que
la fonction canalaire. Elles permettent, d’une part, d’objectiver
l’atteinte unilatérale (aréflexie ou hyporéflexie) et, d’autre part,
de rechercher une prépondérance directionnelle du côté de
l’oreille saine tant que la compensation n’est pas totalement éta-
blie (figures 1 et 2).
●Les épreuves rotatoires explorent simultanément les deux
labyrinthes. Leur intérêt par rapport aux épreuves caloriques
réside dans leur plus grande simplicité de réalisation à partir du
moment où l’on dispose d’un fauteuil rotatoire. Elles sont alors
un moyen utile de suivi de la compensation (6). Plusieurs proto-
coles d’examen sont réalisables : épreuve rotatoire avec arrêt
brusque, épreuve rotatoire pendulaire monofréquentielle, épreuve
rotatoire multifréquentielle, etc. Ils recherchent la prédominance
de la réponse d’un côté par rapport à l’autre, prédominance qui
disparaît au stade compensé. Plus récemment, l’épreuve rotatoire
impulsionnelle (ERI) a été développée. Elle analyse les réponses
per-rotatoires et postrotatoires. Sa représentation graphique
(figure 3) permet de mettre en évidence une réponse symétrique,
ou une prévalence. Même si son utilisation diagnostique a fait
l’objet de discussions (7), son intérêt pour le suivi évolutif des
patients paraît réel.
Les plates-formes statiques et dynamiques sont des outils utiles
pour apprécier le rôle de la proprioception, et son influence sur
la fonction d’équilibration. Leur utilisation est peu développée
en pratique ORL courante, mais davantage en rééducation. Enfin,
19
La Lettre d’ORL et de chirurgie cervico-faciale - n° 250 - février 2000
Nystagmus D
OD OG
Nystagmus G
80
60
40
20
0
– 20
– 40
– 60
– 80
Figure 1. Épreuves caloriques effectuées chez une patiente présentant
un neurinome de l’acoustique intracanalaire droit, révélé par des
troubles de l’équilibre résistant au traitement médical, y compris par
voie parentérale : hyporéflexie droite franche, non compensée ; pré-
pondérance directionnelle gauche importante.
Figure 2. La patiente a été opérée : ablation du neurinome de l’acoustique
droit par voie translabyrinthique. Le bilan vestibulaire effectué à distance
retrouve une aréflexie compensée : absence de prépondérance direction-
nelle.
Nystagmus D
OD OG
Nystagmus G
80
60
40
20
0
– 20
– 40
– 60
– 80
…/…

Droit
et responsabilité
au service des soins
29 mai, 26 juin,
5octobre 2000
Hôtel Méridien •Paris
Journées de formation
Programme
1re JOURNÉE
Lundi 29 mai
Les fondamentaux : droit et responsabilité
•Présentation générale
•Les notions de droit
•Les textes
•Les tribunaux
Les grands régimes de responsabilité
•La responsabilité civile et administrative
•La responsabilité pénale
•La responsabilité disciplinaire
2eJOURNÉE
Lundi 26 juin
Examen pratique des situations de responsabilité
•Le consentement
•Le secret professionnel
•La responsabilité et le rôle propre
•La collaboration
avec les aides-soignantes
•La gestion de l’écrit
3eJOURNÉE
Jeudi 5 octobre
Éthique, déontologie, organisation de la profession
•Du droit à l’éthique
•La législation bioéthique
•La déontologie
•Les droits des patients et des soignants
•Quelle organisation pour la profession
infirmière ?
➭1 200 F TTC
(une journée)
➭2 950 F TTC
(3 jours)
Ces prix incluent :
– votre déjeuner ;
– vos pauses café ;
– votre cahier de formation.
A retourner à :
CDTM Éditions
62-64, rue Jean-Jaurès, 92800 Puteaux.
Tél. : 01 41 45 80 54 ou par Fax : 01 41 45 80 45
Journées de formation
OBJECTIFS
Proposer aux professionnels
un enseignement fondamental et pratique
sous forme de véritables cours de droit
en trois journées de formation.
PUBLIC
Infirmière hospitalière et libérale,
cadre infirmier, cadre administratif.
DURÉE
3 journées de formation.
INTERVENANT
Gilles Devers, avocat à la cour,
barreau de Lyon. Chargé d’enseignement
àl’université de Lyon.
DROITS
D’INSCRIPTION
Bulletin
d’inscription
Nom : Prénom :
Adresse(s) : (Professionnelle)
(Personnelle)
Fonction : ❑ Infirmière hospitalière
❑ Infirmière libérale
❑ Cadre infirmier
❑ Cadre administratif
Je m’inscris à la
❑ 1re journée ❑ 2ejournée ❑ 3ejournée
Je règle la somme de 1 200 F TTC pour une seule journée.
Je m’inscris aux
❑ 3 journées.
Je règle la somme de : 2 950 F TTC.
❑ Je souhaite recevoir une attestation
de prise en charge formation continue.
✁
Droit
et responsabilité
au service des soins
MODE DE PAIEMENT
❑
par virement bancaire à réception de facture
(réservé aux établissements, merci de nous adresser un bon
de commande)
❑
par chèque (à l’ordre de CDTM Éditions)
❑
par carte Visa, Eurocard Mastercard
No
Date d’expiration
:
Signature :
A
transmettre
àvotre
équipe...

21
La Lettre d’ORL et de chirurgie cervico-faciale - n° 250 - février 2000
l’Equitest est une méthode d’appréciation des afférences de
l’équilibre (vestibules, vision et proprioception) grâce à une plate-
forme motorisée et asservie. Le grand intérêt de cette méthode
pour le suivi de la compensation reste cependant limité par le
petit nombre d’appareils en fonction.
●L’étude de la verticale subjective est de développement plus
récent. Cet examen a pour intérêt d’explorer la fonction otoli-
thique (utricule et saccule). Il est de réalisation relativement
simple : il faut demander au patient d’aligner une cible par rap-
port à la verticale, et en mesurer la déviation angulaire. Sa répé-
tition au cours de l’évolution permet d’évaluer la compensation
du point de vue de la fonction otolithique.
●Les potentiels évoqués vestibulaires myogéniques cervicaux
constituent une voie nouvelle d’exploration des voies vestibu-
laires (2). Leur origine otolithique a été montrée, et ils représen-
tent une voie d’application clinique prochaine.
Si les épreuves rotatoires et caloriques restent des tests impor-
tants pour l’appréciation du niveau de compensation, d’autres
tests sont maintenant développés. Leur utilisation conjointe par
les praticiens ORL et les rééducateurs permet un suivi précis et
adapté au cas particulier de chaque patient.
ASPECTS THÉRAPEUTIQUES
Le diagnostic étiologique ayant été précisé et le niveau de com-
pensation étant évalué, le traitement comprend deux parties : le
traitement spécifique de la pathologie en cause et les thérapeu-
tiques permettant l’installation d’une compensation durable.
Traitements étiologiques
Ils sont indiqués dans un certain nombre de pathologies où
l’atteinte vestibulaire est liée à un processus évolutif. Au cours
des otites chroniques, une atteinte labyrinthique avec fistule est
possible, notamment dans les formes cholestéatomateuses. Le
diagnostic est clinique et radiologique (scanner), le traitement
chirurgical permettant de contrôler les troubles de l’équilibre dans
la majorité des cas. Les tumeurs du conduit auditif interne et de
l’angle ponto-cérébelleux, dont le neurinome de l’acoustique est
la plus fréquente, ont une expression clinique variable. L’atteinte
vestibulaire peut y être latente : bien que la tumeur se développe
sur le nerf vestibulaire, sa croissance étant lente, la compensa-
tion se fait progressivement. Dans d’autres cas, des troubles de
tous types (instabilité, crises vertigineuses intenses…) peuvent
être rapportés. Ils sont dus soit à la destruction des voies vesti-
bulaires, soit, à un stade plus évolué, à une décompensation cen-
trale par compression tumorale des voies centrales de l’équilibre
au niveau du tronc cérébral. Dans tous les cas, le traitement chi-
rurgical créant une situation d’aréflexie unilatérale définitive, la
compensation pourra s’établir.
Traitements visant à faciliter la compensation
Trois types de traitement sont utilisés pour accélérer les proces-
sus de compensation en cas d’atteinte vestibulaire périphérique
unilatérale :
●Les traitements médicamenteux reposent sur différentes
molécules dont les mécanismes d’action sont de mieux en mieux
connus grâce aux travaux de recherche fondamentale. Parmi
celles-ci, on peut citer la bétahistine, l’acétyl-leucine, la flunari-
zine, etc. L’attention doit par ailleurs être portée sur la prescrip-
tion conjointe de médicaments à effet potentiellement frénateur
sur la compensation vestibulaire (sédatifs en particulier).
●La rééducation vestibulaire est une méthode de choix pour
faciliter la compensation. Elle nécessite un rééducateur spécia-
lisé en la matière. Ses principes ont été établis par les travaux de
A. Semont notamment (2). L’objectif à atteindre est la stabilisa-
tion du regard. Les méthodes utilisées sont, d’une part, le fau-
teuil rotatoire, qui vise à obtenir des réponses symétriques lors
des rotations horaires et anti-horaires, d’autre part, les exercices
avec déplacements d’une source lumineuse sur une barre à diodes
contribuant aux mouvements conjugués de la tête et des yeux et,
enfin, l’utilisation d’un générateur optocinétique : déplacement
de points lumineux autour du patient. Chacune de ces techniques
a ses indications, prenant en compte en particulier les variations
interindividuelles, mais aussi intra-individuelles, de l’organisa-
tion neurosensorielle de la fonction d’équilibration. Les indica-
tions de la rééducation sont toutes les situations où une atteinte
vestibulaire unilatérale non compensée existe, soit totale et bru-
tale (névrite vestibulaire, fracture du rocher…), soit incomplète
et fluctuante, comme dans certaines formes de la maladie de
Ménière non contrôlées par le traitement médical.
●Le traitement chirurgical est discuté dans des cas relative-
ment rares. Il s’agit de patients présentant une atteinte périphé-
rique caractérisée par des crises paroxystiques fréquentes, non
contrôlées par différents traitements médicamenteux et par une
0234568911
10
121314
15
16
17
18
18
17
16
15
14
13
12
11
10
9
8
76
5
4
3
2
0
7
2
3
4
5
6
8
9
11 10
12
13
14
15
16
17
18
18
17
16
15
141312 11 10 9876
5432
7
x
x
Post-rotatoire
Per-rotatoire
Post-rotatoire
Per-rotatoire
(R)INPI 31-536
(R)INPI 06-452
Per-rotatoire
Post-rotatoire
ÉPREUVE
SYMÉTRIQUE
Anti-horaire
Horaire
PRÉVALENCE
DROITE
PRÉVALENCE
GAUCHE
xxxxx
Figure 3. Représentation graphique de l’épreuve rotatoire impulsionnelle :
mise en évidence d’une prévalence gauche.
…/…
 6
6
1
/
6
100%