Hôpital de Nyon Service de Pédiatrie - SIWF

1
CONCEPT DE FORMATION POSTGRADUÉE
Groupement Hospitalier de l’ouest lémanique –
Hôpital de Nyon
Service de Pédiatrie

2
TABLE DES MATIERES
1. Description de l’établissement
2. Généralités
2.1. Caractéristiques de l’établissement de formation
- Organisme responsable
- Mandat de prestations et activités principales
- Description de l’ensemble des autres prestations
- Hospitalisations par année
- Patients ambulatoires par année
- Nombre de lits et de services
- Particularités de l’infrastructure
2.2. Equipe médicale
- Composition
2.3. Reconnaissance en tant qu’établissement de formation
- Classification actuelle
3. Postes de formation post-graduée
3.1 Types de postes
3.2 Groupes cibles
3.3 Rotations dans des domaines spécialisés
3.4 Responsable de la formation post-graduée
- Qualifications
- Responsabilités
3.5. Objectifs généraux de la formation post-graduée
3.6. Concept de formation post-graduée
3.6.1. Introduction

3
3.6.2. Encadrement par des tuteurs / soutien par les mentors
3.6.3. Objectifs d’apprentissage de la formation en pédiatrie générale
3.6.4. Contenu de la formation
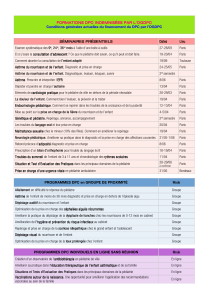
3.6.5. Sessions de formation post-graduée pratiques et théoriques
3.6.6. Mesures de soutien à la formation
3.6.7. Possibilité de réaliser une activité scientifique
3.6.8. Documentation / monitoring par les assistants; recommandé par la SSMI.
4. Évaluation
5. Candidatures

4
Formation en Pédiatrie
1. Description de l’établissement
Nom de l’établissement: Service de Pédiatrie de l’Hôpital de Nyon
(Groupement Hospitalier de l’Ouest Lémanique, GHOL)
Médecins Chefs: Dresse Sandrine Coeytaux
Dresse Anne-Sophie Morel
Dr Andrés Pascual
Dr François Scerba
2. Généralités
2.1. Caractéristiques de l’établissement de formation
Le Groupement Hospitalier de l’Ouest Lémanique (GHOL) SA est une société privée reconnue
d’intérêt public. Elle exploite les hôpitaux de Nyon et de Rolle. Le service de pédiatrie est situé
dans le site de Nyon, qui a un statut d’hôpital de zone dans le canton de Vaud.
Le GHOL assure au sein de ses sites des prestations médico-chirurgicales dans les domaines
spécialisés suivants: anesthésie et antalgie, chirurgie, gynécologie-obstétrique, médecine interne et
soins intensifs, néphrologie (dialyse), orthopédie, pédiatrie, pneumologie, oncologie et radiologie.
Le GHOL profite aussi de l’expertise de plusieurs médecins agréés et consultants de spécialités
pratiquant au sein de l’hôpital (neurologie, néphrologie, oncologie, hématologie, cardiologie) ou
dans la communauté environnante (dermatologie, rhumatologie, immuno-allergologie). Le GHOL
entretient une excellente collaboration avec les centres universitaires avoisinants (CHUV
Lausanne et HUG Genève).
Le service de pédiatrie du GHOL accueille plus de 7’500 patients par année. En 2014, 639 enfants
y ont été hospitalisés dans le service de pédiatrie du GHOL, totalisant près de 2600 journées
d'hospitalisation en soins aigus par année. La durée moyenne de séjour est d’environ 4 jours. Près

5
de 25'000 patients sont accueillis annuellement au service des urgences, dont près de 700 amenés
par le service médicalisé d’urgence et réanimation (SMUR). Environ 30% du total des admissions
aux urgences du GHOL relèvent de la pédiatrie.
Le service de pédiatrie dénombre 8 lits « B » dont 2 sont dédiés exclusivement à la néonatologie
et 2 aux soins continus. Le service de pédiatrie assume aussi la responsabilité d’un grand nombre
de traitements ambulatoires. Une majorité de ces traitements ambulatoires consistent en des
antibiothérapies iv, le reste se répartissant entre des perfusions spéciales (dérivés du sang,
gammaglobulines, traitements de substitution, etc.) des gestes diagnostiques et thérapeutiques
(sondage urinaire, ponctions lombaires, articulaires, pleurales, et biopsies de peau etc., mises en
place de voies veineuses périphériques ou centrales pour traitements ambulatoires, etc.).
Le service de pédiatrie du GHOL bénéficie d’une collaboration étroite avec des collègues
pédopsychiatres du service de psychiatrie de l'enfant et de l'adolescent (SPEA) du secteur ouest du
canton de Vaud. Dans cet élan, est inclus également un groupe pluridisciplinaire pour la prise en
charge de situations psychosociales complexes (périnatales et pédiatriques) et fait partie du réseau
cantonal du CAN-Team du CHUV.
Le service de pédiatrie du GHOL fait partie du réseau romand de néonatologie. De plus, un
partenariat entre le service de pédiatrie du GHOL et le service de néonatologie du CHUV a été
créé. La Dresse Morel est engagée dès 2016 avec une activité clinique dans le centre universitaire.
2.2. Equipe médicale
L'équipe médicale du service de pédiatrie du GHOL comprend 4 médecins chefs co-responsables
spécialistes FMH en Pédiatrie. Elle est complétée par 2 médecins avancés dans leur formation,
exerçant une fonction de chef de clinique (-adjoint); 6 médecins assistants / internes en formation
(8 dès 2016) et 2 stagiaires médecins (1 amc UNIGE et 1 cours bloc UNIL).
2.3. Reconnaissance en tant qu’établissement de formation
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
1
/
22
100%