24/11/15 ROSNET Elissa L2 CR : PAYRASTRE Clémentine

BMCP – Intégration des métabolismes
24/11/15
ROSNET Elissa L2
CR : PAYRASTRE Clémentine
BMCP
Pr. A SAVEANU
20 pages
Intégration des métabolismes
A. Généralités
Définition du métabolisme : c'est l'ensemble des transformations moléculaires et des transferts d’énergie qui
se déroulent de manière ininterrompue dans la cellule ou l’organisme vivant.
C’est un processus qui fait intervenir des réactions de dégradation des molécules de l’environnement
(catabolisme) dans le but de synthétiser les molécules propres de la cellule ou de l’individu (anabolisme).
Le mot métabolisme vient du grec « μεταβολή » qui signifie le changement, la transformation.
Parmi ces deux éléments (catabolisme + anabolisme), nous allons nous intéresser plutôt au métabolisme
énergétique.
Toutes les cellules ont besoin d’énergie continuellement. Parfois, de manière brutale, pour s'adapter,
elles peuvent avoir besoin de beaucoup d’énergie (ex : au niveau du muscle lors d’un effort musculaire).
A l’opposé, la fourniture d’énergie est discontinue. Elle est abondante à la fin d’un repas (post-
prandial), elle est rare en période de jeûn.
1/20
Plan
A. Généralités
B. Les sources d'énergie
I. Glycolyse anaérobie
II. Cycle de Krebs – Source d’AcétylCoA
III. Bêta oxidation des Acides Gras (Acyl-CoA)
IV. Les acides aminés
C. Le choix des sources
I. Régulation de la glycolyse
II. Régulation de la β-oxydation (AG)
D. Rôle de l'AMP kinase
E. Application thérapeutique : La Metformine

BMCP – Intégration des métabolismes
Donc le métabolisme énergétique fait appel à un ensemble de mécanismes qui doivent gérer la
disponibilité de l’énergie en fonction des besoins et cela à tous les niveaux:
• La cellule, qui doit capter (choisir) une source énergétique et à partir d’elle produire l’ATP
• L’organisme qui va stocker des réserves puis libérer les molécules riches en énergie et les distribuer aux
différentes cellules en fonction de leurs besoins.
• L’espèce, qui s’adapte (à très long terme, sauf en terme d’épigénétique où l’adaptation peut se faire d’une
génération à une autre) à l’accessibilité aux sources d'énergie (aliments abondants ou rares).
Ex d’hypothèse de mécanisme épigénétique : l’épidémie d’obésité actuelle est due à la guerre
(WWII). Les bébés à cette époque, époque de privation énergétique, sont adaptés pour utiliser au
maximum ce manque d’énergie (il récupère au maximum l’énergie disponible). Dans la période
fœtale, les modifications épigénétiques sont transmises à la génération suivante, mais le fœtus ne
sait pas qu’on est maintenant dans une période de plénitude énergétique et il est toujours adapté à
une période de manque, donc il stocke beaucoup l’énergie et cela engendre de l'obésité. On est
actuellement dans une société où l’apport ne pose pas de problème, et si ça continue, il se peut que
dans les générations suivantes, les individus soient adaptés par des modifications épigénétiques et ce
qui va permettre de rétablir un équilibre.
Les différentes régulations du métabolisme vont donc être mises en place à différents moments :
• A court terme, des régulations enzymatiques vont orienter le fonctionnement cellulaire
vers la production ou l’épargne d’énergie.
• A moyen terme, tenant compte des préférences de chaque cellule, l'organisme va devoir
organiser la gestion de la source d’énergie (exogène en post-prandial ou endogène à l’état de
jeûne).
• A long terme, l’adaptation aux régimes alimentaires grâce à la régulation des quantités d’enzymes,
via la régulation de la transcription.
• A très, très long terme, la régulation de l’adaptabilité aux conditions environnementales par sélection
des variants génétiques. Cette sélection met beaucoup plus de temps que les modifications
épigénétiques.
Cela peut créer des situations particulières, par exemple dans le nord de l’Europe au
Royaume-Uni, et en France en Bretagne, on a un taux d’Hémochromatose (maladie due au
métabolisme du fer, l’organisme capte plus de fer, et à terme il se dépose au niveau du foie, du cœur,
avec des manifestations cliniques vers 40 ans et sans intervention le décès vers 50 ans) élevé,
pourquoi la nature a sélectionné ce variant à très long terme ?
En fait, il y a 1000 ou 2000 ans, on ne vivait pas au-delà de 50 ans, mais le fait d’avoir des réserves
de fer plus élevées faisait que ces personnes étaient plus résistantes aux privations qui pour les autres
se traduisaient par des anémies (les hommes à la guerre, les femmes lors de l’accouchement). Cela
donnait donc un avantage compétitif bien adapté à cette époque mais peu adapté à la nôtre. Mais
heureusement cette maladie peut être traitée par un traitement datant du moyen-âge, les saignées
(aujourd'hui on réalise des prélèvements sanguins).
Maintenant chez l’Homme, avec une médecine moderne qui fait appel à des thérapies
géniques, cette sélection se fera de moins en moins.
2/20

BMCP – Intégration des métabolismes
B. Les sources d'énergie
Diversité et complémentarité des sources d’énergie
L’ensemble des réactions participant à la vie d’une cellule utilise comme énergie l’énergie potentielle
la molécule d’ATP.
En 24 heures, la totalité des cellules de l’organisme a besoin de 124 kg d’ATP (pas vraiment à retenir car
dépend du type d’activité), l'énergie nécessaire ne peut donc pas être stockée sous cette forme.
Toute cellule possédant des mitochondries peut produire de l’ATP (ce n'est pas le cas de l'érythrocyte) à partir
de différentes sources (oses, acides gras AG, acides aminés AA, corps cétoniques...) qui doivent être
accessibles à partir du sang, de la lymphe ou du liquide céphalo-rachidien (LCR).
Le problème est alors de synthétiser de l’ATP à partir de ces différentes sources en un temps compatible avec
la vitesse d’utilisation de l’ATP par une cellule donnée.
L'ATP est une source labile, elle ne dure pas longtemps (à courte durée de vie, qui est rapidement modifiée).
Le tableau ci-dessous compare différents substrats énergétiques utilisés par la cellule :
*Aérobie
La Phospho-créatine est aussi très utilisée comme intermédiaire pour produire de l’énergie, notamment dans
le muscle.
Les autres réserves couramment citées sont le glucose (un demi-kg), le glycogène (forme de stockage du
glucose), les triglycérides (stock le plus important, mais peu utilisé).
L’ATP et la Phospho-créatine n’ont qu’une seule liaison riche en énergie, contre environ 40 pour le glucose et
le glycogène, et 430 pour les triglycérides.
3/20

BMCP – Intégration des métabolismes
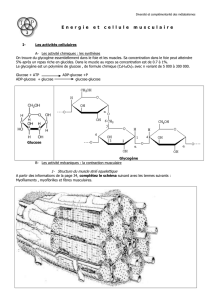
Que peut-on faire avec ces réserves énergétiques ? Combien de temps peut-on fonctionner avec celles-ci ?
Avec les graisses, et sans effort, on peut vivre 30 jours environ.
Avec le glycogène, quelques heures seulement, et avec le glucose sanguin encore moins de temps.
Dans le cas des protéines mobilisables, nombreuses dans le muscle, elles permettent une survie d’une
quinzaine de jour.
On remarque que ces chiffres sont nettement réduits en cas d’effort.
Le graphique ci-dessous montre quels substrats on utilise en fonction de la durée et du type d'effort physique :
4/20

BMCP – Intégration des métabolismes
Ainsi, pour une activité explosive comme l’haltérophilie on utilisera exclusivement de l'ATP ;
Pour une activité légèrement plus lente (moins d’1 minute) , on utilisera de l'ATP et de la Phospho-créatine
musculaire ;
Pour les épreuves de résistance (200-400m), on utilisera l'ATP et le Phosphate-créatine mais aussi l'Acide
Lactique ;
C'est seulement pour les courses d'endurance (plus de 800m) que l’organisme utilise les Glucides et les
Graisses.
On voit que 2 systèmes sont utilisés :
- Un système à court terme, rapide, le système anaérobie
- Et un système à plus long terme, le système aérobie
Cela explique pourquoi dans les sports où on a besoin que de l’ATP et/ou de la P-créatine (besoin que du
muscle, lors des efforts explosif ou rapide en anaérobie), les produits dopants seront de la GH (hormone de
croissance) ou des stéroïdes ;
Tandis que pour les courses d’endurance, à long terme, en système aérobie, on a besoin d’oxygène et
d’hémoglobine donc le dopage se fait à l’EPO (profil hormonaux anormaux, difficulté de détection des
produits dopants modernes).
Toutes ces réserves peuvent être, jusqu’à un certain point, inter converties.
A partir des triglycérides, des protéines, et des glucides complexes, tous vont aboutir à la production
d’ATP, en passant par différents intermédiaires comme le pyruvate (principalement par les protéines et les
glucides), l’Acétyl-CoA (à partir des triglycérides et des protéines), et le citrate (provenant du cycle de Krebs).
5/20
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%