Cours IFSIN2CECILEPEYRARDx

Cours IFSI sept 29 2015 PARTICIPATION DE L’IDE
AUX EXAMENS EXPLORATOIRES EN CANCEROLOGIE
LA BIOSPIE OSTEO MEDULLAIRE
LE MYELOGRAMME N1 PLUS N2
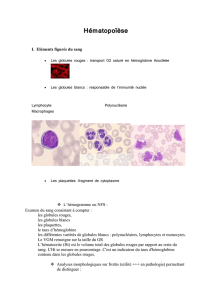
Les progeniteurs hematopoietiques constituent la descendance directe des
cellules souches. Ils passent successivement par differents stades et perdent la
capacité d’autrorenouvellement en s’affinant en une seule lignée. Ils sont
localisés dans la moelle osseuse sauf les progéniteurs lymphocytaires T. Les
lymphocytes b finissent leur maturation dans le foie et la rate.Les lymphocytes
t finissent leur maturation dans le thymus. Le rôle des lymphocytes b est la
fabrique des anticorps immunité humorale
L’hématopoièse est maintenue à l’état d’équilibre grâce à un système
complexe de régulation dans lequel les facteurs de croissance jouent un rôle
prépondérant (stimulateurs et inhibiteurs de l’hematopoÏese) exemple :
L’erythropoietine (epo) stimule la lignée rouge, la thrombopoÏetine pour la
lignée plaquettaire.
Durée : Fabrication 5 à 7 j GR et durée de vie 120 j
Fabrication PNN 6 à 9 j durée de vie 6 h à qq jours
Fabrication 4-5 j Plaquette durée de vie 5 à 10 j
Lymphocytes Fabrication qq jours à qq semaines D vie : des années
Monocytes : Fabrication 2-3 j Dvie plusieurs mois
4 NUMERATION FORMULE SANGUINE
Hematies : 4 à 6 millions
Hemoglobine : 12 à 16 g /l
Hematocrite : 37 à 47 %

Plaquettes : de 150 à 500 000/ mm3
Leucocytes : 4000 à 10000
Les polynucléaires : neutrophile 50 à 70 % 1800 à 7500
Eosinophile 1 à 3% , 0 à 800
Basophile 0.25 à 0.5 % 0 à 200
Les monocytes : de 2 à 6 % , 200 à 1000
Les lymphocytes : 25 à 30 %, 1000 à 4000
5 BILAN SANG PERTURBE ET MANIFESTATIONS CLINIQUES
L’anémie est liée à baisse d’hémoglobine circulante et sa conséquence est la
baisse du transport d’oxygène par le sang : l’hypoxie tissulaire
Anémie : signes clinique: pâleur de la peau , cutané et muqueuse
Manifestation fonctionnelle anoxique
, essouflement à l’effort, tachycardie, fatigue , maux de tête, bourdonnements
d’oreille, vertiges , hypotension
l'anémie n'est en effet pas un diagnostic mais un symptôme imposant une recherche
étiologique
On distingue deux grands types d'anémies : les anémies centrales et les anémies
périphériques :
Les anémies centrales (ou anémies par défaut de production)
Les anémies centrales témoignent d'une atteinte de production soit par atteinte de la
cellule hématopoïétique soit par une atteinte de son environnement. Elles peuvent
être dues à :
•
une disparition des cellules souches de la moelle osseuse ou insuffisance médullaire
quantitative (aplasie médullaire toxique par exemple),
•
une insuffisance médullaire qualitative : anémies réfractaires (syndromes
myélodysplasiques),
•
un envahissement de la moelle osseuse par des cellules hématopoïétiques
anormales ou extra-hématopoïétiques (métastases d'un cancer par exemple),
•
une anomalie de la structure de la moelle osseuse (myélofibrose par exemple),

•
un manque de « matière première » : fer, vitamine B12, acide folique,
•
une stimulation hormonale diminuée (déficit en érythropoïétine par exemple),
•
une production d'inhibiteur(s) de l'érythropoïèse (TNF par exemple dans les
inflammations).
Toutes ces anémies ont un signe biologique en commun : un chiffre de réticulocytes
non élevé, inférieur à 150 G/L. Elles sont dites arégénératives
Dans les cas d'anémies périphériques, la production médullaire est normale, voire
augmentée. Il en existe trois types :
•
les pertes sanguines aiguës, par exemple les hémorragies digestives,
•
les hémolyses pathologiques, destruction trop précoce des hématies dans
l'organisme,
•
les régénérations après anémie centrale (chimiothérapie par exemple).
•
Ces anémies périphériques ont en commun un signe biologique : le nombre élevé
de réticulocytes, supérieur à 150 G/L .Elles sont dites régénératives.
- Les anémies normocytaires non régénératives (réticulocytes < 150 G/L et 80 <
VGM < 100 fl)
Le comptage d'un nombre bas de réticulocytes traduit l'origine centrale de l'anémie.
Polyglobulie
: augmentation du nombre de globules rouges : maladie de Vasquez
Signes cliniques : HTA, érythrose cutanée , prurit , splenomegalie
THROMBOPENIE
: diminution du nombre de plaquettes plaquettes sont < 150
giga/l.
Manifestation clinique : petechies, hematome,
Après un traitement à l’héparine, après une chimio, envahissements médullaire
(leucemie,lymphome, cancers) après maladie infectieuse bacterienne ou virale
THROMBOCYTOSE :
Augmentation des plaquettes. Splénectomie, maladie infectieuse ou inflammatoire,
maladie de hogkin.carence en fer
PANCYTOPENIE
Définition
Diminution simultanée des trois lignées myéloïdes au-dessous des valeurs normales pour l’âge et le
sexe : la gravité dépend de la profondeur de chaque cytopénie

Leucopénie : chute du nombre de GB risque d’infection ,
signes : fièvre , tachycardie, rougeur, polypnée
après certaines infections virales (SIDA ) , après chimio, myelome, leucemie,
dans les aplasies
lymphopenie : au cours des traitements par corticoides , immunosuppresseurs,
HYPERLEUCOCYTOSE :
Augmentation des GB
Signe une infection bactérienne ou virale , syndrome inflammatoire,
parasitoses, certaines leucémies (leucémie aigue lymphoblastique, lymphome),
reactions allergiques medicamenteuses.
Augmentation des lymphocytes : syndrome lymphoprolifératifs (waldenstrom,
Leucémie lymphoïde chronique, leucémie aigue lymphoblastique certaines
maladie infectieuses, réactions allergiques
Augmentation des monocytes : syndrome myéloprolifératifs , LMC , mono
nucléose infectieuse, toxoplasmose, hepatite virale zona, varicelle, rougeole.
)
6 INDICATIONS NFS
Examen qui va diriger le médecin après les signes cliniques pour poser son
diagnostic.
Problème infectieux ,
Syndrome anémique, hemorragique

asthenie
Suivi médical par rapport à un traitement médical
Bilan ou situation systématique (médecine du travail, préopératoire, pré
thérapeutique …)
7 NORMES DE LA NFS / ROLE IDE
La connaissance des normes de la NFS est importante pour l’ide car elle lui
permet de surveiller le patient . Suivi de traitement ; Repérer toute anomalie et
déclencher les actions nécessaires qui en découlent.
pallier à un oubli du médecin.
8 MYELOGRAMME
Le myélogramme est une analyse qualitative, quantitative et cytomorphologique des
cellules médullaires, à parti rd’un prélèvement de la moelle osseuse (tissu liquide)
dans un os : ponction sternale ou au niveau des ailes iliaques ; chez l’enfant : ailes
iliaques ou os long.
Appréciation de la richesse globale en cellules.
Analyse quantitative et détection des cellules anormales:
- Regroupement par lignée
- Présence de cellules anormales (excès de blastes, de plasmocytes …)
Analyse qualitative : recherche d’anomalies de maturation, anomalies de la forme
des cellules, afin de diagnostiquer un syndrome dysplasique.
Dépister les cellules métastatiques.
On aspire la moelle d’un os hématoïetique à l’aide d’un trocard (aiguille pour
ponction). Le prélèvement liquide ainsi obtenu est étalé par frottis sur une
lame de verre,. Les cellules sont alors examinées et comptées une a une au
microscope . Il s’agit des cellules de la catégorie des précurseurs.
Permet de poser le diagnostic des leucémies.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%