OXYGENE 77 - ADEP ASSISTANCE

ADEP ASSISTANCE
Mai 2011
n° 77
domicile
écoute
ventilation
respiratoire
progrès
qualité
services
données
confiés
travail
éducation
enfants
informations
patients
études
niveau
demandes
appareil
ateliers
patients
sécurité
qualité
prestations
protocoles
oxygène
assurer cuves
conseil
conçus afin
services
médicales
séjours
visites
disponibilité
surveillance
technique
prescripteur
spécifique
picardie
garant
progrès
7 jours sur 7
participe
énergie
canule
auprès
performances
paramédical
contrôles
préventif
mesures
avec
guides
masque
gazeux
expérimentés
réactivité
24h/24
qualifiés
adulte
tous
formations
traitement
proximité
respiratoire
avancées
adapté
expériences pédiatrie
logiciels
assurer
réalise
auprès
publications
équipes
île de France
Première de couverture Oxygène n°77 mai 2011.indd 1 4/19/2011 1:39:01 PM

75
95
93
92 94
91 77
78
60
80
02
ADEP ASSISTANCE
SURESNES (92)
Direction : 01 46 97 12 87
Service administratif
Tél : 01 46 97 12 87
Fax : 01 46 97 16 94
Service paramédical
Tél : 01 46 97 12 87
Service technique
24h/24, 7j/7
Tél : 01 46 97 16 88
Antenne SUD ÎLE DE FRANCE
EVRY (91)
Antenne Picarde : APAIR
SALOUEL (80)
Service administratif
Service paramédical
Service technique 24h/24, 7j/7
Tél : 03 22 33 10 10
Fax : 03 22 33 56 36
Antenne SUD PICARDIE
Antenne NORD ÎLE DE FRANCE
SAINTE GENEVIEVE (60)
Service OXYGENE
(Liquide et gazeux)
Deuxième de couverture Oxygène n°77 couleurs modifiées.indd 1 4/19/2011 1:31:36 PM

OXYGÈNE n° 77 1
Sommaire
REVUE OXYGÈNE
Correspondance :
ADEP ASSISTANCE
2 rue Benoît Malon
92150 SURESNES
Directeur de la publication :
Annie LEROY
Rédacteur en chef :
Valérie GAËREL
Comité de rédaction :
Dr. Sylvie ROUAULT
Dr Marie-Françoise DELAPERCHE
Karl LEROUX
Frédéric DAMAGNEZ
Véronique AUCOUTURIER
Composition, maquette :
Valérie GAËREL
Impression :
L’Atelier d’EZANVILLE
Entreprise adaptée ADEP
Imprimerie Offset
Centre commercial le Rû de Vaux
95460 EZANVILLE
Tirage : 25 500 exemplaires
Distribution gratuite
Dépôt légal n° 1155
Crédits photos :
ADEP ASSISTANCE
FOTOLIA
Régie publicitaire :
ADEP ASSISTANCE 01 46 97 12 87
Puis-je me permettre de prendre quelque peu
de votre temps, sans pour autant le gaspiller,
pour vous faire part de mon ressenti quant à
la quatrième de couverture de cette revue ?
Une spirale ? Oui, mais pas n’importe laquelle ! Pas une tornade, un
tourbillon infernal qui ne mène qu’au chaos.
Une gure géométrique construite avec ses proportions et son équilibre
naturel :la pointe bien piquée sur le sol telle celle d’un compas prêt à
tracer et son ouverture progressive et harmonieuse vers la lumière.
Pour moi, ce me semble être une représentation intéressante du travail
des équipes d’ADEP ASSISTANCE.
Une construction, au l des années, centrée sur l’usager avec une
ouverture nécessaire et sufsante, avec le respect de la bonne proportion
pour parfaire son positionnement et, ce, indépendamment du contexte
juridique qu’il ait été associatif ou qu’il ne le soit plus aujourd’hui.
D’ailleurs, chacun d’entre nous y trouve sa place :
• Le plus lent, « l’escargot » … Regardez sa coquille. N’est-ce pas
une spirale ?
• Le plus gourmand, je l’ai appris, raffole de cette plante potagère
nommée brocoli. Pourquoi ? … Observons-le : tous ses cônes sont
en spirale.
• Celle ou celui au caractère plus difcile, le « chardon » a le cœur
qui n’est fait que de spirales au nombre et à la position bien dénis.
• Le plus romantique se penche sur la marguerite dont le cœur n’est
que spires.
• Le plus sensible « l’artichaut » dont le cœur est géométriquement à
l’identique.
• Le plus technique surfe en permanence sur le tracé et la proportion
de cette gure géométrique.
• Le plus ancien dont je suis se retrouve de suite dans l’ammonite,
dont l’enroulement suit pratiquement le tracé de la spirale théorique.
Je suis par contre gênée pour le plus serviable car il devrait avoir à
prendre l’habitude de se plier en spirale et non plus en quatre ! Drôle
d’exercice !
Mais l’important c’est de pouvoir dire que c’est ainsi tous ensemble,
forts de nos différences et de nos complémentarités, que nous continuerons
l’ouvrage qui est le nôtre, avec cet esprit de géométrie qui nous anime,
et restant soucieux du maintien de la tradition quant à notre marque
ADEP ASSISTANCE.
Annie LEROY
Directeur Général Délégué
ADEP ASSISTANCE
Communiqué de presse
Air Liquide 2
Reportage : l’unité de
l’insufsance respiratoire
chronique pédiatrique de
l’hôpital Trousseau
4
HandiMedEx 8
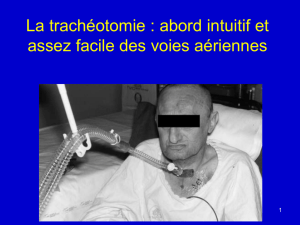
Dossier «la trachéotomie» 11
Séjour Vacances 2011 19
ADEP ASSISTANCE
au-delà des frontières 21
La parole aux usagers 26
Pages 1 Sommaire Oxygène n°77.indd 1 4/20/2011 11:51:37 AM

OXYGÈNE n°77
2
ACQUISITION
D’UN ACTEUR MAJEUR
DES SOINS À DOMICILE EN FRANCE
Le vieillissement de la population et la croissance
des maladies chroniques, enjeux majeurs de santé
publique, concourent au développement des soins
à domicile. Le marché de l’assistance respiratoire
à domicile en Europe s’élève à plus de 2 milliards
d’euros.
Air Liquide, leader européen des soins à domicile,
annonce l’acquisition en France d’ADEP ASSIS-
TANCE, spécialiste de la prise en charge médico-
technique des insufsances respiratoires à domicile.
Créée il y a plus de quarante ans au sein de l’associa-
tion d’Entraide des Polios et Handicapés (ADEP),
ADEP ASSISTANCE assure le suivi de près de
13 000 patients chroniques dans les régions d’Ile de
France et de Picardie, grâce à une équipe pluridisci-
plinaire hautement qualiée de 140 collaborateurs
pour un chiffre d’affaires de 21 millions d’euros en
2009.
ADEP ASSISTANCE est reconnue pour la qualité
de ses services dans l’assistance respiratoire à do-
micile, notamment la ventilation invasive et non
invasive, ainsi que pour son expertise en pédiatrie
et dans le suivi à domicile de patients atteints de
pathologies gravement invalidantes nécessitant des
appareillages sophistiqués (maladies neuromuscu-
laires par exemple). Elle est pionnière dans la prise
en charge des malades trachéotomisés et ventilés.
Annie Leroy, Directrice d’ADEP ASSISTANCE, a
indiqué :
« Nous sommes ravis de rejoindre un Groupe leader
avec lequel nous partageons les mêmes valeurs et
surtout le souci de mettre le patient et le corps médi-
cal au cœur de nos préoccupations ».
Pascal Vinet, Directeur de la Branche d’Activité
Mondiale Santé et des Opérations Santé du Groupe,
a déclaré :
« Notre activité de prestataire de santé à domicile en
France est renforcée par cette acquisition qui vient
compléter notre offre de services.
Cela conforte notre position de leader dans les soins
à domicile en Europe. ADEP ASSISTANCE va pou-
voir désormais s’appuyer sur les ressources des ac-
tivités Santé du Groupe Air Liquide pour poursuivre
son développement au service des patients.
Nous sommes heureux d’accueillir ces nouveaux
collaborateurs.
La Santé est un des relais de croissance du groupe
Air Liquide ».
Communiqué de presse paru le 26 janvier 2011, paris
Actualité ADEP ASSISTANCE
Vous l’avez peut-être déjà lu ...
pages 2 à 3 Communiqué Air Liquide n° 77.indd 2 3/25/2011 8:43:28 AM

OXYGÈNE n°77 3
Oxygène, azote, hydrogène, gaz rares sont au cœur du métier d’Air Liquide, depuis sa création en 1902.
A partir de ces molécules, Air Liquide réinvente sans cesse son métier pour anticiper les dés de ses marchés
présents et futurs. Le Groupe innove au service du progrès, tout en s’attachant à allier croissance dynamique
et régularité de ses performances.
Technologies innovantes pour limiter les émissions polluantes, réduire la consommation énergétique de l’in-
dustrie, valoriser les ressources naturelles, ou développer les énergies de demain, comme l’hydrogène, les bio-
carburants ou l’énergie photovoltaïque… Oxygène pour les hôpitaux, soins à domicile, contribution à la lutte
contre les maladies nosocomiales… Air Liquide combine ses nombreux produits à différentes technologies
pour développer des applications et services à forte valeur ajoutée, pour ses clients et la société.
Partenaire dans la durée, le Groupe s’appuie sur l’engagement de ses collaborateurs, la conance de ses clients
et le soutien de ses actionnaires, pour élaborer une vision long terme de sa stratégie de croissance compétitive.
La diversité de ses équipes, de ses métiers, de ses marchés et de ses géographies assure la solidité et la péren-
nité de son développement, et renforce sa capacité à conquérir en permanence de nouveaux territoires pour
repousser ses propres limites et construire son futur.
Air Liquide explore tout ce que l’air peut offrir de mieux pour préserver la vie, et s’inscrit dans une démarche
de développement durable. En 2009, son chiffre d’affaires s’est élevé à 12 milliards d’euros dont près de 80 %
hors de France. Air Liquide est coté à la Bourse d’Euronext Paris (compartiment A) et membre des indices
CAC 40 et Dow Jones Euro Stoxx 50.
air liquide est leader mondial des gaz pour l’industrie,
la santé et l’environnement, présent dans 80 pays aveC
42 300 Collaborateurs.
les soins à domiCile
Air Liquide, 1er acteur européen et 3ème mondial des
soins à domicile, prend en charge, sur prescription
médicale, des patients souffrant d’affections chro-
niques, telles que les BPCO (Broncho-pneumopa-
thies chroniques obstructives), l’apnée du sommeil
et le diabète.
Ces soins « de ville » se développent en complé-
ment des soins hospitaliers car ils permettent une
meilleure qualité de vie et une réduction des coûts
de traitement.
Les soins à domicile représentent 42 % du chiffre
d’affaires 2009 de l’activité Santé d’Air Liquide.
l’aCtivité santé
d’air liquide
La Branche d’activité mondiale Santé d’Air Liquide
sert plus de 6 000 hôpitaux et 600 000 patients à do-
micile à travers le monde.
Elle fournit des gaz médicaux, produits d’hygiène
et matériels médicaux à ses clients hospitaliers et
des soins à domicile aux patients en ville.
Le Groupe a publié en 2009 un chiffre d’affaires
Santé de 1 824 millions d’euros, réalisé à 64 % hors
de France par 8 000 collaborateurs.
pages 2 à 3 Communiqué Air Liquide n° 77.indd 3 3/25/2011 8:43:28 AM
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%