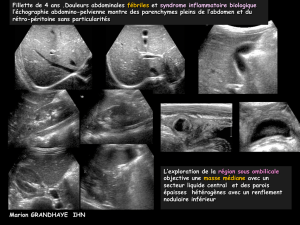
Prise en charge des résidus de l`ouraque au cours de l`enfance : l

Progrès
en
urologie
(2015)
25,
603—606
Disponible
en
ligne
sur
ScienceDirect
www.sciencedirect.com
ARTICLE
ORIGINAL
Prise
en
charge
des
résidus
de
l’ouraque
au
cours
de
l’enfance
:
l’exérèse
chirurgicale
est-elle
obligatoire
?
Management
of
urachal
remnants
in
children:
Is
surgical
excision
mandatory?
B.
Heuga,
S.
Mouttalib,
O.
Bouali,
M.
Juricic,
P.
Galinier,
O.
Abbo∗
Service
de
chirurgie
pédiatrique,
hôpital
des
enfants
de
Toulouse,
330,
avenue
de
Grande-Bretagne,
31059
Toulouse
cedex
9,
France
Rec¸u
le
17
f´
evrier
2015
;
accepté
le
18
mai
2015
Disponible
sur
Internet
le
17
juin
2015
MOTS
CLÉS
Résidus
de
l’ouraque
;
Anomalie
ouraquale
;
Kyste
de
l’ouraque
Résumé
Introduction.
—
Les
résidus
de
l’ouraque
sont
une
pathologie
classique
de
l’urologie
pédiatrique
dès
la
période
néonatale.
La
prise
en
charge
spécifique
de
ces
anomalies
est
la
résection
chi-
rurgicale
pour
éviter
la
survenue
de
complications
infectieuses
et
d’une
dégénérescence
à
long
terme.
Néanmoins,
ces
dernières
données
ont
été
remises
en
cause
dans
la
littérature
récente.
Le
but
de
notre
étude
était
donc
de
faire
le
point
sur
la
prise
en
charge
de
ces
anomalies
dans
notre
centre.
Matériel
et
méthode.
—
Une
étude
rétrospective
monocentrique
des
patients
opérés
pour
une
anomalie
de
l’ouraque
entre
janvier
2005
et
décembre
2014
a
été
réalisée.
Résultats.
—
Durant
cette
période,
35
patients
ont
été
opérés
pour
ce
motif
dont
18
filles
et
17
garc¸ons.
L’âge
moyen
à
la
prise
en
charge
était
de
4,9
±
4,4
ans.
Vingt-sept
patients
étaient
symptomatiques
alors
que
8
ont
été
découverts
fortuitement
(4
en
échographie
et
4
en
lapa-
roscopie).
Il
s’agissait
de
10
kystes
de
l’ouraque,
de
15
sinus
ouraquaux
perméables
et
de
10
reliquats
ouraquaux.
Tous
les
patients
ont
été
opérés
au
décours
de
la
découverte
par
lapa-
rotomie
(30)
ou
laparoscopie
(5).
La
durée
d’hospitalisation
était
de
3,8
±
1,7
jours
(de
1
à
10)
avec
une
durée
de
drainage
vésical
de
2,5
±
1
jour
(de
0
à
5).
Deux
complications
mineures
ont
été
recensées
(abcès,
et
hernie
de
paroi
secondaire).
Aucune
atypie
cellulaire
n’a
été
mise
en
évidence
lors
de
l’examen
anatomopathologique.
∗Auteur
correspondant.
Adresse
e-mail
:
(O.
Abbo).
http://dx.doi.org/10.1016/j.purol.2015.05.004
1166-7087/©
2015
Elsevier
Masson
SAS.
Tous
droits
réservés.

604
B.
Heuga
et
al.
Conclusion.
—
Si
les
résidus
de
l’ouraque
ont
une
présentation
variable,
leur
prise
en
charge
chirurgicale
reste
dans
tous
les
cas
facile
et
sans
complications
majeures.
L’indication
opéra-
toire
est
aisée
lorsque
le
mode
de
révélation
est
symptomatique,
mais
la
découverte
fortuite
renvoie
aux
données
controversées
de
la
littérature
sur
l’abstention
thérapeutique.
Des
recom-
mandations
officielles
sur
ces
indications
permettraient
de
trancher
définitivement
sur
le
sujet.
Niveau
de
preuve.—
5.
©
2015
Elsevier
Masson
SAS.
Tous
droits
réservés.
KEYWORDS
Urachal
remnants;
Urachal
anomalies;
Urachal
cyst
Summary
Introduction.
—
The
classical
management
of
urachal
remants
consists
in
surgical
resection,
in
order
to
prevent
infections
and
long
term
malignancies.
However,
some
reports
have
recently
spread
a
wait
and
see
management.
The
aim
of
our
study
was
to
report
the
results
of
the
surgical
management
in
our
center.
Material
and
methods.
—
We
conducted
a
retrospective,
monocentric
review
of
all
patients
managed
for
urachal
remnants
from
January
2005
to
December
2014.
Results.
—
Thirty-five
patients
have
been
operated
during
the
study
period
(18
girls
and
17
boys).
Mean
age
at
surgery
was
4,9
±
4,4
years
old.
Twenty-seven
patients
were
referred
due
to
symp-
toms
whereas
8
were
discovered
incidentally
(4
by
ultrasound
scan
and
4
during
laparoscopy).
Among
them,
10
were
urachal
cysts,
15
were
urachus
sinusa
and
10
were
patent
urachus.
Thirty
were
operated
using
an
open
approach
and
5
using
a
laparoscopic
approach.
Mean
length
of
stay
was
3,8
±
1,7days
(1—10)
with
a
mean
duration
of
bladder
drainage
of
2,5
±
1
days.
No
major
complications
occurred.
No
abnormal
tissue
was
discovered
at
the
histological
analysis.
Conclusion.
—
Presentation
of
urachal
remnants
is
variable
but
surgical
outcomes
remain
excellent
in
our
experience.
When
symptoms
occur,
the
surgical
decision
is
easy,
but
when
the
diagnosis
is
incidental,
the
decision
is
much
more
complicated.
Official
guidelines
could
ease
the
decision
process
and
the
management
of
urachal
anomalies.
Level
of
evidence.—
5.
©
2015
Elsevier
Masson
SAS.
All
rights
reserved.
Classiquement,
la
prise
en
charge
des
résidus
de
l’ouraque
découlait
de
la
survenue
de
symptômes
en
liaison
avec
ces
anomalies,
que
ce
soit
un
écoulement
clair
ombilical
en
période
néonatale
(ouraque
persistant),
une
infection
sous-ombilicale
(kyste)
ou
une
infection
urinaire
(sinus)
[1].
Avec
le
développement
des
techniques
d’imagerie
et
de
cœlio-chirurgie,
il
n’est
pas
rare
de
découvrir
ces
anomalies
fortuitement.
Néanmoins,
s’il
semble
logique
de
réséquer
des
malformations
symptomatiques,
l’exérèse
chirurgicale
sys-
tématique
de
tout
résidu
de
l’ouraque
n’entraîne
pas
l’adhésion
de
toute
la
communauté
chirurgicale
[2].
Le
but
de
cette
chirurgie
prophylactique
est
de
prévenir
la
surve-
nue
secondaire
de
symptômes
à
court
ou
moyen
terme
mais
aussi
l’apparition
à
plus
long
terme
de
pathologies
tumorales
[3,4].
Dernièrement
ces
arguments
ont
été
remis
en
ques-
tion
par
diverses
équipes
qui
ont
rapporté
les
résultats
de
leur
politique
de
surveillance
[5,6].
Cependant,
en
France
à
ce
jour,
la
prise
en
charge
consensuelle
de
ces
malformations
reste
l’exérèse
en
première
intention.
À
travers
une
étude
rétrospective
des
cas
pris
en
charge
dans
notre
institution
lors
des
10
dernières
années
et
d’une
revue
exhaustive
de
la
littérature,
notre
objectif
était
de
faire
le
point
sur
cette
pathologie
et
sa
prise
en
charge.
Matériel
et
méthode
Une
étude
rétrospective
des
cas
pris
en
charge
chirurgica-
lement
pour
résidus
de
l’ouraque
dans
notre
institution
de
janvier
2005
à
décembre
2014
a
été
réalisée.
À
partir
d’une
recherche
dans
la
base
de
données
du
ser-
vice,
pour
chaque
malade,
les
données
concernant
le
sexe,
l’âge
à
la
prise
en
charge,
le
mode
de
révélation,
le
type
d’anomalie
(résidu,
kyste,
ouraque,
sinus)
ainsi
que
les
don-
nées
opératoires
et
postopératoires
ont
été
extraites.
Les
données
statistiques
ont
été
évaluées
à
l’aide
du
logiciel
Prism
(GraphPAd
Software)
et
exprimées
en
moyenne
avec
déviation
standard
pour
les
données
continues.
Les
patients
ont
été
opérés
majoritairement
par
une
voie
sus-pubienne.
Après
avoir
abordé,
l’espace
pré-péritonéal,
une
dissection
en
direction
de
l’ombilic
permet
une
libéra-
tion
du
résidu
dans
son
ensemble.
Celui-ci
est
alors
réséqué
dans
son
ensemble
en
prenant
soin
d’emporter
une
colle-
rette
vésicale.
La
vessie
est
alors
suturée
en
deux
plans
(muqueux
et
musculaire).
En
cas
d’abord
en
chirurgie
vidéo-
assistée,
l’abord
est
transpéritonéal.
Trois
trocards
de
5
mm
sont
utilisés
:
chez
deux
patients,
les
trocards
opérateurs
étaient
placés
de
part
et
d’autre
de
l’ombilic.
Chez
les
trois
autres
patients,
l’abord
était
strictement
latéral,
le

Résidus
ouraquaux
chez
l’enfant
605
long
du
bord
latéral
des
grands
droits
comme
décrit
dans
la
littérature
[7].
Résultats
Au
cours
de
la
période
étudiée,
35
patients
ont
été
opérés
pour
ce
motif
dans
notre
unité,
dont
18
filles
et
17
garc¸ons.
L’âge
moyen
à
la
prise
en
charge
était
de
4,9
±
4,4
ans.
Le
mode
de
révélation
était
la
présence
d’un
bour-
geon
ombilical
(12
cas)
avec
écoulement
clair
dans
7
cas,
des
douleurs
abdominales
(11
patients)
dont
4
fébriles
et
3
avec
un
écoulement
purulent,
une
découverte
fortuite
au
cours
d’examen
radiologique
effectué
pour
un
autre
motif
(4
patients),
lors
d’un
bilan
pour
infections
urinaires
récidivantes
(4
cas)
ou
une
découverte
peropératoire
pour
appendicectomie
vidéo-assistée
(4
patients).
Dans
tous
les
cas,
une
échographie
a
été
réalisée
confir-
mant
la
présence
d’une
anomalie
sus-vésicale.
Dans
22
cas
sur
35,
une
cystographie
pour
éliminer
un
obstacle
sous-
vésical
était
réalisée.
Aucune
anomalie
n’a
été
mise
en
évidence.
Il
s’agissait
de
10
kystes
de
l’ouraque,
de
15
sinus
oura-
quaux
perméables
et
de
10
reliquats
ouraquaux.
Tous
les
patients
ont
été
opérés
au
décours
de
la
décou-
verte
par
laparotomie
(30)
ou
vidéochirurgie
(5).
Lorsque
la
découverte
était
fortuite
au
cours
d’une
intervention,
une
deuxième
intervention
fut
programmée
après
information
des
parents.
Quatorze
patients
ont
rec¸u
un
traitement
anti-
biotique
préalable
pour
surinfection
de
kyste
ou
infection
urinaire.
Les
suites
opératoires
ont
été
simples
dans
34
cas.
On
note
un
abcès
de
paroi
chez
un
patient.
Aucune
compli-
cation
sur
la
suture
vésicale
n’a
été
recensée.
La
durée
d’hospitalisation
était
de
3,8
±
1,7
jours
(de
1
à
10)
avec
une
durée
de
drainage
vésical
de
2,5
±
1
jour
(de
0
à
5).
Le
suivi
à
plus
long
terme
n’a
mis
en
évidence
qu’une
complication
pariétale
à
type
de
hernie
de
la
ligne
blanche.
La
durée
du
suivi
était
de
4,6
ans
en
moyenne.
L’analyse
anatomopathologique
confirmait
qu’il
s’agis-
sait
bien
de
reliquats
de
l’ouraque.
Dans
33
cas,
il
existait
un
véritable
vestige
de
l’ouraque
associant
un
urothélium
normal
au
niveau
vésical
à
un
tissu
musculo-conjonctif
sous-
jacent.
Dans
les
deux
derniers
cas,
la
conclusion
était
tissu
fibro-hyalin
aspécifique.
Aucune
atypie
cellulaire
n’a
été
mise
en
évidence.
Discussion
Notre
étude
confirme
la
variabilité
des
anomalies
de
l’ouraque
et
de
leurs
modes
de
présentation.
Elle
sou-
ligne
aussi
la
fiabilité
de
la
prise
en
charge
chirurgicale
et
l’absence
de
complication
majeure
qui
en
a
découlé.
Enfin
elle
nous
a
permis
de
faire
un
point
sur
l’absence
d’atypie
cellulaire
ou
de
lésions
précancéreuses
dans
ces
lésions
opé-
rées
précocement
dans
notre
centre.
Le
canal
de
l’ouraque
est
une
communication
entre
la
vessie
du
fœtus
et
l’allantoïde.
Au
cours
de
la
grossesse,
la
vessie
va
progressivement
prendre
sa
place
au
niveau
pel-
vien
en
se
déplac¸ant
vers
le
bas,
ce
qui
va
étirer
l’ouraque.
Ainsi
la
lumière
va
s’oblitérer
par
étirement
et
formera
le
ligament
ombilical
médian
qui
relie
le
dôme
vésical
à
l’ombilic
[1].
Lorsque
ce
processus
d’oblitération
s’avère
incomplet,
on
parle
de
reliquat
ouraqual
qui
peut
prendre
différentes
formes.
Dans
la
majorité
des
cas,
la
découverte
fait
suite
à
la
survenue
de
symptômes
[8].
Ainsi
Naiditch
et
al.
ont
recensé
près
de
75
%
de
résidus
symptomatiques
dans
leur
expérience,
mais
cette
dernière
notion
a
été
remise
en
cause
par
Gleason
et
al.
[2].
Dans
notre
série,
comme
dans
la
littérature
[9]
en
période
néonatale,
le
mode
de
présentation
principale
était
l’écoulement
ombili-
cal
clair.
L’âge
de
révélation
pour
les
kystes
était
dans
notre
étude
plus
tardif,
comme
l’ont
souligné
McCollum
et
al.
[10].
L’échographie
est
l’examen
de
référence
dans
cette
pathologie
en
pédiatrie
puisqu’elle
permet
un
diagnostic
de
la
grande
majorité
des
kystes.
En
cas
de
doute
sur
un
sinus,
une
opacification
de
l’orifice
est
préconisée
avec
un
taux
rapporté
de
diagnostic
de
100
%.
La
place
de
la
cystographie
reste
débattue
puisqu’elle
était
préconisée
pour
éliminer
un
syndrome
obstructif
associé.
D’après
Yiee
et
al.
[9],
cette
dernière
éventualité
reste
théorique.
Enfin,
en
cas
de
doute
ou
difficulté
diagnostique,
une
imagerie
en
coupe
pourrait
être
indiquée
afin
de
confirmer
le
diagnostic,
même
si
cette
dernière
éventualité
n’a
été
que
peu
étudiée
en
pédiatrie
alors
que
le
scanner
est
l’examen
de
choix
chez
l’adulte
[11].
D’autre
part,
la
découverte
fortuite
de
ces
anomalies
est
de
plus
en
plus
fréquente
en
raison
de
l’amélioration
des
techniques
d’imagerie.
Ainsi
Gleason
et
al.
[2]
ont
rapporté
721
anomalies
ouraquales
dont
667
(92
%)
ont
été
décou-
vertes
fortuitement,
principalement
par
échographie
(89
%).
De
plus,
il
n’est
pas
rare
de
découvrir
fortuitement
un
ouraque
persistant
lors
de
laparoscopie
pour
appendicite
ou
testicule
non
palpable
notamment.
La
prise
en
charge
chirurgicale
consiste
en
une
exci-
sion
du
résidu
ouraqual
qui
emporte
une
pastille
vésicale
à
laquelle
il
est
relié.
Classiquement
cette
chirurgie
est
réalisée
par
laparotomie
avec
un
abord
sous-ombilical
éven-
tuellement
complété
par
un
abord
sus-pubien
chez
les
patients
plus
âgés.
La
voie
est
extrapéritonéale
si
pos-
sible
mais
les
antécédents
d’infection
et
l’inflammation
résiduelle
qui
en
découle
peuvent
rendre
celle-ci
diffi-
cile.
Dernièrement,
des
approches
cœlioscopiques
ont
été
décrites
aussi
bien
chez
l’adulte
que
chez
l’enfant
[7,12,13].
Divers
positionnements
des
trocarts
ont
été
utilisés
[1]
mais
comme
rapporté
chez
les
adultes
[7]
ou
les
enfants
[14]
dans
la
littérature,
dans
notre
expérience
une
approche
latérale
semble
plus
aisée
notamment
pour
la
suture
vésicale.
Dans
tous
les
cas,
les
différentes
séries
rapportent
des
taux
de
complications
faibles
quelle
que
soit
la
voie
d’abord,
ce
que
confirme
notre
série
[9,15].
La
question
centrale
de
la
prise
en
charge
de
ces
ano-
malies
est
l’indication
d’exérèse.
Il
semble
admis
que
les
résidus
symptomatiques
doivent
être
réséqués
[2,9].
Néanmoins
certains
ont
proposé,
y
compris
dans
cette
éven-
tualité,
une
simple
surveillance
des
kystes
surinfectés.
Le
taux
de
disparition
de
la
lésion
kystique
après
surinfection
semble
non
négligeable.
Ainsi
Noguera-Ocanas
et
al.
ont
mis
en
évidence
un
taux
de
guérison
de
62
%
(8
patients
sur
13)
après
un
suivi
de
2
ans
[6].
Il
nous
paraît
difficile
de
proposer
une
simple
surveillance
dans
ce
premier
cadre
de
prise
en
charge,
en
raison
des
symptômes,
de
la
récidive
potentielle
d’une
infection
et
du
risque
même
si
celui-ci
est
faible
de
dégénérescence.
De
plus
les
différentes
séries
prônant
ce

606
B.
Heuga
et
al.
type
de
prise
en
charge
intéressaient
un
nombre
très
limité
de
patients.
Malgré
tout,
l’absence
de
lésion
précancéreuse
dans
notre
expérience
pourrait
nous
inciter
à
surseoir
à
une
cure
chirurgicale
systématique.
Concernant
les
cas
découverts
fortuitement,
la
plupart
des
auteurs
recommandent
l’absence
de
prise
en
charge
spé-
cifique
[2].
En
effet,
d’après
les
études
les
plus
récentes,
les
résidus
de
l’ouraque
semblent
fréquents
et
il
faudrait
d’après
Gleason
et
al.
réséquer
5721
résidus
pour
prévenir
la
survenue
d’une
seule
lésion
maligne
[2].
Néanmoins,
dans
la
mesure
où
aucune
prédiction
ne
peut
être
faite
de
ce
risque
en
fonction
du
type
de
lésion
[16],
où
la
chirurgie
d’exérèse
est
simple,
y
compris
dans
notre
série,
et
du
fait
du
pro-
nostic
des
carcinomes
de
l’ouraque
est
sombre
[1,17],
cette
question
reste
posée
selon
nous.
Dans
notre
expérience,
cer-
tains
patients
ont
dû
être
opérés
en
deux
temps,
en
raison
du
contexte
initial
de
la
chirurgie
qui
était
septique
(appendi-
cite
aiguë)
ou
ambulatoire
pour
un
autre
motif
(testicule
non
palpable).
Les
résultats
récents
à
propos
du
risque
potentiel
induit
sur
les
capacités
intellectuelles
soulignent
la
néces-
sité
de
bien
évaluer
la
nécessité
d’une
seconde
anesthésie
générale
[18,19].
Néanmoins,
il
est
peu
évident
de
réaliser
une
chirurgie
prophylactique
dans
le
cadre
de
l’urgence,
sur-
tout
en
cas
de
risque
infectieux
de
contact.
Par
contre,
en
cas
de
chirurgie
«
propre
»
réglée,
réaliser
la
résection
d’un
résidu
ouraqual
peut
être
envisagé
afin
d’éviter
une
seconde
procédure
(et
les
risques
liés
ou
induits
par
l’anesthésie
générale).
Notre
étude
possède
les
inconvénients
des
séries
rétros-
pectives
mais
confirme
les
grandes
lignes
de
la
prise
en
charge
de
ces
anomalies.
Une
étude
multicentrique
mettant
en
commun
les
données
des
urologues
adultes
et
pédiatres
pourraient
permettre
de
déterminer
précisément
la
prise
en
charge
la
plus
appropriée
pour
ces
malformations.
Conclusion
Les
anomalies
de
l’ouraque
représentent
un
spectre
de
pathologies
qui
peuvent
se
manifester
de
fac¸on
variable
au
cours
de
l’enfance.
La
prise
en
charge
chirurgicale
est
simple
et
grevée
de
peu
de
complications
dans
notre
expérience.
Néanmoins,
la
découverte
fortuite
de
résidus
de
l’ouraque
entraîne
une
inquiétude
parentale
importante
et
l’exérèse
chirurgicale
dans
ce
dernier
cas
reste
controversée.
Déclaration
d’intérêts
Les
auteurs
déclarent
ne
pas
avoir
de
conflits
d’intérêts
en
relation
avec
cet
article.
Références
[1]
Renard
O,
Robert
G,
Guillot
P,
et
al.
Pathologies
bénignes
de
l’ouraque
chez
l’adulte:
origine
embryologique,
présentation
clinique
et
traitements.
Prog
Urol
2008;18:634—41.
[2]
Gleason
JM,
Bowlin
PR,
Bagli
DJ,
et
al.
A
comprehensive
review
of
pediatric
urachal
anomalies
and
predictive
analysis
for
adult
urachal
adenocarcinoma.
J
Urol
2015;193:632—6.
[3]
Ashley
RA,
Inman
BA,
Routh
JC,
et
al.
Urachal
anomalies:
a
longitudinal
study
of
urachal
remnants
in
children
and
adults.
J
Urol
2007;178:1615—8.
[4]
Upadhyay
V,
Kukkady
A.
Urachal
remnants:
an
enigma.
Eur
J
Pediatr
Surg
2003;13:372—6.
[5]
Galati
V,
Donovan
B,
Ramji
F,
et
al.
Management
of
urachal
rem-
nants
in
early
childhood.
J
Urol
2008;180:1824—6
[discussion
1827].
[6]
Nogueras-Ocana
M,
Rodriguez-Belmonte
R,
Uberos-Fernandez
J,
et
al.
Urachal
anomalies
in
children:
surgical
or
conservative
treatment?
J
Pediatr
Urol
2014;10:522—6.
[7]
Cutting
CW,
Hindley
RG,
Poulsen
J.
Laparoscopic
management
of
complicated
urachal
remnants.
BJU
Int
2005;96:1417—21.
[8]
Naiditch
JA,
Radhakrishnan
J,
Chin
AC.
Current
diagno-
sis
and
management
of
urachal
remnants.
J
Pediatr
Surg
2013;48:2148—52.
[9]
Yiee
JH,
Garcia
N,
Baker
LA,
et
al.
A
diagnostic
algorithm
for
urachal
anomalies.
J
Pediatr
Urol
2007;3:500—4.
[10]
McCollum
MO,
Macneily
AE,
Blair
GK.
Surgical
implications
of
urachal
remnants:
presentation
and
management.
J
Pediatr
Surg
2003;38:798—803.
[11]
Hubert
J,
Descotes
JL,
Blum
A.
Urology
imaging:
tomodensito-
metry.
Prog
Urol
2003;13:783—94.
[12]
Bertozzi
M,
Riccioni
S,
Appignani
A.
Laparoscopic
treatment
of
symptomatic
urachal
remnants
in
children.
J
Endourol
2014;28:1091—6.
[13]
Masuko
T,
Uchida
H,
Kawashima
H,
et
al.
Laparoscopic
exci-
sion
of
urachal
remnants
is
a
safe
and
effective
alternative
to
open
surgery
in
children.
J
Laparoendosc
Adv
Surg
Tech
A
2013;23:1016—9.
[14]
Turial
S,
Hueckstaedt
T,
Schier
F,
et
al.
Laparoscopic
treatment
of
urachal
remnants
in
children.
J
Urol
2007;177:1864—6.
[15]
Yapo
BR,
Gerges
B,
Holland
AJ.
Investigation
and
management
of
suspected
urachal
anomalies
in
children.
Pediatr
Surg
Int
2008;24:589—92.
[16]
Copp
HL,
Wong
IY,
Krishnan
C,
et
al.
Clinical
presentation
and
urachal
remnant
pathology:
implications
for
treatment.
J
Urol
2009;182:1921—4.
[17]
Thibaudeau
E,
Venara
A,
Brassart
E,
et
al.
Adénocarcinome
de
l’ouraque:
à
propos
d’un
cas
clinique
et
revue
de
la
littérature.
Prog
Urol
2011;21:364—6.
[18]
Block
RI,
Thomas
JJ,
Bayman
EO,
et
al.
Are
anesthesia
and
surgery
during
infancy
associated
with
altered
academic
per-
formance
during
childhood?
Anesthesiology
2012;117:494—503.
[19]
DiMaggio
C,
Sun
LS,
Li
G.
Early
childhood
exposure
to
anes-
thesia
and
risk
of
developmental
and
behavioral
disorders
in
a
sibling
birth
cohort.
Anesth
Analg
2011;113:1143—51.
1
/
4
100%