traitement percutane ou mini invasif de l`hallux valgus

TRAITEMENT PERCUTANE OU MINI INVASIF
DE L'HALLUX VALGUS
EPIDEMIOLOGIE
Déformation fréquente et évolutive. L’origine est inconnue ; il existe des formes familiales ou congénitales. Les talons
hauts sont un facteur aggravant.
Atteint 9 femmes pour 1 homme avec une origine hormonale probable.
DEFINITION
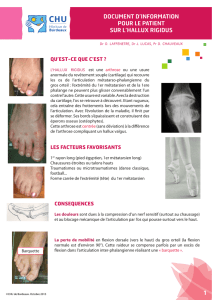
Écartement anormal entre le premier et le deuxième métatarsien entrainant un conflit au chaussage avec la tête du
premier métatarsien. L'étape ultérieure est la désorganisation des rayons latéraux due à la déviation du gros orteil.
GENERALITES
Il existe une forme congénitale avec déformation qui débute entre 18 et 30 ans.
Il existe une forme acquise chez les femmes plus âgées.
Le port de talon haut est un facteur favorisant reconnu.
LA CHIRURGIE DE L'HALLUX VALGUS
Longtemps considérée comme douloureuse, cette chirurgie est devenue grâce à l'évolution des techniques beaucoup
plus confortable.
Il nécessite une chirurgie si douleur/gène au chaussage/lésion cutanée.
L'objectif de la chirurgie est de réduire au maximum la déformation afin de supprimer conflit et douleur.
LA TECHNIQUE DONT VOUS ALLEZ BENEFICIER
Membre du GRECMIP (Groupe Recherche En Chirurgie Mini Invasive Pied) je pratique une chirurgie percutanée pure
(c'est à dire avec 4 cicatrices de 1 à 2 mm) ou mixte associant des gestes percutanés et une incision mini invasive
(25/30mm) en regard du premier métatarsien. La chirurgie percutanée pure est réservée à des déformations débutantes
mais la chirurgie mixte est possible dans la quasi totalité des hallux valgus.
LES GESTES EFFECTUES LORS DE LA CHIRURGIE
Exostosectomie: c'est en coupant l'os, l'exérèse de « la bosse »responsable du conflit. N'étant pas la cause de la
maladie, l'ablation de « la bosse » est nécessaire mais ne règle pas la déformation sous jacente.
L'ostéotomie en biseau ou chevron du premier métatarsien: par une « cassure » volontaire du premier
métatarsien, on va réduire la déformation et réorienter la surface articulaire si besoin entre le premier
métatarsien et la première phalange du gros orteil. Cette « fracture dirigée » nécessite pour son maintien la
mise en place d'une vis et exceptionnellement de broches.
La ténotomie de l'adducteur de l'hallux arthrolyse latérale: ce dernier est un muscle qui aggrave la
déformation en agissant comme une bride.Systématiquement par technique percutanée il va être sectionné sans
que cela ne déstabilise l'architecture du pied au contraire.
L'ostéotomie de la première phalange selon Akin: pour réduire encore un peu plus la déformation, surtout
quand l'orteil a la forme d'une crosse de hockey, on va casser partiellement à l'aide d'une fraise
systématiquement en percutané la base de la première phalange. Soit la cassure est stable dans le pansement,
soit il faut mettre une vis dans la première phalange (1cas sur 5).
La capsuloplastie: la capsule est l'enveloppe qui enserre l'articulation. La retente de cette capsule tentera
d'éviter les récidives.
LES SUITES DE LA CHIRURGIE
Vous pourrez quitter la clinique le jour même de l'intervention ou le lendemain. Le pansement fait au bloc opératoire
sera à conserver 10 à 15 jours; pas de pansements à refaire à domicile avec une infirmière; c'est moi-même qui referai
le premier pansement en consultation pour encore une huitaine de jour. Ensuite la cicatrisation sera obtenue dans la
quasi totalité des cas.
Vous pouvez marcher tout de suite sans canne anglaise avec un appui complet grâce à la chaussure que je vous aurai
prescrite au préalable.
Une anticoagulation préventive pour diminuer le risque de phlébite et d'embolie pulmonaire sera nécessaire pendant 1
à 2 semaines parfois plus en fonction de vos facteurs de risques.
Une radiographie de contrôle sera réalisée à chaque consultation.
La chaussure orthopédique est à conserver 4 à 6 semaines mais avec appui complet. Ensuite un chaussage large
sans talon puis un chaussage classique seront possibles. Le port des talons hauts est autorisé à 4 mois et sans jamais
dépasser 4 cm si possible.
Une rééducation sera débutée entre la 3ème et la 5ème semaine; elle a deux objectifs: drainage de l'œdème et
mobilisation de l'articulation.
L'œdème n'est pas une complication mais une suite classique dans la chirurgie du pied ; persiste dans 20% des cas à 4
mois et dans moins de 1% des cas à 8 mois post opératoire. Nous vous conseillons de surélever votre membre opéré
régulièrement. Il mettra quelques semaines voire mois à régresser.
Un certain enraidissement de l’articulation n'est pas une complication mais classique dans la chirurgie du pied.

La conduite automobile est autorisée dès que la chaussure orthopédique n'est plus nécessaire.
Délais pour reprises activités sportives à titre indicatif: natation: 4 semaines//randonnée: 4 à 6 semaines//course à pied,
vélo, step, vélo elliptique: 6 à 8 semaines.
COMPLICATIONS POSSIBLES
les problèmes de cicatrisation
l'infection du site opératoire
le déplacement secondaire
l'algodystrophie
la phlébite et l'embolie pulmonaire
l'hyperréduction de la déformation ou hallux varus
retard de consolidation et pseudarthrose
la récidive
la gêne sur matériel
TABAC ET CHIRURGIE DU PIED
Le tabagisme outre les problèmes cardiovasculaires et pulmonaires que l'on connait augmente le risque de complications post chirurgicales en
particulier en chirurgie du pied car il favorise
les problèmes de cicatrisation
l'infection du site opératoire
la phlébite et embolie pulmonaire
retard de consolidation et pseudarthrose
Certains chirurgiens imposent l'arrêt complet du tabac avant la chirurgie du pied avec prise de sang authentifiant le sevrage à l'appui. En tant qu'ancien
fumeur, je n'impose rien mais attire votre attention sur les risques encourus.
Déformations hallux valgus Ostéotomie en biseau du premier métatarsien
Radios avant/après
Docteur Erwan Simon
Membre du GRECMIP
Groupe Recherche En Chirurgie Mini Invasive du Pied
Clinique de La Baie de Morlaix
02.98.61.48.18
Ostéotomie de Akin sur la première phalange en percutané
Ostéotomie en biseau sur le métatarsien, percutané ou mini
invasif
1
/
2
100%