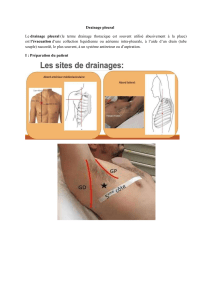
Protocole de transport intrahospitalier


Régulateur de pression pneumatique, permet d’obtenir une pression quasi constante de la
pression du ballonnet de la sonde d’intubation

Sonde d’intubation avec canal d’aspiration sous-glottique

Procédure d’aspiration sous-glottique
Une aspiration sous-glottique (ASG) est réalisée toutes les trois heures. Pour optimiser la
prévention des pneumopathies acquises sous ventilation mécanique, il est important que
l’ordre chronologique suivant soit respecté :
1) vérifier la pression du ballonnet ;
2) effectuer un soin de bouche ;
3) réaliser une ASG ;
4) réaliser une aspiration trachéale.
On pratiquera également l’aspiration sous-glottique avant le dégonflage du ballonnet pour la
mise en ventilation spontanée ou extubation.
a. Matériel
- Solution hydro-alcoolique ;
- gants à usage unique non stériles ;
- seringues de 5 à 10 ml ;
- manomètre de pression ballonnet.
b. Procédure
- Procéder à l’hygiène des mains avec une solution hydro-alcoolique ;
- désinfecter le plan de travail ;
- prévenir le patient du soin ;

- aspirer en adaptant la seringue à l’embout dédié, l’aspiration doit être prudente car un risque
de lésion trachéale est possible. En cas d’obstruction de la ligne d’aspiration, (possible par du
sang, des sécrétions sèches ou encore du mucus épais), injecter 3 à 5 ml d’air pour évacuer le
bouchon ;
- pour nettoyer ou en cas de sécrétions épaisses, injecter 5 ml d’eau stérile et les aspirer
aussitôt.
c. Remarques et précautions
S’il n’y a pas de sécrétions, ne pas insister, certains patients ne sont pas sécrétants.
Si le patient est conscient, lui demander de déglutir.
Terminer le soin en évacuant le matériel dans un sac pour déchets d’activité et soins à risque
infectieux.
Hygiène des mains.
Traçabilité écrite.
 6
6
 7
7
1
/
7
100%