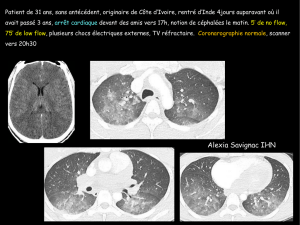
LA CARDIOMYOPATHIE HYPERTROPHIQUE (CMH) O.DUBOURG

Chapitre IB, page 1
LA CARDIOMYOPATHIE HYPERTROPHIQUE (CMH) O.DUBOURG
Points essentiels
1- CMH = maladie génétique autosomique dominante
2- l’hypertrophie est le plus souvent septale asymétrique
3- Il existe des anomalies associées de la valve mitrale (longueur des valves, implantation
de pilier)
4- Il existe une dysfonction diastolique
5- Un obstacle à l’éjection est parfois présent
6- Syncope et mort subite en sont les complications principales
7- L’échocardiographie Doppler est l’examen de référence
8- Le traitement médical repose sur les bêta-bloquants
9- La réduction de l’hypertrophie septale est possible avec différentes méthodes :
chirurgie etc…
10- Bilan familial à faire
1 INTRODUCTION
La CMH est une maladie myocardique primitive pouvant revêtir plusieurs aspects
cliniques et anatomiques.
Son incidence dans la population générale a été récemment estimée entre 0.02 et
0.2 % de la population générale et rencontrée dans environ 0.5 % des patients référés à
un laboratoire d'échocardiographie en l'absence de toute sélection préalable.
La CMH est définie comme une hypertrophie ventriculaire gauche (VG) asymétrique (à
prédominance septale), d'origine génétique, s'accompagnant inconstamment d'une
obstruction à l'éjection.
On exclut du cadre des CMH, toutes les affections valvulaires, artérielles
systémiques ou maladie de système qui peuvent entraîner une augmentation de la masse
VG.
La CMH est familiale dans la plupart des cas (90 %) mais il existe des formes
sporadiques (10 %). La proportion de parents atteints au premier degré de CMH varie
selon les auteurs de 22 à 50 % et cela suggère que la pénétrance de la maladie est
variable.
Des études génétiques récentes ont montré qu'il existe une mutation au niveau du
chromosome 14 par mutation du gène codant pour la chaîne lourde de la myosine et cela
avait été rapporté dans près de 35 % des CMH familiales génétiquement étudiée.
Des publications récentes ont démontré que cette maladie est génétiquement
hétérogène (les autres mutations portent aussi sur des gènes codant pour des protéines
contractiles au niveau des chromosomes 1 - troponine dans près de15% , 15 alpha
tropomyosine dans près de 5% , 11 cardiac myosin protein C dans près de 15% et 7).
De plus on a rapporté deux mutations au niveau de la chaîne légère de la
myosine dans près de 1% , l'une sur le Cr 12 et l'autre sur le Cr 3
L'hypertrophie est presque toujours asymétrique et prédomine sur le septum
interventriculaire, et ce trait est considéré comme un signe très caractéristique de cette
maladie. Toutefois, on a observé des hypertrophies cardiaques primitives symétriques et
chez certains patients l'hypertrophie intéresse seulement la pointe ou la paroi latérale. Le
cadre de la CMH s'est progressivement transformé grâce aux nombreux travaux
anatomiques, hémodynamiques, angiographiques et plus récemment
échocardiographiques qui lui ont été consacrés. La richesse de la terminologie proposée
pour désigner cette affection en témoigne, mais la confusion entretenue par les différents
noms donnés à cette maladie résulte d'une évolution progressive des concepts la
concernant. Dans les années 1960, les auteurs privilégiaient le concept d'obstruction (la
systole), la maladie semblant caractérisée par un obstacle dynamique crée par
l'affrontement en systole du feuillet antérieur de la valve mitrale et du septum
interventiculaire hypertrophié dans sa partie sous-aortique. Ultérieurement, un certain
nombre de constatations hémodynamiques, angiographiques, échocardiographiques
Doppler sont venues modifier ce concept physiopathologique, privilégiant alors les
altérations de la fonction diastolique (la diastole) aux dépens des anomalies purement
systoliques et de la notion d'obstruction qui n'était plus constante. De plus, il existe des
formes d'hypertrophie vraie, sans obstruction, qui se traduisent par les mêmes signes

Chapitre IB, page 2
fonctionnels et qui sont menacées des mêmes complications, en particulier la mort subite
(le trouble du rythme). Plus récemment l'ischémie myocardique.
2 DIAGNOSTIC ANATOMO-PATHOLOGIQUE
2.1 L'examen macroscopique du cœur
On observe une hypertrophie des parois.
Le VG est de petite taille et ses parois sont plus volontiers atteintes que celles du
ventricule droit.
Les oreillettes sont souvent dilatées, lorsque les parois ventriculaires sont hypertrophiées.
Dans les CMH asymétriques, le septum est hypertrophié dans sa partie moyenne et sous-
aortique réalisant une saillie dans la cavité ventriculaire gauche. Cette saillie peut exister
aussi du côté du ventricule droit.
L'hypertrophie des piliers, des colonnes charnues et de la paroi libre du VG peut exister à
un degré variable.
Il existe des hypertrophies particulières pouvant toucher la paroi postéro-latérale ou bien
la portion médio-ventriculaire réalisant un obstacle médio-ventriculaire.
La localisation apicale de la cardiomyopathie réalise une hypertrophie touchant tout l'apex
du VG.
Une autre forme particulière d'hypertrophie myocardique a été observée chez les sujets
âgés. Cette hypertrophie est concentrique et s'associe à une petite cavité VG.
L'hypertrophie est volontiers peu importante et il existe une calcification assez extensive
de l'anneau mitral.
2.2 En microscopie optique
Les fibres sont hypertrophiées et les faisceaux musculaires sont désorganisés. On note
une augmentation du tissu conjonctif pouvant aboutir à des plages de fibrose.
Il existe de plus des anomalies des coronaires intra-myocardiques : réduction de leur taille
et de leur lumière et épaississement de la paroi vasculaire. Ces anomalies sont
fréquentes et sont observées chez prés de 80 % des sujets étudiés. On les observe plus
volontiers au niveau du septum interventriculaire et la présence de ces anomalies
coronariennes dans des zones de fibrose myocardique extensive suggère qu'il existe des
anomalies de nature ischémique au cours de la cardiomyopathie hypertrophique.
Les cellules myocardiques sont hypertrophiées, mais surtout elles perdent leur
parallélisme et adoptent une disposition bizarre et désordonnée. Il semble que cette
anomalie de l'agencement cellulaire soit caricaturale de cette maladie. L'importance de
cette anomalie peut atteindre jusqu'à 5 % ou plus de la masse myocardique d'un patient
alors que chez les sujets indemnes de CMH, elle ne dépasse pas 1% .
3 DIAGNOSTIC CLINIQUE
3.1 Les circonstances de découverte
Elles sont très variables.
La maladie peut être totalement latente et sa découverte fortuite lors d'un examen
échocardiographique systématique ou lors du déroulement d'une enquête génétique familiale dans la
fratrie d'un patient porteur de la maladie.
L'âge de découverte de la maladie correspond à l'adolescence et l'on considère que la présence
d'une CMH chez l'enfant est relativement rare.
Inversement, l'absence de signes échocardiographiques de CMH chez un enfant apparenté au
premier degré à des sujets atteints ne permet pas d'éliminer ce diagnostic avant que l'enfant n'ait
atteint l'âge de 21 ans.
Il est classique de noter la prédominance masculine de cette maladie. La découverte de la maladie à
un âge plus avancé n'était pas rare puisque dans les premières études angiographiques, un tiers des
patients étaient âgés de plus de 60 ans. Actuellement la pratique courante de l'échocardiographie
explique le rajeunissement de la population étudiée.
3.2 Les symptômes
La symptomatologie peut au contraire être assez riche, sans qu'il existe de parallélisme entre
l'intensité des signes fonctionnels et la gravité de la maladie.
La dyspnée
Le symptôme le plus fréquent est la dyspnée d'effort qui est modérée et variable d'un jour à l'autre.

Chapitre IB, page 3
Les douleurs
Le patient ressent des douleurs thoraciques souvent atypiques ou au contraire caractéristiques
d'angine de poitrine liées ou non à l'effort, mais non calmées voire aggravées par la prise de dérivés
nitrés.
Les palpitations
Elles sont sans caractère très précis, des crises de tachycardie ou des malaises
lipothymiques sont peu caractéristiques.
La syncope
La survenue de syncope vraie au cours ou au décours d'un effort est plus évocatrice et
revêt une signification péjorative particulière.
3.3 L'examen cardiovasculaire
L'examen cardiovasculaire peut être normal dans les formes asymptomatiques sans
obstruction.
Le souffle systolique
Le plus souvent on entend un souffle systolique de type éjectionnel siégeant entre la pointe et le bord
gauche du sternum, avec une faible irradiation vers les autres foyers d'auscultation. Son intensité, le
plus souvent modérée est surtout variable.
Il est renforcée après une extrasystole, pendant la phase de maintien de la manœuvre de Valsalva et
par le nitrite d'amyle ou la nitroglycérine.
L’intensité diminue pendant la manœuvre de Mueller ou lors du passage en position accroupie.
L'insuffisance mitrale (IM)
Elle est souvent associée et responsable d'un souffle de régurgitation holo-systolique siégeant à la
pointe et irradiant dans l'aisselle.
Le galop
Un galop pré-systolique est habituel.
Les signes permettant d'éliminer un rétrécissement aortique (RA)
L'absence de click d'éjection, un B2 normal et l'absence d'irradiation dans les vaisseaux du cou
permettent d'éviter la confusion avec un RA.
4 DIAGNOSTIC ELECTROCARDIOGRAPHIQUE
L'ECG (figure 1) est anormal dans 92 % des cas, ce qui explique la fréquence des formes
asymptomatiques découvertes à l'occasion d'un ECG systématique. Un ECG normal ne se voit que
chez un quart des patients asymptomatiques et sans obstruction.
L'hypertrophie VG
L'ECG montre des signes d'HVG et des troubles de la repolarisation dans 70 % des cas. L'association
d'une hypertrophie VG et d'une hypertrophie auriculaire droite est fréquente et suggestive. Elle ne se
rencontre pas, en effet, dans le rétrécissement aortique valvulaire ou sous-valvulaire dont le tableau
peut simuler celui de la CMH. Une déviation marquée de l'axe de QRS vers la gauche suggère la
présence d'un gradient intraventriculaire.
L'onde Q
Il existe des ondes Q fines et profondes dans le territoire inférieur et/ou latéral dans 20 à 50 % des
cas.
Plus rarement
On enregistre une hypertrophie auriculaire gauche, un bloc incomplet gauche, un aspect de pré-
excitation.
Les CMH apicales sont une forme très particulière où l'on enregistre des ondes T
négatives géantes, supérieures à 10 mm et des complexes QRS de haut voltage dans les
dérivations précordiales latérales.
La fibrillation auriculaire se rencontre dans 10 % des cas) et elle est souvent mal tolérée.
L'ECG des 24h (Holter)
Les enregistrements Holter ont permis d'évaluer la fréquence des arythmies ventriculaires au repos
ou à l'effort à environ 75 % des cas, les épisodes de TV non soutenues dans 25 % des cas et les
soutenues sont rares. L'un des plus grands progrès de ces dix dernières années, est la mise en
évidence du pronostic fâcheux qui s'attache à l'identification par l'enregistrement Holter d'accès de

Chapitre IB, page 4
tachycardie ventriculaire. En leur présence, la mortalité est de 8,6 % par an et de 1 % en leur
absence.
Cette constatation a permis d'élucider le mécanisme de la mort subite.
Jusqu'alors, la mort subite était attribuée à une accentuation de l'obstruction secondaire à une
vasodilatation intense, une hypovolémie, une tachycardie ou à leur association. Les enregistrements
Holter ont montré que des troubles du rythme ventriculaire sont présents chez 88 % des patients
atteints de CMH et que ces arythmies sont de type complexe ou répétitif dans 50 % des cas. Fait plus
important, la stimulation programmée peut les induire chez la majorité des patients qui se plaignent de
syncope. En effet, il semble que l'on puisse induire une tachycardie ventriculaire chez près de deux
tiers des patients avec syncope ou ayant fait une mort subite réversible et chez seulement 10 % des
patients porteurs d'une CMH mais n'ayant pas de symptomatologie syncopale. On considère
actuellement comme sujets à risques les sujets ayant : des antécédents familiaux de mort subite, de
malaises ou de syncopes ou des tachycardies ventriculaires non soutenues ainsi qu'une réponse
anormale de la pression artérielle lors de l'épreuve d'effort sur tapis roulant (cf10 Evaluation de la
mort subite).
La recherche de potentiels tardifs sur l'électrocardiogramme peut être utile pour identifier les patients
ayant un risque de trouble du rythme ventriculaire mais les résultats des premières études demandent
à être confirmés sur de plus larges séries.
5 DIAGNOSTIC RADIOLOGIQUE
Sur la radiographie de thorax, le cœur est de taille variable. En règle générale, l'arc inférieur gauche
est augmenté. Il ne semble pas exister de corrélation entre l'augmentation de la taille du cœur et
l'importance du gradient dans la chambre de chasse ventriculaire.
6 DIAGNOSTIC ISOTOPIQUE
La scintigraphie au Thallium 201 permettrait d'identifier les patients ayant des douleurs thoraciques de
nature ischémique. Cependant, les résultats de ces études sont controversés d'autant que les déficits
de perfusion observés sur les documents isotopiques ne sont pas superposables aux données
coronarographiques. Des défauts de perfusion persistant sur les scintigraphies témoigneraient des
zones cicatricielles. Toutefois la présence d'une ischémie myocardique sur un examen isotopique
chez un sujet jeune est considérée comme un facteur de risque supplémentaire de mort subite.
Enfin, la ventriculographie isotopique permet de mesurer la fonction pompe du VG mais aussi
d'évaluer la performance diastolique qui est fortement altérée.
7 DIAGNOSTIC ECHOCARDIOGRAPHIQUE
7.1 L'hypertrophie cardiaque en échocardiographie
Elle peut être observée (figure 2 et 3 )en échocardiographie en mode temps mouvement(TM). La
constatation sur un enregistrement TM d'un septum franchement hypertrophié alors que la paroi
postéro-latérale est peu ou pas épaissie est très évocatrice de cette affection.
Le rapport septum/paroi postéro-latérale
Il est considéré comme un indice d'hypertrophie asymétrique et la valeur limite de ce rapport est de
1,3
L'examen échocardiographique bidimensionnel (2D) permet de mesurer l'épaisseur du septum
interventriculaire de façon fiable
L'épaisseur septale est de l'ordre de 20 mm Le diamètre diastolique de la cavité VG est difficile à
mesurer. L'examen bidimensionnel permet de distinguer jusqu'à 70 variétés d'hypertrophies selon
Maron.
Classification de Maron
Cet auteur a défini 4 principaux types d'hypertrophie:
type I (10 %) où l'hypertrophie est limitée à la partie antérieure du septum,
type II (20 %)où l'hypertrophie touche l'ensemble du septum
type III (52 %) où l'hypertrophie intéresse le septum et la paroi antéro-latérale,
type IV(18 %) où l'hypertrophie est localisée à d'autres régions que le septum basal. L'atteinte de la
paroi postéro-latérale est rare.
7.2 L'obstacle à l'éjection VG
Deux signes témoignent de la présence d'un obstacle à l'éjection VG: le soulèvement antérieur de la
valve mitrale en systole et la fermeture méso-systolique des sigmoïdes aortiques.

Chapitre IB, page 5
Le soulèvement antérieur de la valve mitrale(SAM):
En mode TM (Figure 3 ) : le segment d'affrontement systolique des valves est déformé en dôme, il a
été retrouvé dans 61 % des observations étudiées et il existe une relation entre l'amplitude du
gradient de pression intraVG et la durée du contact entre la valve mitrale et le septum
interventriculaire.
Le mécanisme exacte du SAM est inconnu. Certains auteurs supposent qu'un simple effet Venturi est
responsable du SAM tandis que d'autres prétendent que l'effet Venturi n'est qu'en partie responsable
du SAM.
Pourraient jouer un rôle : la malposition de l'appareil mitrale très fréquente dans cette affection un
déplacement des piliers ou un allongement des feuillets mitraux.
La fermeture méso-systolique des sigmoïdes aortiques:
Elle s'observe dans 80 % des cas de CMH avec obstacle à l'éjection.
Dans la CMH avec obstruction, la vitesse maximale du flux d'éjection sous- aortique est augmentée
atteignant 4,1 m/sec (normale<1,5m/s.
Le flux d'éjection est étroit et sa morphologie est caractéristique, à déformation concave vers la
gauche.
Lorsqu'il n'existe pas d'obstacle, on peut faire apparaître cette accélération de la vitesse sous-
aortique par les tests de provocation habituels. Ces tests objectivent le caractère dynamique du
gradient mais ne fournissent aucun élément pronostique.
L'examen transoesophagien (ETO) figure 5 peut faciliter la distinction entre une CMH avec obstacle et
une sténose sous-valvulaire. Il permet aussi d'étudier l'appareil sous-valvulaire mitral, la longueur des
cordages et la partie de la valve mitrale participant au SAM, la chronologie de l'IM. Le Doppler à
codage couleur est aussi une méthode utile pour analyser la répartition spatiale des hautes vélocités
et permet aussi de différencier facilement le flux d'accélération sous-aortique de celui d'une
régurgitation mitrale. Le flux aortique est difficilement accessible par voie apicale du fait de
l'hypertrophie septale et de la désaxation de la cavité VG et ne peut être étudié dans la plupart des
cas que par l'incidence suprasternale.
Le pic de vitesse aortique (figure 6) est moins élevé que celui de la vitesse sous-aortique : 1,4 m/sec
vs 4,1 m/sec. en moyenne. En l'absence d'obstruction, le temps d'éjection est normal(277 + 21 vs
270 + 25ms) mais en sa présence il est prolongé (321 + 26ms).
7.3 Le diagnostic de l'IM
L'IM est fréquente au cours de la CMH puisqu'elle est présente chez 50 à 90 % des cas avec
obstruction. En Doppler continu, l'enveloppe du flux régurgité débute dès la fermeture mitrale, se
prolonge jusqu'à l'ouverture mitrale, le signal est donc sensiblement plus large que celle du flux
aortique. Les manoeuvres de provocation, en particulier l'absorption de trinitrine, provoquent
l'apparition d'un SAM et d'une IM; inversement, la méthoxamine peut faire disparaître le SAM et l'IM.
7.4 La dysfonction diastolique
Le diagnostic Doppler de la dysfonction diastolique
Son importance dans la CMH contraste avec une fonction systolique supra-normale et qui le reste
longtemps.
L'altération de la fonction diastolique (Figure 4) est responsable d'un certain nombre d'anomalies
enregistrables
en Doppler au niveau mitral et témoignent souvent d'une anomalie de la relaxation. En diastole, on
peut enregistrer ainsi trois flux positifs successifs : le premier est contemporain de la relaxation
isovolumique et correspond au déplacement d'un faible volume sanguin vers la région médio-
ventriculaire et apicale, le second flux est proto-diastolique (onde E) et enfin le troisième correspond
au flux de remplissage d'origine atriale (onde A) . Chez les enfants atteints de CMH, la vitesse
maximale de l'onde E est significativement plus basse que dans le groupe contrôle (0,71 et 0,91
m/sec). La durée de la relaxation isovolumique mesurée entre la fermeture de la valve aortique et
l'ouverture de la valve mitrale est plus longue dans la CMH que chez les sujets normaux (56 ms sec.
vs 31ms).
Une IM significative entraîne en effet une modification du gradient de pression VG-OG en
protodiastole qui normalise l'onde E et qui rend les paramètres ininterprétables.
8 DIAGNOSTIC ANGIOGRAPHIQUE ET HEMODYNAMIQUE
Les techniques modernes du cathétérisme ont permis de mieux connaître les anomalies des fonctions
systolique et diastolique du VG de la CMH.
 6
6
 7
7
 8
8
 9
9
1
/
9
100%