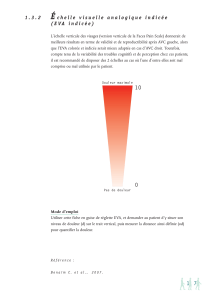
Intérêt d`une échelle d`auto-évaluation de la douleur pour la

AVERTISSEMENT
Ce document est le fruit d'un long travail approuvé par le jury de
soutenance et mis à disposition de l'ensemble de la
communauté universitaire élargie.
Il est soumis à la propriété intellectuelle de l'auteur. Ceci
implique une obligation de citation et de référencement lors de
l’utilisation de ce document.
D'autre part, toute contrefaçon, plagiat, reproduction illicite
encourt une poursuite pénale.
Contact : ddoc-theses-contact@univ-lorraine.fr
LIENS
Code de la Propriété Intellectuelle. articles L 122. 4
Code de la Propriété Intellectuelle. articles L 335.2- L 335.10
http://www.cfcopies.com/V2/leg/leg_droi.php
http://www.culture.gouv.fr/culture/infos-pratiques/droits/protection.htm

Léonie CACHO
Née le 28 janvier 1987
Mémoire présenté en vue de l’obtention du
Certificat de Capacité d’Orthophoniste
Département d‟orthophonie
Université Bordeaux Segalen
Année universitaire 2010 - 2011
İNTÉRÊT D’UNE ÉCHELLE
D’AUTO-ÉVALUATION DE LA DOULEUR
POUR LA POPULATION APHASİQUE

UNIVERSITÉ
BORDEAUX
SEGAL
E N
Département d'Orthophonie
Mémoire d'Orthophonie
TITRE:
i-~
d
'
~e..
~
d)~-tr:,-~~~Q.c...
~~
~"L~~
~'-U~.
DATE DE PASSATION: 6
~~
"&'.
--t-i
NOM
DE
L'ETUDIANT:
~
c..PrCi
+O
MEMBRES
DU
JURY:
-Directrice Adjointe. Anne LAMOTHE-CORNELOUP
-Directeur de Mémoire :
~
G-ON
2.A L
E..z..
-MembresduJury:
_
\J~
n.;C\-tE.U:
...
T
_
A
~
"""Dt:"DE
LLE..I)(
_
r~
P.
A·
JOSEP
I-\-
Signatures des membres du jury
146,
rue
Léa Saignat -
33076
Bordeaux cedex -France
Té
l.
: 05 57 57 10 10 -
Fax:
05 56 99
03
80 -www.
u-bo
rdeaux2.fr " J
UNIVERSITË
DE
\.
BORDEAUX

Mes remerciements…
A Isabelle Gonzalez, pour avoir accepté de mener avec moi cette étude, pour
sa grande disponibilité et ses précieux conseils.
A tous les orthophonistes qui m‟ont conseillée et aidée dans ma recherche de
population : Fabienne Pélage, Annie Pointreau et Pauline Germain à Tastet Girard ;
Valérie Michelet à la Tour de Gassies ; Isabelle Gonzalez et Amandine Fradin aux
Grands Chênes ; mais aussi Anne Debelleix, Amélie Vignaud ou encore Nelly Bon
Saint Come en libéral. Merci pour le temps que vous avez bien voulu consacrer à
cette étude.
A Pierre-Alain Joseph, médecin MPR au CHU Tastet Girard, Hervé Petit,
médecin MPR à la CRF Les Grands Chênes, et Eric Gaujard, médecin neurologue à
la CRF Les Grands Chênes, pour leurs conseils avisés.
Aux équipes d‟infirmiers et de kinésithérapeutes de Tastet Girard, la Tour de
Gassies et Les Grands Chênes, pour leur participation précieuse autant
qu‟indispensable à ce mémoire. Je remercie également les kinésithérapeutes du
cabinet rue Eugène Jacquet, pour m‟avoir accordé du temps durant leurs séances.
Aux patients rencontrés dans le cadre de ce mémoire, pour avoir accepté de
participer à cette étude avec le sourire, même dans la douleur.
A Michèle Koleck, psychologue, qui nous a indiqué la méthodologie à
appliquer pour notre étude, ainsi qu‟à Blandine Bouchière, neuropsychologue, qui en
a rendu possible les conclusions statistiques.
Aux membres du jury de ma soutenance, pour avoir accepté d‟être présents :
Anne Lamothe-Corneloup, Isabelle Gonzalez, Pierre-Alain Joseph, Anne Debelleix et
Valérie Michelet.
A mes proches, famille et amis, pour leur soutien et leur écoute.
A l‟école d‟orthophonie de Bordeaux, enfin, pour ces quatre années de
formation riches de découvertes, tant sur le plan théorique que pratique. Merci, donc,
à la direction, aux enseignants, ainsi qu‟aux maîtres de stages pour avoir partagé
avec nous tout leur savoir.

SOMMAIRE
INTRODUCTION ..................................................................................... 1
I. L’APHASIE : .................................................................................. 3
A) Définitions : .................................................................................................. 3
1. Qu‟est-ce que l‟aphasie ? ........................................................................................ 3
2. L‟accident vasculaire cérébral : de quoi s‟agit-il ? .................................................... 4
B) Langage et aphasie: .................................................................................... 5
1. Sur le plan de l‟expression orale: ............................................................................. 5
2. Sur le plan de la compréhension orale : .................................................................. 8
3. Les perturbations du langage écrit : ........................................................................ 9
C) Aphasie et communication non verbale : ................................................ 11
1. Qu‟est-ce que communiquer ? ...............................................................................11
2. Du constat d‟échec de la communication verbale… ...............................................12
3. … à la recherche de solutions : ..............................................................................14
D) Accident vasculaire cérébral et troubles neuro-visuels et spatiaux : ... 15
E) Dépression et aphasie : ............................................................................ 18
1. Le constat : ............................................................................................................18
2. L‟évaluation de la dépression chez le sujet aphasique : .........................................19
II. L’EVALUATION DE LA DOULEUR: ............................................ 21
A) Qu’est-ce que la douleur ? ....................................................................... 21
B) Objectifs et enjeux de l’évaluation de la douleur : ................................. 22
C) Cadre de l’évaluation de la douleur : ....................................................... 23
D) Les outils d’auto-évaluation de la douleur : ............................................ 24
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
1
/
117
100%