UE 2 S3 Anatomie du rein VK cours 3

1
septembre 2010
Anatomie- physiologie de
L'appareil urinaire
septembre 2010
Sommaire :
ANATOMIE :
1. Morphologie externe des organes et voies urinaires et
situation
2. Morphologie interne du rein
3. Voies urinaires et organes génito-urinaires
PHYSIOLOGIE :
4. Définition et structure d’un néphron
5. Mécanismes fondamentaux du néphron
5. Fonction des différents segments tubulaires
6. Rôle de l’ADH et de l’Aldostérone
7. Mécanisme de la miction
LIENS AVEC LA PATHOLOGIE:
septembre 2010
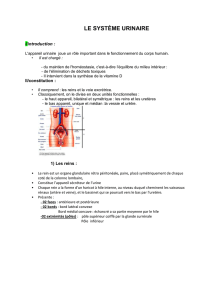
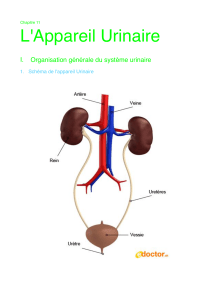
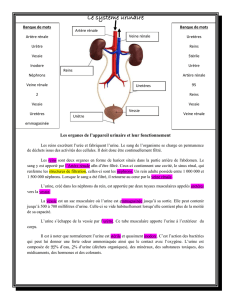
Les organes et les voies urinaires
Définition: organes et voies urinaires ont pour
fonction d’assurer la sécrétion et l’excrétion de l’urine.
•L'appareil urinaire composé de:
2 reins (ils sécrètent l'urine + autres fonctions
qui seront étudié
es dans la partie physiologie*)
2 uretères (conduits excréteurs internes de l'urine)
la vessie ( réservoir de l'urine)
l'urètre ( conduit excréteur externe de l'urine)
septembre 2010
SITUATION
Reins
Surrénales
Veines rénales
Artères rénales
Veine cave inf.
Aorte abdominale
Bassinet
Uretères
Vessie
Urètre
septembre 2010
Les reins
Morphologie externe(1)
•Normalement, au nombre de 2 en forme de haricot
( de couleur rouge, consistance ferme, surface lisse
et régulière)
•poids: de 150 à 250 gr
•hauteur: de 10 à 12 cm
•largeur: 6 cm
•épaisseur: 4 cm
septembre 2010
Les reins
Morphologie externe(1)
On distingue pour chaque rein :
un pôle supérieur et un pôle inférieur
une face postérieure et une face antérieure
un bord externe convexe et un bord interne
concave
Sur ce bord interne est creusé une cavité de 3
cm de profondeur: le sinus rénal dont l'orifice
est le hile rénal.
Par le hile rénal, les vaisseaux, les nerfs et le
bassinet pénètrent dans le rein.

2
septembre 2010
Les reins
Situation (1)
Les reins sont plaqué
s contre la paroi abdominale
postérieure, de part et d'autre du rachis.
Ils sont situés en arrière de la cavité péritonéale
(organes rétro-péritonéaux).
Ils sont dans la loge rénale
(= partie formée par du tissu fibreux et du
tissu adipeux).
septembre 2010
Les reins
Ils sont le long des muscles psoas.
Chaque rein est recouvert par le
diaphragme et ils se situent au niveau de
la 11
ème
(g) et 12
ème
côte (d) et au niveau
de D 12 (vertèbre) et L2/ L3.
Le rein droit est le plus souvent plus bas
que le gauche.
septembre 2010
La capsule rénale
La capsule rénale recouvre le rein. C'est une capsule
fibreuse, collagène, résistante qui adhère au rein par
du tissu conjonctif.
Elle a un rôle protecteur car le rein est fragile. Elle
assure la solidité entre le rein, le bassinet et les
vaisseaux du rein.
Chaque rein est coiffé d’une glande surrénale qui se
trouve aussi dans la loge ( enveloppe adipeuse).
septembre 2010
Rapport des reins et autres organes (3)
Le rein droit:
par son hile: veine cave inf. et 2
ème
portion du duodénum
par la face ant. : le foie, l'angle colique droit
Le rein gauche:
par son hile: aorte abdominale
par la face ant. : l'estomac, le pancréas, l'angle colique
gauche et le bord postéro -externe de la rate
Cette région est appelée fosse lombaire (entre 12
è
côte
et crête iliaque) et c’est là, qu’est exploré le rein par
palpation.
septembre 2010 septembre 2010
La capsule rénale
3 couches :
interne: fibreuse, rejoignant l’uretère
(au niveau du hile)
moyenne:adipeuse, protection
des traumatismes ou des infections
externe: fascia rénal, tissu conjonctif fibreux
qui fixe le rein aux organes adjacents et à la
paroi abdominale.

3
septembre 2010
cortex et médullaire
parenchyme rénal
1 million de néphrons microscopiques,
c'est l'unité fonctionnelle du rein
Zone externe : le cortex
Zone interne : la médulla
septembre 2010
colonnes de Bertin et cortex
Elles servent de lieu de passage à toute
la vascularisation
glomérules
artère afférente
artère efférente.
septembre 2010
pyramides de Malpighi et médulla
anses de Henlé
abondamment vascularisée,
branche descendante
branche ascendante
septembre 2010
papilles rénales
calices (2 ou 3 grands calices (majeurs) et
8 à 18 petits calices (mineurs)
recueillent l’urine pour l'évacuer vers
le bassinet puis l’uretère.
septembre 2010
néphron
unité fonctionnelle du rein.
capsule de Bowman avec le glomérule
(réseau de capillaires) qui filtre l’eau plasmatique
tubule rénal qui assurent la réabsorption et
la sécrétion de molécules
vaisseaux
septembre 2010
Vascularisation rénale
Aorte abdominale artère rénale: (nourriciè
re et fonctionnelle)
Veine cave inf veine rénale
Au niveau du hile ( L1) : l’artère pénètre le rein
la veine rénale ressort
Artère rénale arté
rioles ( autant que de pyramides de Malpighi)
Artère inter lobaire chemine dans les colonnes de Bertin
Dans chacune d’elles se sépare en 2 pour former un arc autour
de la pyramide = artères arquées
Artères arquées vascularisent ainsi le cortex et la médulla
Artères afférentes pénètrent dans le glomérule (réseau de
capillaires)
Artères efférentes sortent du glomérule (après la filtration )

4
septembre 2010
Rein coupe: vascularisation
septembre 2010
Les voies urinaires
Elles comprennent l’ensemble des
canaux excréteurs que l’urine emprunte
à partir des reins ( de haut en bas)
- Les calices
- Le bassinet
- L’uretère
- La vessie
- L’urètre
septembre 2010
Les voies urinaires (2)
Les calices: petits réservoirs-18 à 24 par rein
- Petits calices autant que de pyramides
de Malpighi
- Grands calices: ( 3 par rein) supérieur ,
moyen et inférieur
Le bassinet est un réservoir formé par la
réunion des 3 grands calices, il est contractile
et participe à la progression de l’urine dans
l’uretère
Les calices et le bassinet sont appelés le pyélon
septembre 2010
Les voies urinaires (3)
L’uretère ( 2) fait suite au bassinet et s’abouche à la
vessie par un trajet vertical.
Longueur: 25 à 30 cm
Rôle: acheminer l’urine dès sa formation du bassinet à
la vessie
Structure de la paroi: 3 couches tissulaires
• Interne: muqueuse (secrète mucus) ( protectrice)
• Intermédiaire: musculaire
(péristaltisme = progression de l’urine)
• Externe: tissu conjonctif fibreux
septembre 2010
Les voies urinaires (3)
et organes génito-urinaires
La vessie: Le réservoir de l’urine dont la partie
postérieure = le trigone et la partie mobile de la
vessie = le détrusor ( muscle lisse extensible qui
se soulève et s’étend quand la vessie est pleine.)
L’urètre: Il achemine l’urine de la vessie vers
l’extérieur
• Femme: + court / H 4/ 5 cm: fonction excrétrice
= transport de l’urine
• Homme:20/ 25 cm il traverse la prostate et le
pénis: fonction excrétrice (sortie de l’urine)
+ une fonction reproductrice (passage du sperme)
septembre 2010
PHYSIOLOGIE:
Étude microscopique du rein (4)
•
Chaque néphron se compose :
d’un corpuscule de Malpighi constitué
d’un glomérule (sorte de peloton
vasculaire alimenté par une artériole
afférente et drainé par une artériole
efférente)
et d’une capsule de Bowman (membrane
semi perméable qui coiffe le peloton)
d’un tube ou tubule

5
septembre 2010
Étude microscopique du rein (4)
Cette membrane est formée de
cellules aplaties et très minces, déprimées
en cupule ( forme de tenaille).
Cette cupule loge dans sa concavité le
peloton vasculaire formé par les
ramifications d'une artériole afférente,
ramifications qui aboutissent ensuite à une
artériole efférente
Le rôle essentiel du glomérule est la
filtration.
septembre 2010
Étude microscopique du rein (4)
Le tube du néphron est divisé en 4 parties:
Le tube contourné proximal ( directement après
le glomérule)
L’ anse de Henlé
avec 2 branches: descendante
et ascendante
Le tube distal ( après l’anse)
Le tube collecteur de Bellini
C'est à ce niveau qu'ont lieu les échanges qui
aboutissent à la formation de l'urine.
septembre 2010 septembre 2010
1600 l de sang
environ sont filtrés
quotidiennement
Élimination urinaire:
1,5 L/ 24 h
septembre 2010
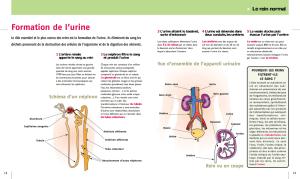
Mécanismes fondamentaux du néphron
Du glomérule vers la capsule de Bowman,
se forme l’urine primitive ( lieu de filtration)
Dans les tubules, l’urine primitive se modifie
en urine définitive (la qualité et quantité sont
adaptées aux besoins de l’équilibre de
l’organisme
homéostasie de l’organisme:
capacité de l’organisme à maintenir constants
leurs paramètres biologiques face aux
modifications du milieu extérieur
septembre 2010
Mécanismes fondamentaux du néphron
3 étapes dans la formation de l’urine:
- La filtration glomérulaire: production d’urine initiale ou
filtrat glomérulaire par filtration de l’eau plasmatique et
substances dissoutes des capillaires glomérulaires vers
la lumière tubulaire
- La réabsorption tubulaire: passage de substances de
la lumière tubulaire vers les capillaires péri tubulaires
99% de l’urine initiale est réabsorbé pour ajustement de
la composition du sang
- La sécrétion tubulaire: passage de substances des
capillaires péri tubulaires vers la lumière tubulaire
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%