Les documents du cours

1
CHAPITRE 2
QUEL EST L’IMPACT DES VARIABLES ÉCONOMIQUES ET
DÉMOGRAPHIQUES SUR LE FINANCEMENT DE LA PROTECTION SOCIALE ?
Section 1
Quel système de retraite en France ?
Quelles difficultés et quelles solutions envisageables ?
I. LES DIFFERENTS SYSTEMES DE RETRAITE ET DECOUVERTE DU SYSTÈME FRANCAIS
A. A la découverte des différents systèmes de retraite
1) Deux modèles historiques
Le modèle bismarckien : C’est le chancelier Bismarck qui instaura le premier des assurances vieillesse obligatoires pour
les ouvriers allemands en 1899, fondé sur le principe de solidarité / assistance. Les cotisations salariales et patronales sont
obligatoires / facultatives et proportionnelles au revenu / aux risques encourus par l’assuré, tout comme le montant de leur future
retraite. Le système fonctionne par répartition / capitalisation, avec solidarité entre les générations, géré par les partenaires sociaux,
caisses de retraite.
Le modèle beveridgien : Lord Beveridge va instaurer, quant à lui, une protection sociale généralisée, dépendante /
indépendante de toute activité professionnelle (1942), gérée par l'État. Elle est financée par les cotisations sociales / l'impôt et repose
sur le principe de solidarité nationale. Les retraites versent aux retraités une pension de retraite qui dépend de leur montant de
cotisations / assurent aux retraités un revenu minimum. Les pensions versées ne dépendent / dépendent pas de l'activité
professionnelle antérieure.
2) Retraite par répartition ou par capitalisation ?
a) Le système par répartition
La retraite par répartition est un mode de financement des retraites fondé sur la solidarité entre générations et la
mutualisation (souvent au niveau professionnel). Il repose sur le principe d’un transfert des actifs / inactifs vers les actifs / inactifs :
les cotisations versées par les actifs servent immédiatement/ à terme à financer les pensions des retraités.
Dans un système de répartition, le montant des pensions dépend de deux critères : le nombre de cotisants et le montant des
cotisations. Le produit du nombre de cotisants par le montant de cotisations versé par chaque cotisant donne le montant des recettes
disponibles pour payer les retraites. Ce système dépend donc des revenus du travail : ce sont les prélèvements opérés sur les salaires
via les impôts / les cotisations sociales qui financent les retraites. La masse salariale est donc la variable clé dans le cadre de la
répartition.
Ce système est intergénérationnel / intragénérationnel, intertemporel / intratemporel, collectif / individuel et
facultatif / obligatoire: prédominant en Europe occidentale
Avantages : ……………………………………………………………………………………………………………………………
Inconvénients …………………………………………………………………………………………………………………………..
b) Le système par capitalisation
La retraite par capitalisation est un mode de financement qui repose sur une accumulation individuelle / collective d'épargne
préalable à la retraite. Les cotisations alimentent un compte d'épargne retraite ou des fonds de pension investis en actifs financiers
ou immobiliers. Le rendement de ce système est égal au taux de rendement des marchés ………………………… (intérêts,
dividendes et plus-values). Lesquels peuvent être très volatiles.
Dans le système par capitalisation, les droits à pension sont donc individualisés/ collectivisés : une personne verse des
prestations / cotisations à un organisme financier qui se charge de les faire fructifier sur les

2
……………………………………………... La personne pourra ensuite, ultérieurement, bénéficier de ses revenus capitalisés. Plus
l'individu a une espérance de vie longue, plus il pourra laisser longtemps son capital prendre de la valeur. Il bénéficiera ainsi d'une
somme plus moins / importante. L'évolution des revenus du capital est donc le critère essentiel. C'est le rendement de l'épargne
placée sur les …………………………………………………. qui conditionnent les revenus futurs de l'épargnant. Et depuis vingt
ans, les revenus du capital augmentent plus rapidement que les revenus du travail : la capitalisation est donc plus / moins intéressante.
Ce système est intergénérationnel / intragénérationnel, intertemporel / intratemporel, collectif / individuel et
facultatif / obligatoire : largement mis en œuvre aux Etats-Unis, Pays-Bas, Royaume-Uni.
Avantages : ……………………………………………………………………………………………………………………………..
………………………………………………………………………………………………………………………………………….
Inconvénients : ………………………………………………………………………………………………………………………..
…………………………………………………………………………………………………………………………………………
B. Le système de retraite en France
1) Bref historique
a) d’un système par capitalisation viagère à ….
En France, les premiers systèmes de retraite ont été instaurés pour des catégories professionnelles particulières. Entre 1928
et 1930, un ensemble de lois instituent les assurances sociales pour les salariés de l’industrie et du commerce. Le principe retenu est
celui d'une capitalisation viagère : chaque assuré possède un compte individuel sur lequel sont portées cotisations et les rentes
qu'elles produisent. Lorsqu'il atteint l'âge de la retraite (à partir de 60 ans), après 30 ans d'assurances, il peut choisir entre deux
options : le capital aliéné qui permet d'obtenir une rente servie jusqu'à sa mort ; le capital réservé qui donne droit à une rente plus
faible, mais réversible aux héritiers. Mais l'érosion monétaire due à l’inflation des années 30 ne permet pas de préserver le pouvoir
d'achat des retraités : ces difficultés financières conduisent assez vite à l'abandon du système de la capitalisation au profit de celui
de la répartition, qui va permettre de verser rapidement des retraites aux personnes âgées.
b) à la mise en place du système par répartition en 1945
Le système par répartition va donc progressivement s’imposer dès la fin de la seconde guerre mondiale pour garantir une
retraite décente avec solidarité entre les générations : les actifs d’aujourd’hui cotisent une part fixe de leurs revenus du travail pour
recevoir demain des pensions financées par les travailleurs de demain.
Plus largement à cette époque et sous la double influence du système bismarckien et du rapport Beveridge (1942),
les pouvoirs publics français créent la Sécurité sociale en France dont l’objectif principal est de couvrir les individus contre
les risques sociaux tels que : …………………………………………………….…………………………………………………
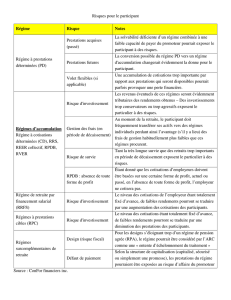
2) Les trois (+1) étages du système français
Les régimes de ……………………………………. (régime général ou régimes spéciaux comme ceux des
……………………. ou des ………………………………..). Ils fonctionnent par répartition, ils ont un décompte des droits
généralement en trimestres, des cotisations et des retraites assises non pas sur la totalité du salaire ou du revenu professionnel, mais
sur une base réglementaire. La pension de retraite versée représente un pourcentage du salaire ou revenu, elle dépend du nombre de
………………………… et du ………………………………………… lors de la liquidation (lors du départ à la retraite)
Les régimes de retraite complémentaires obligatoires. Aujourd'hui, ces régimes complémentaires obligatoires couvrent
exactement les mêmes assurés que les régimes de base. Comme les régimes de base, ils reposent sur le mécanisme de la répartition,
assorti d'un système de ………………., dont le nombre est fonction de la durée et du montant des cotisations. Selon leur statut
(salarié ou non salarié), de la nature de leur employeur (salarié du privé ou du public) mais aussi de leurs secteurs d’activité (primaire,
secondaire, tertiaire) les assurés s’affilient à différentes caisses de retraite complémentaires. Le système est équilibré en faisant
varier la valeur ………………………………. et sa valeur de ……………………………..

3
L’épargne retraite collective et individuelle. Ces formes d'épargne retraite connaissent un développement récent. Celui-
ci tient à plusieurs phénomènes : la recherche par les entreprises de moyens de motiver et/ou de retenir leurs salariés sans recourir
à des augmentations du salaire direct ; les inquiétudes, réelles ou suggérées, sur le devenir des systèmes de retraite par répartition ;
des mesures fiscales et sociales encourageant leur développement. On trouve différentes formes : le plan d'épargne retraite
entreprise (Père, qui est un contrat de groupe à adhésion obligatoire), le plan d'épargne pour la retraite collective (Perco, épargne
collective dans le cadre de l'entreprise, obligatoire, mais à versements libres), le plan d'épargne retraite populaire (Perp,
cotisations déductibles du revenu imposable, jusqu'à hauteur de 10 %).
Pour ceux qui n'ont pas acquis de droits propres à la retraite, ou dont les cotisations ne permettent pas d'atteindre un montant minimum,
l'État a créé, en 1956, le Fonds national de solidarité et instaure le Minimum vieillesse. Il garantit à toute personne de plus de 65 ans, quels que
soient ses revenus et ses cotisations, une retraite minimum versée au titre de la solidarité et financée par l'impôt. La solidarité nationale envers
les personnes âgées s’articule donc autour d’un minimum social. Le Minimum Vieillesse est remplacé en 2006 par l’allocation de solidarité aux
personnes âgées (ASPA), versée sous forme d’allocation différentielle pour garantir un niveau de vie proche du seuil de pauvreté à toute personne
âgée de 65 ans et plus, sous condition de résidence sur le territoire français.
3) Analyse des faits en 2015 (en classe)
Le système français de retraite est donc financé très largement par des cotisations sociales versées par l'assuré
(……….%) et, le cas échéant, par son employeur. Le financement des retraites s'inscrit donc essentiellement dans un cadre
professionnel. Les régimes de retraite bénéficient toutefois d'un certain nombre de ressources d'ordre fiscal et notamment de
l’affectation d'une fraction de la CSG (………. %) , … Ceux qui ne peuvent pas cotiser, par exemple à cause du chômage, de la
maladie, d'un congé maternité, acquièrent généralement des droits à la retraite pour ces périodes d'inactivité.
La quasi-intégralité des recettes du Régime Général de la CNAV sert à verser les pensions de retraite aux ayants-droits.
4) Un système qui assure une redistribution verticale / horizontale des revenus
Les systèmes de retraite par répartition assurent, par définition, une redistribution verticale / horizontale
intergénérationnelle/ intragénérationnelle des ressources. En effet, les cotisations prélevées sur les actifs à une période donnée sont
redistribuées aux retraités vivant à cette même période. Ce système repose sur un contrat implicite entre les générations, selon
lequel chaque individu cotise en anticipant que la génération suivante acceptera de financer les retraites de demain.
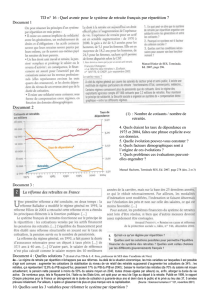
La redistribution peut être mesurée à l’aide du taux de remplacement
Le taux de remplacement désigne …………………………………………………………………
…………………………………………………………………………………………………………………
…………………………………………………………………………………………………………………
Les hommes salariés nés en 1942 pour ………………………………………………………………………………………
………………………………………………………………………………………………………………………………………….
………………………………………………………………………………………………………………………………………….
En 2011, le montant mensuel brut moyen de pension de retraite s’élevait à ……………… (1677 € pour les hommes et
1204 € pour les femmes).
Pour les hommes le taux de remplacement médian des retraités nés en 1942 s’élève à …………..%, mais les 25 % des
retraités ayant disposé des salaires les plus élevés ont un taux de remplacement médian égal à …………% tandis qu’un quart un
taux de remplacement médian égal à ……………. %.
On observe que pour certains pays les taux de remplacement sont supérieurs à ceux de la France : ………………………….
………………………………………………………………………………………………………………………………………
Pour d’autres pays en revanche les taux sont inférieurs : …………………………………………………………………………..
………………………………………………………………………………………………………………………………………

4
II. DIFFICULTES FINANCIERES DU SYSTÈME PAR REPARTITION, REFORMES
MISES EN ŒUVRE ET SOLUTIONS ENVISAGEABLES
Les systèmes de protection sociale doivent s'adapter à de nouvelles contraintes, en particulier le ……………………….
………….…………………………………………… (arrivée à la retraite des premières générations du ………………………) et
la montée du ………………………….. depuis les années 80
A. L’apparition programmée des difficultés financières
1) Les principes du système
Un système de retraite par répartition est équilibré chaque année si la masse de ses ressources – la masse des prélèvements
dont le produit est affecté au financement des retraites – correspond exactement à la masse de ses dépenses – pour simplifier, la
masse des pensions qu’il verse :
Masse des ……………………………….. = Masse des …………………………………..
Partant de cette égalité, on peut caractériser l’équilibre du système de retraite par une relation simple liant les divers
déterminants des ressources et des prestations de retraite, à savoir le nombre de cotisants, le nombre de retraités, le taux de
prélèvement finançant les retraites, la pension moyenne des retraités et le revenu d’activité moyen :
Nombre de ………………………… x Taux de …………………………….. x Revenu ………………………………
=
Nombre de…………………………….. x …………………………………. moyenne
La situation financière du système de retraite dépend ainsi de trois facteurs :
– ……………………………………………………………………………………………………………. , qui dépend lui-même de
déterminants ………………………………………. et des comportements …………………………….. à tous les âges de la vie,
ainsi que de l’activité économique et notamment du taux de ……………………………………. mais qui peut aussi être influencé
par les règles du système de retraite (notamment celles qui jouent directement sur les âges effectifs de départ à la retraite) ;
–…………………………………………………………………………… , dont le produit est affecté au financement des retraites,
qui dépend des règles relatives aux cotisations et autres prélèvements ;
– et …………………………………………………………………………………….. de l’ensemble des retraités qui dépend du
cadre économique général (notamment de la productivité du travail) mais aussi des règles qui déterminent les montants de pension
(………………………………………………………………………………………………………………………………………..
………………………………………………………………………………………………………………………… etc.).
2) Le contexte démographique et économique
a) Le Papy-boom ou la dégradation du ratio cotisants / retraités
Ratio de dépendance : rapport entre ……………………………………………………………………………………………..
Ratio de dépendance démographique : rapport des …………………………………………………………………………………
En France en 1950 il y avait …………………………………………………………………………………………………………
En France en 2100 il devrait y avoir …………………………………………………………………………………………………
Ratio de dépendance démographique élargi : rapport de …………………………………………………………………………
………………………………………………………………………………………………………………………………………

5
En France, il y avait, en 2007, ……………………………………………………………………………………………………….
………………………………………………………………………………………………………………………………………
Selon le scénario central de la projection, ce ratio atteindra ……………..en 2060. C’est-à-dire qu’il y aura 0,84 personne d’âge actif
pour 1 inactif de moins de 20 ans ou de plus de 60 ans
Ratio de dépendance économique : rapport des ………………………………………………………………………………….
……………………………………………………………………………………………………………………………………..
En France en 1960, il y avait ………………………………………………………………………………………………..
En France en 2010, il y avait ………………………………………………………………………………………………..
Selon le COR, en France en 2050 il y aura ……………………………………………………………………………………………
b) L’essoufflement de la croissance économique et la montée du chômage
……………………………………………………………………………………………………………………………………..
……………………………………………………………………………………………………………………………………..
B. La mise en place de plusieurs réformes
Toute réforme des retraites constitue une politique structurelle par excellence car elle modifie de fait durablement le
fonctionnement de l'économie à long terme. Dans le cas de la France, et à moins d'envisager de changer totalement le régime pour
un système par points ou par capitalisation par exemple, les réformes ne peuvent être que des réformes dites "paramétriques"
(c’est-à- dire qui joue sur plusieurs paramètres). Il existe quatre paramètres sur lesquels le gouvernement peut agir :
Nombre de ………………………. x Taux de …………………………….. x Revenu …………………………….
=
Nombre de ………………………………. x …………………………………. moyenne
- Hausse du montant des …………………………………………. :
•Avantage : effet ………………………………….
•Inconvénient : …………………………………………………………………………………………..
- Baisse du niveau des …………………………………….:
•Avantage : effet ………………………………………………
•Inconvénient : ……………………………………………………………………………………………………………………
- Hausse de la durée de ……………………………….. :
•Avantage : …………………………………………………………………
•Inconvénients : effet ………………………………………………
- Recul de l'âge légal de départ à la retraite :
•Avantage : ………………………………………………………………………………………………………………………..
……………………………………………………………………………………………………………………………………
•Inconvénient : effet ……………………………………………… sauf pour une partie de la population
La différence entre l'âge légal de départ à la retraite et la durée de cotisation est subtile mais importante. En effet, l'âge légal de départ détermine l'âge
à partir duquel un actif peut prétendre à bénéficier de ses pensions retraites. La durée de cotisation détermine quant à elle le nombre d'années de cotisations
nécessaires pour bénéficier de sa retraite à taux plein. Autrement dit, il est possible de partir à la retraite légalement sans forcément pouvoir bénéficier d'une retraite
à taux plein si l'actif n'a pas cotisé le nombre d'années suffisantes.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%