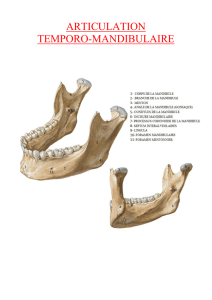
deplacements discaux des articulations-temporo

1
UNIVERSITÉ DE NANTES
UNITÉ DE FORMATION ET DE RECHERCHE
D’ODONTOLOGIE
---------------------
Année 2004 Thèse n° 36
Déplacements discaux des ATM.
Place du chirurgien dentiste dans la prise en charge thérapeutique.
THÈSE POUR LE DIPLÔME D’ÉTAT DE
DOCTEUR EN CHIRURGIE DENTAIRE
Présentée
et soutenue publiquement par :
Mademoiselle Charlotte VALLEE
Née le 01/11/1977
le 21/06/2004 devant le jury ci-dessous :
Président : Monsieur le Professeur B. GIUMELLI
Assesseur : Monsieur le Professeur A. DANIEL
Assesseur : Madame le Docteur B. PERON
Invité : Monsieur le Docteur F. UNGER
Directeur de thèse : Monsieur le Docteur A. HOORNAERT

2
Plan
Introduction................................................................. 5
1. Bases fondamentales ................................................ 6
1.1. Anatomie de l’Articulation temporo-mandibulaire…......... 6
1.1.1. Pièces osseuses...................................................................6
1.1.2. Surfaces articulaires ...........................................................6
1.1.3. L’appareil discal.................................................................7
1.1.4. Ligaments...........................................................................9
1.1.5. Muscles.............................................................................10
1.1.6. Vascularisation.................................................................11
1.1.7. Innervation........................................................................11
1.2. Physiologie...................................................................... 12
1.2.1. Principes de l’occlusion................................................... 12
1.2.1.1. Centrage ......................................................................... 12
1.2.1.2. Calage : fonction de stabilisation................................... 13
1.2.1.3. Guidage. ...........................................................................13
1.2.2. Mouvements mandibulaires............................................. 15
1.2.2.1. Mouvements élémentaires............................................... 15
1.2.2.2. Mouvements composés ................................................... 16
1.2.2.3. Mouvements fondamentaux ............................................ 16
1.2.2.4. Positions et mouvements mandibulaires fonctionnels.....18
1.2.3. Cinématique condylienne................................................ 19
1.2.3.1. Déplacements condyliens et amplitude ........................... 19
1.2.3.2. Forces exercées sur les ATM............................................20
2. Classifications et critères diagnostiques des
dérangements internes................................................ 22
2.1. Classifications diagnostiques........................................ 22
2.1.1. Classification diagnostique de l’Académie Américaine
des désordres temporo-mandibulaires (Okeson, 1998)...................... 22
2.1.2. Proposition de classification de Giraudeau en 2001...... 23

3
2.2. Critères diagnostiques.................................................. 24
2.2.1. Dérangements du complexe condylo-discal................. 24
2.2.1.1. Déplacement discal........................................................ 24
2.2.1.2. Désunion discale avec réduction ................................... 24
2.2.1.3. Désunion discale sans réduction (Closed-lock.............. 28
2.2.2. Incompatibilité structurelle des surfaces articulaires.... 29
2.2.2.1. Déviation de forme......................................................... 29
2.2.2.2. Adhérences et adhésions ................................................ 29
2.2.2.3. Subluxation (Hypermobilité ........................................... 30
2.2.2.4. Dislocation ou luxation spontanée (Open-lock). .......... 30
2.2.3. Désordres inflammatoires de l’ATM.............................32
2.2.3.1. Synovite............................................................................ 32
2.2.3.2. Capsulite. .........................................................................32
2.2.3.3. Rétrodiscite...................................................................... 33
2.2.3.4. Arthrite............................................................................. 34
2.3. Evolution des dérangements internes............................ 34
2.4. Types de déplacements discaux.................................... 34
3. Protocole de prise en charge d’un patient
présentant un déplacement discal.............................. 35
3.1. Les différentes circonstances de diagnostic.................. 35
3.2. Examen d’un patient présentant un déplacement discal
temporo-mandibulaire.............................................................35
3.2.1. Entretien clinique ...........................................................35
3.2.2. Antécédents pouvant être en relation avec un déplacement
discal temporo-mandibulaire.............................................................. 36
3.2.2.1. Traumatismes d’origine accidentelle..............................36
3.2.2.2. Traumatismes d’origine fonctionnelle et
parafonctionnelle............................................................................ 37
3.2.2.3. Traumatismes d’origine iatrogène................................. 37
3.2.2.4. Maladies rhumatismales................................................ 37
3.2.2.5. Laxité articulaire............................................................ 38
3.2.2.6. Désordre musculaire....................................................... 39
3.2.2.7 Troubles posturaux......................................................... 39
3.2.2.7. Variations anatomiques.................................................. 40
3.3.3.9. Vieillissement.................................................................. 40

4
3.2.3. Eléments de l’anamnèse pouvant être en relation avec un
déplacement discal temporo-mandibulaire..........................................40
3.2.3.1. Douleurs cervico-faciales...............................................40
3.2.3.2. Céphalées.........................................................................41
3.2.3.3. Manifestations otologiques..............................................41
3.2.3.4. Bruits articulaires, ATCD de bruits articulaires ............41
3.2.4. Examen clinique exobuccal........................................... 42
3.2.4.1. Appréciation des dimensions du visage......................... 42
3.2.4.2. Palpation et auscultation articulaire............................ 42
3.2.4.3. Examen de la motilité mandibulaire : Le diagramme de
Farrar...............................................................................45
3.2.4.4. Palpation musculaire...................................................... 50
3.2.5. Examen clinique endobuccal..........................................56
3.2.5.1. Examen des muqueuses ..................................................56
3.2.5.2. Examen de l’occlusion................................................... 56
3.2.5.3. Anomalies de centrage....................................................56
3.2.5.4. Anomalies de calage........................................................ 58
3.2.5.5. Anomalies de guidage...................................................... 59
3.2.5.6. Conclusion....................................................................... 60
3.2.5.7. Patient en cours de traitement ODF ................................62
3.3. Examens complémentaires ..................................................62
3.3.1. Evaluation comportementale et psychosociale.............. 62
3.3.2. Recherche des parafonctions......................................... 63
3.3.3. Tests posturaux, tests kinésiologiques........................... 65
3.3.4. Etude de la cinématique condylienne............................ 65
3.3.4.1. L’axiographie ..................................................................65
3.3.4.2. Le point d’appui central..................................................70
3.3.4.3. La pantographie ..............................................................70
3.3.5. Imagerie........................................................................ 70
3.3.5.1. L’arthrographie.............................................................. 71
3.3.5.2. L’IRM................................................................................72
3.3.6. Fiches et questionnaires récapitulatifs.............................73
4. Prise en charge thérapeutique.............................. 74
4.1. Prévention.....................................................................74
4.1.1. La prévention du facteur traumatique.............................74
4.1.2. La prévention du facteur occlusal.................................. 74
4.1.3. La prévention des parafonctions.................................... 74

5
4.2. Objectifs et recommandations actuelles.........................74
4.3. Conduite à tenir (CAT) en fonction du dérangement
interne. ....................................................................................75
4.4. CAT en cas de patient à orienter vers un
psychothérapeute.....................................................................78
4.5. Conseils comportementaux.......................................... 78
4.6. Thérapies physiques et complémentaires......................80
4.6.1. Exercices de rééducation............................................... 80
4.6.2. L’acupuncture.................................................................82
4.6.3. Les ultrasons.................................................................. 82
4.6.4. Application de chaleur et de froid................................. 82
4.6.5. Prescriptions médicamenteuses..................................... 83
4.6.6. Homéopathie ................................................................. 83
4.7. Thérapeutique orthopédique ........................................ 83
4.7.1. Généralités..................................................................... 83
4.7.2. Gouttières de relaxation ou de stabilisation................... 84
4.7.3. Gouttières de décompression......................................... 84
4.7.4. Gouttières de repositionnement..................................... 85
4.8. Thérapeutiques irréversibles......................................... 87
4.8.1. Equilibration occlusale.................................................. 87
4.8.2. Traitement prothétique...................................................88
4.8.3. Traitement orthodontique.......................................................88
4.8.4. Traitement chirurgical................................................... 89
Conclusion.................................................................... 90
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
1
/
101
100%