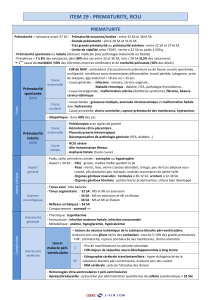
retard de croissance intrauterin

RETARD DE CROISSANCE
INTRAUTERIN
Service de gynécologie obstétrique OMAR
BOUDJELLAB -BELFORT-
Dr ABIB, Dr KOURI, Dr DJOUAIBIA/ Pr
DJENNAOUI
RETARD DE CROISSANCE
INTRAUTERIN
Service de gynécologie obstétrique OMAR
BOUDJELLAB -BELFORT-
Dr. ABIB, Dr. KOURI, Dr. DJOUAIBIA/ Pr. DJENNAOUI
SAGO
11 & 12 Novembre 2016

Le petit poids pour l’âge gestationnel ou PAG :
Un poids isolé < P10, PAG sévère <P3 [accord professionnel ]
des enfants constitutionnellement petits
d’authentiques RCIU [NP2]
Le retard de croissance intra-utérin ou RCIU :
Un défaut de croissance pathologique associé ou non à
un PAG [accord professionnel ]
DEFINITIONS
(Ego A., 2013)

TERMINOLOGIE
CNGOF 2013
- RCOG 2013
Nouveau
-né de faible poids de
naissance
poids de naissance
<2500g quel que soit l’AG
Petit poids pour l’âge gestationnel
(PAG)
*
estimation de poids fœtal ou poids de naissance
< 10
epercentile
Retard de croissance intra
-utérin
(RCIU)
**
-
PAG dans la majorité des cas
-
un mécanisme pathologique (infléchissement
ou arrêt de croissance, anomalies du bien
-être
fœtal
: Doppler ou oligoamnios)
(Ego A., 2013)
ACOG 2013
* Poids de naissance <P10
**EPF <P10
TERMINOLOGIE

CLASSIFICATION
Paramètres touchés
RCIU harmonieux:
Précoce
tous les paramètres
une anomalie génétique
RCIU disharmonieux
tardif
les paramètres abdominaux
origine vasculaire
Sévérité
RCIU peu sévère
< 10e percentile
RCIU sévère
< 5e ou 3e percentile
CNGOF 2013
abandonner les termes
d’hypotrophie fœtale, RCIU symétrique
ou asymétrique [accord professionnel]

Grossesse à haut risque
5 à 12 % des grossesses
Deuxième cause de morbidité et de mortalité
périnatale, après la prématurité
Problématique & intérêt ?
dépistage
Bilan
étiologique
Prise en
charge
(Phan Duy A. et al., 2013)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
1
/
56
100%