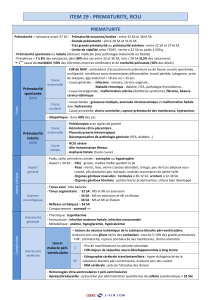
RCIU vasculaire isolé

Dr Julie Grévoul Fesquet
Dr Julie-Marie Aklé
CHSF

1 – Dépistage et diagnostic du fœtus RCIU
2- Bilan étiologique du RCIU
Plan
3- Surveillance anténatale et indications de
naissance en cas de RCIU VASCULAIRE ISOLE
4 -Examen anatomo-pathologique du
placenta
5- Prévention du RCIU

Niveau de preuve scientifique
NP1
•Essais comparatifs randomisés de forte puissance
•Méta-analyses d’essais comparatifs randomisés
•Analyse de décision basée sur des études bien menées
NP2
•Essais comparatifs randomisés de faible puissance
•Etudes comparatives non randomisées bien menées
•Etude de cohorte
NP3 •Etude cas témoins
NP4
•Etudes comparatives comportant des biais important
•Etudes rétrospectives
•Séries de cas
Niveau
d’expert

Grades des recommandations
Grade B:
Grade A:
preuve
scientifique
Accord
professionnel
Grade C:
faible niveau
de preuve
Grade B:
présomption
scientifique
scientifique
fiable

DEPISTAGE: Quelle Population à risque de
PAG?
Un ATCD de PAG x 4 NP2
> 35 ans/ 20-30 ans x 3 NP2
x 2 NP2-3
x5 à 12 NP2
x 2 NP2
x2 NP2
x 6 NP3
x2 NP2
x2 NP2
x 3 NP2
< x 2 NP2
< x 2 NP2
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%





![Responsable Majeure Ingénierie et Santé, H/F [Réf : 2017 / 06S]](http://s1.studylibfr.com/store/data/000638085_1-83a88f9aa3d37670247a1483b8486983-300x300.png)