p2-ue5-vandroux-biomecanique-cardiaque-30-09-16-word

1
UE5 – Vandroux
Biomécanique cardiaque
Année : 2016-2017
Date et heure : 30/01/16 de 15h à 16h
Ronéistes : GESLIN Philomène et WAZ Alexandra
Plan du cours :
I. Rappels
II. Anatomie fonctionnelle
III. Cycle cardiaque
IV. Calculs
V. Débit cardiaque
VI. Cycle cardiaque : exemple
1.La diastole
A. La protodiastole (point D sur le graphique)
B. Phase de relaxation isovolumique (phase DA)
C. Remplissage du VG
D. La télédiastole
2. La systole

2
I. Rappels
La pression mesure le rapport entre la norme de la force pressante et la surface sur laquelle elle s’exerce. On
n’utilise pas toutes les unités de pression. C’est une force par unité de surface (N/m²). Le mmHg est l’unité
la plus utilisée.
L’USI est le pascal. 1Pa = 1 N.m-2
On utilise le cm d’eau quand on prend la pression au niveau des voies aériennes.
La tension est une force par unité de longueur (N/m). La tension artérielle résulte de la pression artérielle et
de l’élasticité des vaisseaux.
1 bar = 105 Pa
1 mbar = 102 Pa
1 mmHg = 133,4 Pa
1 cm eau = 98,1 Pa
1 mmHg = 1,36 cm eau
1 atm = 1,013 bar = 1033 cm eau = 760 mmHg
Quelques unités : Rappels
La force : Newton
N = kg m / s2
1 dyne = 10-5 N
Le travail d’une force, l’énergie : Joule
1 J = 1 N.m = 1 kg m2 / s2 = 1 W/s
La puissance (énergie par le temps) : Watt
1 W = 1 J/s = 1 N.m/s = 1 kg m2 s-3
La pression : Pascal
1 N/m2
Torr = mmHg
Présentation
Le sang est un liquide visqueux, soumis à des frottements, aussi la circulation ne peut se faire sans perte de
charge. L’énergie nécessaire pour compenser cette perte sous forme de chaleur est apportée par la pompe
cardiaque.
Le cœur est une double pompe (cœur droit assure la circulation pulmonaire = petite circulation et cœur
gauche assure la circulation systémique). Il y a deux systèmes avec des pressions différentes, le VG
fonctionnant avec des pressions autour de 100-140 mmHg alors que le VD est un peu plus que 10 fois moins
élevé du point de vue de la pression hors maladie. Les régimes de pressions des deux entités sont différents
(100mmHg à gauche et 20 mmHg à droite). A 50 mmHg, il s’agit d’une hyperpression.

3
II. Anatomie fonctionnelle
Chaque corps de pompe comporte 2 cavités :
Les oreillettes ont un rôle de réservoir recueillant le sang des veines (pulmonaires ou veines caves)
pour permettre un remplissage rapide des ventricules car situés en haut des ventricules.
Les ventricules apparaissent comme les vrais corps de pompe. En se contractant ils vont
communiquer au sang l’énergie nécessaire pour la circulation. Contraction cardiaque = ventricule. Ils
éjectent le sang dans la circulation. Cela ne veut pas dire que les oreillettes ne se contractent pas.
Leur fonctionnement est lié :
- les contractions des oreillettes sont synchrones (c.à.d. OD et OG se contractent en même temps)
- les contractions des ventricules sont synchrones (c.à.d. VD et VG se contractent à peu près en même
temps).
C’est synchrone à la différence qu’il faut, à partir du moment où notre pace maker naturel sur l’oreillette
droite, va commencer à envoyer une impulsion il va falloir que ça suivre des circuits électriques mais on va
considérer cela comme complètement synchrone. Comme ceci est synchrone et qu’ils prennent le même
sang, cela signifie que les deux cœurs doivent assumer le même débit. Si jamais, on a un débit d’un cœur qui
est défaillant par rapport à l’autre, cela fait que en amont de ce cœur là il y aura une accumulation de sang et
donc une moins bonne efficacité du cœur avec une hypotension d’un côté et une augmentation des pressions
de l’autre. Débit droit = Débit gauche.
Les oreillettes ne se contractent pas en même temps que les ventricules.
Imaginons que le débit est différent entre le cœur droit et gauche, d’un côté il y aura trop de sang, alors que
de l’autre, il n’y en aura pas assez. Si le cœur gauche fonctionne moins bien que le droit, dans la circulation
pulmonaire, il y aura une accumulation de sang, alors que dans la circulation systémique, il y en aura moins.
Cela entraîne un OAP, d’après la loi de Starling. A l’inverse, s’il y a moins de sang dans la circulation
pulmonaire, il y aura une baisse de pression.
Appareils valvulaires
Les valves sont des structures membraneuses de fonctionnement purement passif. Elles ne se contractent
pas et imposent un seul sens à la circulation sanguine. Elles s’ouvrent et se ferment selon les différences de
pressions.
- Si la pression d’amont est supérieure à la pression d’aval, les valves s’ouvrent.
- Si la pression d’aval est supérieure à la pression d’amont, les valves se ferment.

4
Valve mitrale : entre OG et VG
Valve sigmoïde aortique : entre VG et aorte
Valve sigmoïde pulmonaire : entre VD et tronc de l’artère pulmonaire
Valve tricuspide : entre OD et VD
Les atteintes valvulaires peuvent être à type :
- de rétrécissement (= sténose) : les valves ne s’ouvrent pas suffisamment. Le débit est diminué.
- d’insuffisance (= fuite) : les valves ne se ferment pas suffisamment, nous avons alors une fuite et
le sang repart en sens inverse.
- ou de « maladie » (rétrécissement + insuffisance).
III. Cycle cardiaque
Le terme de diastole correspond au remplissage d’une cavité, le terme de systole à la phase d’éjection de la
cavité (vers l’aorte ou l’artère pulmonaire). Les choses se passent de manière un peu opposée entres les
oreillettes et les ventricules.
En diastole, le VG se remplit donc la valve aortique est fermée pour permettre le remplissage et la mitrale
est ouverte pour permettre au sang de passer. Et c’est à ce moment là que le réservoir d’en haut, c’est-à-dire
l’oreillette, va avoir sa systole de manière à faire passer le sang au niveau du ventricule. Car si on avait la
systole ventriculaire en même temps que celle du ventricule, il faudrait que la mitrale soit ouverte (comme il
y a plus de pression dans le VG cela passerait dans l’autre sens) donc les oreillettes ne serviraient à rien or
leur but est d’avoir un apport de sang supplémentaire au niveau de notre ventricule.
Par exemple, et schématiquement, lorsque les oreillettes sont en systole :
Les ventricules sont en diastole.
Les valves mitrales et tricuspides sont ouvertes.
Les valves sigmoïdes aortiques et pulmonaires sont fermées.
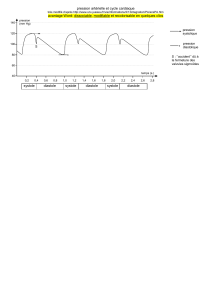
Diagramme pression-volume du ventricule gauche (important)
Variation de volume par rapport à la pression.
Ici la pression est en KPa. Attention en pratique les pressions seront en mmHg.
Dans le cycle cardiaque, on va d’abord avoir le cœur qui va se remplir donc le volume va augmenter donc
on va de A à B. Puis de B sur C, puis C sur D puis D sur A.
Important à voir sur le schéma : si on multiplie les unités, on aura un travail. Cela correspond donc au travail
du cœur : son rôle est de se remplir, d’envoyer en pression de manière à envoyer le sang.

5
Les 4 phases du cycle cardiaque
1. Phase de remplissage
- AB est la phase de remplissage du ventricule.
- Le ventricule double de volume à pression quasi-constante, voisine de zéro.
La systole vient de se finir on commence la diastole. Le cœur doit se remplir mais il n’est pas totalement
désemplit (par ex 80 mL de sang). Le cœur augmente de volume sans augmenter la pression Phase
de relâchement.
On considère la pression comme quasi nulle.
La valve mitrale est ouverte, ce qui entraine le remplissage du ventricule.
Augmentation du volume sans modification de la pression.
2. Phase de contraction cardiaque isovolumétrique
- BC est la phase de contraction isovolumétrique.
- La tension des fibres musculaires augmente la pression intraventriculaire sans variation
de volume.
- Absence de travail mécanique
Le cœur commence à augmenter ses pressions mais celles-ci restent inférieures à la pression de la valve
aortique, donc il n’y aura pas d’éjection car la valve aortique reste fermée.
Il y a :
- fermeture de la valve mitrale
- contraction des muscles
Puisque la valve aortique ne s’ouvre pas tout de suite, il y a donc :
mise en tension du muscle cardiaque
augmentation de pression de la cavité cardiaque
Il n’y a pas encore d’éjection.
Augmentation de la pression sans modification du volume.
3. Phase d’éjection
- CD est la phase d’éjection.
- L’éjection débute lorsque la pression dans le VG devient égale à la pression de l’aorte.
Quand on va avoir une pression dans le VG, qui va être supérieure à la pression aortique :
- la valve aortique va s’ouvrir
- le VG va continuer à se contracter et à augmenter la pression intra-ventriculaire.
On va avoir à la fois :
- une éjection (= diminution de volume)
- et une augmentation de pression car les ventricules sont encore actifs (muscle en contraction).
Systole
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%