B. Bactéries aérobie

AIH – Bactéries gram négatif
25/02/2015
Mégane ALLEGRO
CR : Julie Chapon
AIH
Pr. La Scola
10 pages
Bactéries gram négatif
Plan :
B. Bactéries aérobies
I. δ- ε Proteobacteria
II. α Proteobacteria
III.β Proteobacteria
IV.γ Proteobacteria
V. Chlamydiales
B. Bactéries anaérobies
I. Fusobacterium
II. Bacteroides
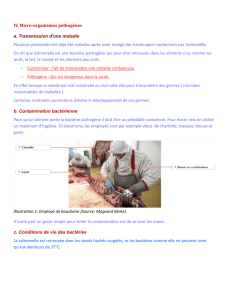
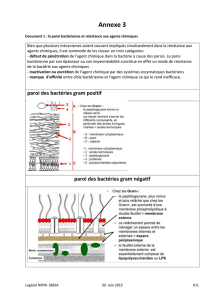
Il y a plus de pathogènes dans les gram - que dans les gram +.
Les principales bactéries gram négatif sont les proteobactéries :
groupe majoritaire de pathogènes humains
4 groupes : 1. δ- ε, α, β et γ
la plupart sont des bacilles aérobies
dominées en fréquence par un groupe de gamma proteobactéries : les enterobactéries
B. Bactéries aérobies
V. δ - ε Proteobacteria
C'est le plus petit groupe de protéobactéries. Ce sont des bactéries microaérophiles : de trop fortes
concentrations d’oxygène peuvent les tuer.
•Genre Campylobacter : forme spiralée
La seule retrouvée avec une grande fréquence est Campylobacter jejuni qui infecte essentiellement le jejum.
Habitat : tube digestif des animaux (bovins, élevage de volailles en batterie +)
1/10

AIH – Bactéries gram négatif
L'Homme se contamine en ingérant des produits animaux contaminés : produits laitiers non pasteurisés par
exemple.
Pouvoir pathogène : diarrhée. C’est la première cause bactérienne de gastroentérite chez l'enfant (les adultes
s’infectent moins car après plusieurs contacts avec la bactérie on développe une immunité de type
immunoglobuline).
-Identification : spectrométrie de masse (MALDI-TOF)
•Genre Helicobacter (forme spiralée) :
L’espèce est liée à l’espèce d’animal qui la supporte grâce à une coévolution.
Celui de l'Homme s'appelle Helicobacter pylori :
Habitat : estomac.
Cette bactérie colonise l’estomac pendant l’enfance, se protège de l’acidité par deux mécanismes :
- se cachent dans le mucus (grâce à leur forme spiralée)
- sécrètent des bases (ammoniac) -> en réponse l'estomac sécrète de plus en plus d'acide ce qui entraîne
des gastrites et ulcères gastroduodénaux.
CR : auparavant on pensait que l'ulcère gastro-duodénal était une pathologie liée au stress mais en fait elle est
liée à la bactérie.
Infection des enfants est plus fréquente dans les pays où les personnes mangent ensemble dans le même plat :
les adultes transmettent la bactérie de leur bouche à la nourriture, puis aux enfants.
Quand on fait un traitement contre Helicobacter il faut associer un traitement anti-acide pour que les
antibiotiques soient efficaces.
Après plusieurs années d’évolution et d'infections chroniques la bactérie peut entraîner des lésions cancéreuses
de l'estomac (le cancer de l’estomac est quasi exclusivement lié à Helicobacter pilori).
Détection : - test respiratoire
- recherche de la bactérie dans les selles par des techniques de PCR
- fibroscopie (prélèvement au niveau de l’estomac pour faire soit culture soit PCR)
VI.α Proteobacteria
-Rickettsia spp.
Rickettsies du groupe boutonneux
R. conorii, R. slovaca
R. africae
-Rickettsies du groupe typhus
R. typhi Repris dans un autre cours
R. prowazekii
-Bartonella spp.
B. quintana
B. henselae
-Brucella spp.
2/10

AIH – Bactéries gram négatif
VII.β Proteobacteria
•Neisseria meningitidis (méningocoque)
Habitat : oropharynx principalement.
Plusieurs sérotypes et ils n’ont pas tous un pouvoir pathogène.
Se transmet d'humain à humain par voie aérienne.
Pouvoir pathogène : Les souches pathogènes entraînent des méningites dans certaines conditions: il faut qu’il y
ait une infection virale qui altère l’épithélium oropharyngé (permet au méningocoque d'être invasif).
Il y a également des facteurs d’hôte pour que la bactérie entraîne une méningite.
Il existe des formes encore plus sévères qui associent des chocs septiques avec des coagulations intravasculaires
disséminées = purpura fulminans (urgence thérapeutique) associé à un taux de mortalité très élevé.
CR : cette pathologie se caractérise entre autres par des pétéchies (taches rouges cutanée ne disparaissant pas
à la pression).
Identification - détection : isolement dans le sang en faisant des hémocultures soit dans liquide céphalo-
rachidien (ponction lombaire).
L'isolement est de plus en plus rare car les recommandations actuelles sont que tout médecin devant un purpura
fulminans, donc par extension une méningite doit injecter des antibiotiques tout de suite à son patient avant
d'appeler le SAMU.
Le diagnostic se fait donc par biologie moléculaire notamment PCR qui va permettre de savoir s’il y a ou non
un méningocoque et à le sérotyper. (les plus fréquents sont A, B et C)
Le plus fréquent en France est le méningocoque B alors qu'en Afrique c'est le méningocoque A et au Moyen
Orient les méningocoques E et Y.
CR : il y a des augmentations des sérotypes E et Y en France quand des personnes reviennent de pèlerinages à
la Mecque. La vaccination est maintenant obligatoire pour les pèlerinages à la Mecque.
Traitement : antibiotiques notamment les céphalosporines de 3ème génération
Prévention : vaccination contre les méningites (sauf le B) conseillé à tous les enfants.
•Neisseria gonorrhoeae (gonocoque)
Infection sexuellement transmissible en recrudescence actuelle.
Pouvoir pathogène : Chez l’homme elle donne l’urétrite aiguë (signe principal) : très douloureux.
Elle peut atteindre d'autres organes génitaux à partir de l'urètre (prostatite, orchite…).
Chez la femme elle peut donner aussi des infections génitales mais plus discrètes : infections de l'utérus, des
trompes (salpingites). Peut donner des brûlures urinaires, pesanteur pelvienne… mais ce n’est pas aussi criant
3/10

AIH – Bactéries gram négatif
que chez l’homme et peut donc durer donc plus longtemps si la femme ne s’en aperçoit pas. C'est d'ailleurs
pourquoi c'est plus souvent les femmes qui vont être contaminantes.
Complications : la bactérie peut migrer et aller dans les articulations : arthrite septique à gonocoque (c'est la
première cause d'arthrite septique chez les personnes jeunes).
Identification - détection : facile à identifier : on prélève du pus au bout du gland chez l’homme, on fait une
coloration et on obtient un aspect caractéristique.
Diagnostic par PCR spécifique.
Traitement : relativement simple mais depuis quelques années il y a des souches résistantes aux
fluoroquinolones.
On fait des « traitements minute » = injection d’antibiotiques pour éradiquer l'infection avec un seul traitement.
CR : cela évite les erreurs d'observance lors de traitements longs : dès que les patients se sentaient mieux ils ne
prenaient plus les antibiotiques.
Penser à chercher les autres maladies qui se transmettent par des rapports non protégés (VIH, chlamydias +++)
Prévention : rapports protégés.
•Bordetella pertussis
Habitat : Tropisme pour l'arbre respiratoire.
Se transmet par voie aérienne, infecte les bronches.
Pouvoir pathogène : Donne la coqueluche.
Les enfants atteints n'ont pas de fièvre car la maladie est due à la toxine et non la bactérie elle-même. Cela
donne une toux qui peut être asphyxiante (ressemble au chant du coq), l'enfant n'arrive plus à reprendre son
souffle. La maladie est d'autant plus grave que l'enfant est petit.
Identification - détection : bactérie qui ne se cultive pas donc on utilise la technique PCR sur prélèvement
respiratoire. La sérologie est peu utile en diagnostic mais plutôt en épidémiologie.
Traitement : antibiotiques jouent un rôle modeste donc traitement symptomatique (oxygène).
Prévention : vaccination des tout petits ainsi que du personnel médical qui s'occupe des enfants afin d'éviter les
infections nosocomiales.
VIII.γ Proteobacteria
a. Enterobacteriacea (groupe majeur)
Cause majeure de diarrhée, d'infections hospitalières, maladies très spécifiques comme la peste.
4/10

AIH – Bactéries gram négatif
Groupe 1
-E. coli
-P. mirabilis
-Salmonella enterica
-Shigella spp.
-Yersinia spp.
Sont naturellement peu résistantes aux antibiotiques mais peuvent acquérir des résistances.
Groupe 2
-Klebsiella spp.
-Citrobacter koseri
Bactéries soit communautaires soit hospitalières qui peuvent acquérir des résistances (sont déjà un peu
résistantes à la base).
Groupe 3
-Serratia spp.
-Enterobacter spp.
-Providencia spp.
Très résistantes aux antibiotiques mais pas très pathogènes : que infections hospitalières.
GROUPE 1 :
•Escherichia coli
Bactérie la plus fréquente.
Habitat : tube digestif des Hommes et des animaux
survit très bien dans l'environnement
La contamination se fait essentiellement en buvant de l’eau contaminée ou des aliments qui contiennent cette
bactérie mais on peut aussi être contaminé par E. coli de sa propre flore.
Pouvoir pathogène communautaire :
infections urinaires : - basses = cystites chez l'homme toujours associée à une prostatite donc
traitements plus long (3 semaines contre environ 7 jours chez la femme)
- haute = atteint uretères et reins = pyélonéphrite qui est une infection très
grave dans laquelle on retrouve de la fièvre et un risque de septicémie
infections digestives : diarrhées, abcès du foie, péritonite, cholécystite, angiocholite…
Diarrhées (ECET, ECEP, ECEI, ECEH)
–ECET (les + fréquentes) = Escherichia Coli Entero Toxinogène. E. coli qui sécrètent des toxines
donnant une diarrhée aqueuse, sans fièvre. Il s'agit de la "tourista".
–ECEP = E. Coli Entero Pathogène. Petite invasion de l’épithélium digestif. Problèmes chez les tout
petits à cause de risques de déshydratation.
5/10
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%