2. Mélanomes - Analytical Toxicology

I. RAPPEL ANATOMOPHYSIOLOGIQUE :
II. DERMATOTOXICITE :
a. Définition
b. Atteintes cutanées
1. Urticaire
2. Dermatites de contact
a. Dermatite d’Irritation
-l’irritation et la corrosion
b. Dermatite Allergique : Eczéma atopique et Eczéma de contact
3. Photosensibilisation
1. La phototoxicité
2. La photo-allergie
4. Toxidermies bulleuse
- Nécrolyse épidermique toxique, syndrome de Stevens- Johnson, l’érythème
polymorphe.
- Erythème pigmenté fixe.
5. Cancers cutanés
1. Carcinomes baso et spino cellulaire
2. Mélanomes
6. Autres : Iodide-bromide
c. Effets sur les autres structures épidermiques :
1. Cheveux
2. Glandes sébacées
Chloracnée
3. Glandes sudoripares
4. Trouble de Pigmentation Hyper et Hypo
III. EVALUATION DE LA DERMATOTOXICITE
A. Expérimentale
a. In vivo
1. Test d’irritation (draiz).
2. Eczéma de contact
3. Photo toxicité et photo allergie
4. Cancer cutané
b. In vitro
1. L’épiderme humain reconstitué
2. Le microphysiomètre
3. La modélisation informatique
B. Les études humaines
1. Le test épicutané
2. Le prick-test
3. L’intradermo-réaction
DERMATOTOXICITE

2
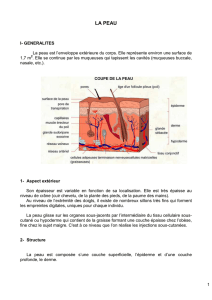
I. RAPPEL ANATOMOPHYSIOLOGIQUE :
Définition :
Organe membraneux souple recouvrant la surface du corps .On lui
décrit deux couches superficielles, l’épiderme recouvrant le derme et
une couche profonde, l’hypoderme contenant le pannicule adipeux
.La peau possède aussi des phanères, des glandes sébacées et
sudoripares.
1. Structure de la peau: 03 couches:
L'épiderme : épithélium formé/+ieurs couches de cellules qui subissent, en progressant vers la
surface, une transformation cornée, la kératinisation.
Le derme:
- Tissu conjonctif qui soutient l’épiderme, de nature compressible, extensible et élastique.
- Constitué/réseau de fibres entrecroisées formé de 2 types essentielles de macromolécules
protéiques produites par les fibroblastes :
o Le collagène " ciment " : confère à la peau sa solidité, robustesse, capacité de R à la
pression.
o L’élastine : souplesse/ élasticité de la peau.
- Il comprend aussi des structures annexes :
Les glandes sudoripares : (glandes tubuleuses simples contournées) rôle dans la régulation
thermique en évacuant l'excès de chaleur s/f de sueur.
Les glandes sébacées : sécrètent le sébum qui forme un film protecteur à la surface de
l'épiderme.
Les follicules pileux : d'où émergent les poils et les cheveux.
L'hypoderme: tissu adipeux (adipocytes ++) sorte de matelas qui se moule sur les muscles et
les os, jouant le rôle d'amortisseur lors des pressions exercées sur la peau, tout en régulant la T°
interne.
2. Physiologie de la peau (fonctions):
1- Fonction protectrice de la peau : contre les agressions:
- Mmécaniques : (chocs, pressions) [kératine de la couche cornée].
- Chimiques : grâce au sébum.
- Biologiques : grâce aux cellules immunitaires (cellules de Langhans ++).du derme +
flore épiderme.
- Les UV : grâce à la mélanine sécrétée /la couche basale de l'épiderme.
2- Perception :
- Les terminaisons nerveuses: sensibilité à la pression, chaleur, douleur, etc.
3- Maintien de la température corporelle.
4- Synthèse de la vitamine D , L’échange , Réservoir sanguin
Toxicocinétique :
A. Absorption : à travers
a- Epiderme :
1 -intercellulaire :+++/ diffusion simple (molécules apolaires
ou peu polaire)
2 -intracellulaire : Les substances plus polaires diffusent par les
surfaces extérieures des protéines filamenteuses hydratées ou à
partir de stratum corneum hydratée.
3 - transannexielle : 1/100 à 1/1000 de la surface de la peau (petites molécules et/ou
polaire).
Epaisseur : 0.5 à 4 mm.
Poids : 3.5-10 Kg.
Surface : 1.73 (70 kg)
Température : 32° et 36°
PH : 5-6
Coloration : variable

3
b- Derme : la diffusion à travers le derme, qui est une barrière poreuse, bien irriguée, moins
sélective et plus facilement franchissable.
B. Biotransformation :
-≈ 2 % de celle du foie, (l’hydroxylation des Arlyhydrocarbones peut atteindre jusqu'à 20 %
du total, après traitement par le benzo(a)pyrène)
-localisation : Epiderme ++, Glandes pilosébacées + (Endothélium vasculaire)
-phase I et II
C. Elimination :
Élimination sudorale : iode, le brome, l'éthanol, l'acide salicylique, des sulfamides et
divers oligo-éléments.
Elimination par les phanères : xénobiotiques minéraux (As, Pb, Hg…) ou organiques
(médicaments, cocaïne, griséofulvines…)
1. Terminologie :
-Eruption : apparition sur la peau soit des taches (rougeurs, purpura) soit des éléments figurés
(vésicules,..)Avec ou sans fièvre.
-Erythème (rougeur de la peau) : Nom générique d’une série d’affections cutanées qui ont pour
caractère clinique commun une rougeur plus ou moins intense des téguments disparaissant par la
pression.
-Prurit : trouble fonctionnel des nerfs de la peau, produisant des démangeaisons et ne dépendant
par de lésions cutanées prémonitoires appréciables.
Terme
Définition
Schéma
Macule
tache colorée de dimension variable, ne faisant pas de saillie
notable à la surface des téguments et qui disparaît
momentanément par la pression
Vésicule
un soulèvement circonscrit de l’épiderme contenant une sérosité
transparente.
Bulle
vésicule de grande dimension.
Papule
élevure de la surface de peau, de forme ,dimensions ,couleur,
variables ,formé par une infiltration de couche superficielle du
derme et disparaissant au bout d’un temps sans laisser de cicatrice.
Nodule
élevure solide.
Ulcère
perte de substance du revêtement cutanée ou muqueux, ayant peu
tendance à la cicatrisation

4
II. DERMATOTOXICITE :
a- Définition : Toute atteinte structurale ou fonctionnelle de la peau ou de l’un de ses constituants.
1-Urticaire :
Définition : Eruption cutanée prurigineuse constitue de papules érythémateuses à
centre blanc et à contours nets, identiques aux lésions causées par le contact des orties.
D’origine souvent allergique.
Mécanismes : libération des médiateurs vasoactifs : -histamine : vasodilatateur
- sérotonine, kinines
-prostaglandines, leucotriènes…
A -Immunologiques :
Hypersensibilité de type I (IgE dépendante) cf. immunotoxicité
Hypersensibilité par activation du complément : C3a et C5a.
B -Non immunologiques : Action pharmacodynamique et non plus allergique
Produits histamino-libérateurs :
Médicaments : aspirine, morphine, codéine, amphétamines, curare, colimycine..
Aliments riches en - Histamine (boissons,fromages fermentés;poissons…
- Tyramine (poissons fumés, saucisses…
Mécanisme cholinergique
Des stimuli physiques (urticaire physique,) : chaleur, froid, rayons solaires,
pression, traumatismes, irritations cholinergiques (transpiration), adrénergiques (stress)
ou aqueuses.
Clinique :
- œdème localisé du derme : signes classiques
- lésion plus profonde (derme profond et l'hypoderme) :
o L'œdème angioneurotique héréditaire: œdème de la glotte et œdèmes intestinaux
(déficit en C1 inhibiteur).
o L'œdème de Quincke: urticaire profonde touchant les zones à tissu cutané lâche :
lèvres, paupières, les organes génitaux et les muqueuses.
2- Dermatites de contact :
2.1 Dermatite d’irritation : 80 %
Définition : Réaction inflammatoire de la peau, due à un agent externe (produits
tels que les acides et les bases, les détergeant et les solvants..).
Agents responsable et leurs modes d’actions :
Acidescomplexes avec les protéines de stroma qui retardent et gênent la
pénétration.
Alcalins Réagissent avec les acides gras par des réactions de saponifications
détruisant ainsi la membrane cellulaire et la matrice lipidique intercellulaire qui permet
de pénétrer très rapidement dans les tissus soudjaçants. L’alcalin qui pénètre
rapidement est l’ammoniaque.
Solvants : Dissolution de film lipidique à la surface de l’épiderme et la membrane
cellulaire.
Oxydants et réducteurs puissants ,Déshydratants…

5
Exposition : aigue ou chronique (irritants faibles cumulatifs ex. savons, détergents, solvants)
Aboutissement : libération des cytokines inflammatoires inflammation.
Clinique : érythème, vésiculation, induration, sécheresse dans les régions en contact avec
l’agent en cause.
l’irritation et la corrosion :
Commun
irritant
corrosive
Dommages et mort
cellulaire
Réversible
Secondaire à une réaction
inflammatoire
Irréversibles (HF)
Atteinte non sélective
Clinique : brûlure profonde nécrotique 3ème dégrée, une
forme bulleuse érythémateuse ou lésions érythémato-
œudémateuse avec risque d’une atteinte systémique.
2.2 Dermatite Allergique : Eczéma 20 %
Définition : Maladie inflammatoire non contagieuse de la peau caractérisée par une éruption
polymorphe de la peau, prurigineuse associant érythème, vésicules, croûtes et desquamation.
02 grands types d'eczéma :
Eczéma atopique :
- caractérisé par une prédisposition génétique et touchant principalement les jeunes enfants:
- clinique : sécheresse de la peau/kératose pilaire/dermographisme/ prurigo.
Eczéma de contact : Hypersensibilité retardée (type IV)plus fréquent chez l'adulte.
Agents responsables :
-Médicaments : antibiotiques, phénothiazines , anesthésiques , antihistaminique ,
Benzocaine.
-Métaux : chrome, nickel, or, argent, béryllium …
-Plantes : sumac, chêne,Ambroise ,primevère...
-Protéines alimentaires dinde, poulet, poissons,
-produit chimiques : DNCP, formaldéhyde...
-Divers :
-Baume du Pérou ; caoutchouc, latex, sparadrap
-Vêtements, détergents, plastique, teintures, lessives, ,Produits cosmétiques ….
3-Photosensibilisation :
Définition : Photosensibilité : sensibilité anormale à la lumière (++ UV et Visible).
Photodermatose =actinite : accident cutanées variés (érythème, prurigo, urticaire) causés par
une hypersensibilité de la peau à la lumière.
la lumière solaire :
Le spectre des rayonnements solaire qui nous intéresse s'étend de 280 nm à 750 nm (UVA,
UVB, Visible) Les rayonnements de longueurs d'ondes au-delà de cette gamme sont soit filtrés
par l'atmosphère (UVC) ou sont insuffisamment énergiques(IR) pour provoquer des dommages
cutanée.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
1
/
12
100%