Prise en charge de l`AVC en Europe

TR - 1
URGENCES
2011
co-fondateurs
PRISE EN CHARGE DE L’AVC EN EUROPE
1. Introduction
Le Bon patient au Bon endroit et au Bon moment.
Ce principe qui définit les missions de notre SAMU national s’applique parfai-
tement à la prise en charge d’un patient SUSPECT de présenter un Accident
Vasculaire Cérébral (AVC) à un niveau international.
Même s’il y a des caractéristiques différentes dans l’organisation de la phase pré-
hospitalière (et même à l’accueil au niveau des centres hospitaliers), même si
l’incidence et la prévalence varient en fonction des pays, entre autre entre Europe
de l’Est et Europe de l’Ouest
(1), ce principe reste le fondamental de la prise en
charge initiale des patients.
L’AVC est une des causes principales de morbidité et de mortalité dans le monde.
Il est la cause la plus importante de morbidité et de handicap à long terme en
Europe. L’AVC est également la deuxième cause la plus fréquente de démence du
sujet âgé, et une cause fréquente de dépression.
Le taux de thrombolyse, dans la plupart des hôpitaux, varie de 2 à 10 %. En
sachant que l’on estime que 25 % des patients sont éligibles
(2)
. De plus il semble
prouvé qu’en améliorant le taux de thrombolyse il est possible de faire des
économies
(3)
conséquentes.
Il est donc nécessaire de fluidifier la filière de prise en charge des patients suspects
de présenter un AVC pour optimiser le nombre de personnes susceptibles de
profiter du traitement.
Table ronde
Prise en charge
de l’AVC en Europe
(État des lieux de la prise en charge de l’AVC
en Europe : organisations et stratégies
thérapeutiques)
F. BECKER pour la Commission Internationale
Service des Urgences, Hôpital de Rodez

URGENCES
2011
co-fondateurs
TR - 2
■ TABLE RONDE : COMMISSION INTERNATIONALE
Il faut donc
Avoir rapidement un Diagnostic!
… pour éventuellement traiter
Cette problématique est commune à tous les pays puisque « Time is Brain »
(4)
.
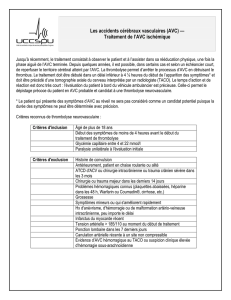
La prise en charge de l’AVC à la phase aigue est un enchaînement d’évènements
qui va de l’apparition des symptômes jusqu’à la prise en charge dans une structure
adaptée et l’instauration d’un traitement adapté.
En passant par :
– la reconnaissance par l’entourage des symptômes ;
– l’appel du numéro d’urgence local avec une recherche de la confirmation de la
suspicion d’AVC ;
– la recherche de l’absence de contre-indications à la thrombolyse ;
– l’évaluation par les soignants qui prennent en charge le patient dans un but de
confirmation du diagnostic et évaluer la gravité ;
– l’accueil hospitalier ;
– la réalisation de l’imagerie et de la biologie.
La commission internationale (CI) de la Société Française de Médecine d’Urgence
(SFMU) a voulu comparer les différentes manières d’appréhender la prise en
charge en aigu de l’AVC sur le terrain.
Il y a eu deux études réalisées par la CI. Une première en décembre 2008 qui faisait
le point sur les modalités de la thrombolyse dans l’AVC en Europe.
Une seconde fin 2010 qui au-delà des recommandations nationales et inter-
nationales s’est posée la question de la réalité sur le terrain sur cette prise en
charge initiale d’un patient suspect de présenter un AVC. Nous avons donc posée
la question à des Spécialiste Neurovasculaires éminents de nous décrire de ce qui
y est réellement fait.
Nous avons demandé :
– s’il existe au niveau local ou national une politique d’information de la
population générale à la reconnaissance de l’AVC ;
– si les centres dont ils s’occupent participent à un registre (local, régional,
national, SITS MOST) ;
– s’ils ont une connaissance sur le taux de thrombolyse qu’ils atteignent ;
– si la filière neurovasculaire est clairement décrite ;
– s’ils ont une connaissance du taux de patients qui passent par les centres
d’appel d’urgence ;
– s’ils connaissent le délai moyen entre l’apparition de symptômes et le premier
contact médical ;
– si les personnes qui reçoivent un appel dans un centre d’appel d’urgence sont
formées à la reconnaissance de l’AVC ;

URGENCES
2011
co-fondateurs
PRISE EN CHARGE DE L’AVC EN EUROPE
TR - 3
– si les médecins urgentistes locaux sont formés à la réalisation du score NIHSS ;
– si des procédures de régulation lors d’un appel pour suspicion d’AVC sont en
place ;
– si le spécialiste (neuro)vasculaire est systématiquent consulté dés la rentrée du
patient dans la filière neurovasculaire ;
– si les patients sont systématiquement médicalisés en préhospitalier ;
– si en préhospitalier ou à l’accueil dans une structure d’urgence des scores sont
réalisés et si oui lesquels ;
– où étaient dirigés les patients suspects de présenter un AVC ;
– s’ ils avaient un retour d’information lorsque les patients étaient régulés par un
centre d’appel d’urgence.
Nous n’en avons fait qu’une analyse descriptive sans citer les pays puisqu’il s’agit
de centres (souvent d’excellence) qui ne parlaient que de leur expérience locale sur
le terrain et avons intégré la réflexion de nos interlocuteurs à l’intérieur d’une
analyse plus poussée se basant sur la littérature nationale et internationale.
Donc, pour résumer, la prise en charge dans la phase initiale d’un patient suspect
d’AVC peut se résumer en trois mots :
– reconnaître (un patient suspect de présenter un AVC) ;
– l’orienter ;
– le traiter.
2. Reconnaître
2.1. Par le patient et surtout par son entourage
La méconnaissance des signes d’alerte est responsable de la majorité des retards
d’admission. Cinquante pour cent des personnes sondées ne savent pas citer au
moins un signe évocateur d’AVC (5).
Une étude canadienne montre qu’il existe un lien entre campagne d’information
et admission pour AVC (6).
Le recours à l’aide médicale est rarement entrepris par le patient lui-même : dans
la plupart des cas, le contact médical est pris par un membre de la famille (7-9).
Dés lors les initiatives d’information et d’éducation doivent être à la fois dirigées
vers les personnes présentant un risque important d’AVC, mais également vers
leurs proches.
L’identification d’un AVC dépend de facteur démographiques et socioculturels,
mais aussi des connaissances médicales personnelles. La connaissance des signes
d’alerte d’un AVC varie considérablement. Elle dépend du type de symptôme en
tant que tel, mais aussi de la manière dont les questions sur ces symptômes sont
posées (10-11).

URGENCES
2011
co-fondateurs
TR - 4
■ TABLE RONDE : COMMISSION INTERNATIONALE
Même si les recommandations nationales et internationales recommandent
l’appel d’un centre d’appel d’urgence, seulement 50 % des personnes concernées
le font. Une proportion de 45 à 48 % se réfère au médecin traitant (12-15). Ce
dernier joue un rôle fondamental et son attitude a une importance dans le délai
de prise en charge (16). En France les recommandations de la HAS demandent au
médecin appelé d’organiser une conférence avec le Centre 15.
Si l’entourage sait reconnaître les symptômes le transport est deux fois plus rapide
(17).
Les sources d’information sur l’AVC les plus couramment utilisées sont les médias
(18-20).
Dans notre enquête tous les pays interrogés déclarent réaliser des campagnes
d’information sur l’AVC à destination du grand public. La plupart des campagnes
se font par les médias de masse mais il semble que les résultats en terme de
proportion d’appels au centre d’appel d’urgence sont limités dans le temps.
Les personnes interrogées par la CI sont en phase avec ce qui est décrit dans la
littérature (21-22). Ce qui est plus surprenant est le fait que selon les personnes
interrogées ce sont les initiatives locales qui semblent avoir le plus d’effet. Le
registre interne de l’UNV de Lille aurait montré une augmentation de l’admission
des AVC au décours d’une campagne d’affichage au niveau des abris de bus.
L’information de la population en France prévoit des campagnes d’affichage et
radiodiffusées
(23)
sur la reconnaissance de l’AVC et la conduite à tenir. Cette
campagne avertira le public pour qu’il puisse reconnaître au moins deux signes
d’AVC et sache appeler en urgence les secours adaptés en appelant le Centre 15.
Cette campagne sera régulièrement rééditée et diffusée auprès des médecins
(en particulier généralistes, pharmaciens, paramédicaux). L’association des collec-
tivités territoriales à cette campagne sera recherchée.
À partir de 2011, entre autres le SAMU URGENCES de France et la SFMU en seront
les partenaires tout comme la croix rouge française et les associations de patients.
2.2. Par la personne qui reçoit l’appel au Centre d’appel d’Urgence
Dans notre enquête tous les pays interrogés affirment que des formations desti-
nées aux permanenciers ou équivalents sont mis en place ou sont en projet. La
nécessité d’une telle formation a été démontrée (24-25). Il apparaît que parmi les
patients qui ont un AVC confirmé aux urgences ou au sein d’une UNV seule la
moitié avait été correctement identifiée par téléphone. Ce qui démontre la néces-
sité de formation des personnes en charge de réguler un appel pour « malaise »,
« une personne qui ne parle plus », « maux de tête », « confusion »…
Tous les interlocuteurs que nous avons interrogés déclarent utiliser non seulement
des aides à la reconnaissance de l’AVC mais également des procédures
d’orientation des patients.
Il s’agit en fait toujours d’initiatives locales (26) avec des variations dans une
même région.

URGENCES
2011
co-fondateurs
PRISE EN CHARGE DE L’AVC EN EUROPE
TR - 5
Le score ASA a une indication dans cette modalité et est celui qui est le plus cité
comme servant à l’identification d’un AVC à la réception d’un appel pour une
suspicion d’AVC.
Dans l’interrogatoire la personne qui reçoit l’appel s’attache à identifier, à travers
une multitude de motifs d’appels la survenue brutale de :
– faiblesse ou engourdissement d’un membre ;
– diminution ou une perte de vision uni- ou bilatérale ;
– difficulté de langage ou compréhension ;
– mal de tête sévère, soudain et inhabituel, sans cause apparente ;
– perte de l’équilibre, instabilité de la marche ou de chutes inexpliquées, en
particulier en association avec l’un des symptômes précédents.
2.3. Par le médecin régulateur
En cas de régulation médicale, il se doit d’avoir un questionnaire avec une check-
list lui permettant de poser le diagnostic positif d’AVC, en étant le plus large pos-
sible dans l’orientation sur un « stroke center » ou une unité de soins intensifs
capables de procéder à un traitement curatif. Il doit apprécier l’absence de contre
indications à la thrombolyse (27, 28). La difficulté étant de savoir apprécier la
valeur relative de ces contre-indications.
L’exemple le plus parlant est l’âge. L’âge en soit ne doit plus être considéré comme
élément déterminant pour orienter le patient. Il en est de même pour la convulsion.
Il en est de même pour la présence d’anticoagulants oraux. En cas d’ischémie
cérébrale la preuve est faite que l’anticoagulant n’est pas efficace. Et la preuve du
caractère hémorragique ou ischémique ne pourra se faire que par une imagerie.
Ce qu’il faut retenir est que ce sera l’INR > 1.6 qui posera la contre-indication à la
thrombolyse. Malheureusement l’expérience sur le terrain montre que ces contre-
indications amènent les centres de régulation à tempérer et de diriger ces patients
sur des Structures de proximité.
2.4. Par les équipes de secours
Ce sont elles qui prennent en charge initialement la personne suspecte de
présenter un AVC.
Les recommandations préconisent l’utilisation du score FAST par les équipes de
secours prenant en charge des patients présentant une suspicion d’AVC.
2.5. Par le personnel paramédical qui le prend en charge au niveau
hospitalier, au niveau de la structure d’urgence
Le score le plus cité dans la littérature pour servir à la reconnaissance d’un AVC par
le paramédicaux qui reçoivent le patient est le score ROSIER.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%