Télécharger le document

dans l’Accident Vasculaire Cérébral
Détection et conduite à tenir
TROUBLES DE LA DEGLUTITION
Travail validé par le CLAN - Juin 2012
Destiné aux soignants
GED_GENE-DS-470 - PAO 02-09

Les signes cliniques qui doivent alerter le soignant ou l’aidant naturel sont :
la toux, l’étouffement, la suffocation immédiats post déglutition
la toux retardée ( apparaît dans la minute qui suit la déglutition)
la voix « gargouillante »
les raclements récurrents
la déglutition « forcée »
la gêne respiratoire: respiration bruyante, encombrement bronchique
l’accumulation de salive dans la bouche en dehors des repas
le reflux nasal (le reflux buccal ne peut pas induire de fausse route)
l’angoisse vis-à-vis de la prise alimentaire
l’allongement du temps de repas
la diminution de la quantité d’aliments consommés
plusieurs déglutitions pour une seule bouchée
la déshydratation
l’amaigrissement
la dénutrition
Détection des troubles de la déglutition
1
F
i
c
h
e
Les fausses routes peuvent être silencieuses. Seule l’observation vigilante des autres signes
que la toux permet de prendre en charge précocement les troubles de la déglutition.

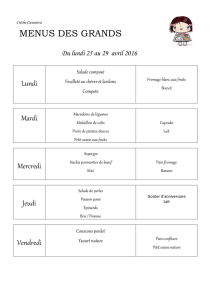
Adaptation de l’environnement du patient :
matériel à aspiration prêt à fonctionner
si le patient n’est pas en capacité de gérer l’épaississement des boissons, ne pas
laisser de liquide non épaissi à proximité
ambiance calme (ne pas faire fonctionner la télévision, la radio)
aides techniques : couverts adaptés, tapis antidérapant, verre à encoche nasale ou
coupe à large bord. Proscrire le verre à bec dit “ canard ”
pour faciliter la prise alimentaire disposer les plats sur le plateau selon les goûts et
les possibilités du patient
dans la salle à manger de l’unité de soin, installer le patient à table le plus près de la porte
Conduite à tenir
2a
F
i
c
h
e

Conduite à tenir
2b
F
i
c
h
e
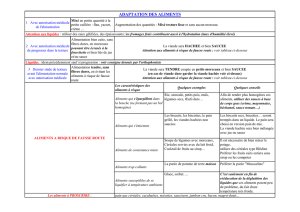
Installation du patient :
temps de repos préalable au repas
voies aériennes dégagées
appareils dentaires adaptés et en place
en position assise au fauteuil : l’adaptable est réglé à hauteur d’estomac du patient
en position assise au lit : Les jambes sont légèrement fléchies pour maintenir
la position confortable
posture : alignement tête-tronc, menton sur la poitrine
Le patient ne doit jamais rester seul pendant le repas

Conduite à tenir
2c
F
i
c
h
e
Attitude de l’aidant pendant le repas :
expliquer au patient les précautions mises en place; s’assurer de sa
compréhension et de son adhésion à ces consignes
s’asseoir en face de lui afin d’éviter la rotation de sa tête, légèrement plus bas
afin d’éviter l’hyper extension cervicale
ne pas engager de discussion qui peut déconcentrer le patient
s’assurer de la bonne texture des plats (cf. prescription médicale)
attention : le pain, pain de mie, biscotte, madeleine... trempés dans un liquide
(café, chocolat...) ne l'épaississent pas et peuvent provoquer une fausse route
respecter le rythme de la prise alimentaire de la personne
proposer des quantités adaptées (environ 1/2 cuillère à soupe pour chaque
bouchée)
Favoriser l’auto alimentation autant que possible
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
1
/
18
100%