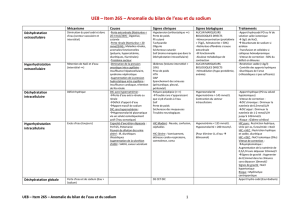
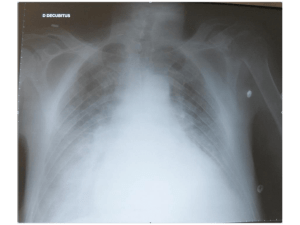
Signes cliniques

Principaux désordres hydroéléctrolytiques:
Troubles de la natrémie
Trouble de la kaliémie
Trouble de la calcémie
Dr Inès Ferrandiz

Répartition de l’eau dans l’organisme
Répartition de l’eau dans l’organismeRépartition de l’eau dans l’organisme
Répartition de l’eau dans l’organisme
L’eau représente 60 % du poids du corps
40 % dans le secteur intracellulaire et 20 % dans le secteur extracellulaire
Le secteur extracellulaire est lui-même composé du secteur interstitiel (15%) et du
secteur plasmatique (5%)

Notion d’osmolarité et trouble de l’hydratation
Notion d’osmolarité et trouble de l’hydratationNotion d’osmolarité et trouble de l’hydratation
Notion d’osmolarité et trouble de l’hydratation
La concentration des substances composant un secteur est appelée osmolarité
L’osmolalité de ces compartiment est équivalente (environ 285 mosmol/kg d’eau) à
l’état d’équilibre
Les substances composant un secteur (osmoles) ne diffusent pas librement entre les
secteurs, elle constituent donc la force motrice régissant les mouvements de l’eau
Un trouble de l’hydratation intracellulaire est la conséquence d’un bilan hydrique non
nul et s’accompagne obligatoirement d’un trouble de l’osmolarité (hyposomolarité si
HIC et hyperosmolarité si DIC). Ce trouble peut être isolé ou s’associer à un trouble du
secteur extracellulaire

Notion d’osmolarité et trouble de l’hydratation
Notion d’osmolarité et trouble de l’hydratationNotion d’osmolarité et trouble de l’hydratation
Notion d’osmolarité et trouble de l’hydratation
Un trouble de l’hydratation extracellulaire est la conséquence d’un bilan sodé non nul
Au sein du secteur extracellulaire les mouvements d’eau sont régis par des différences
de pression hydrostatique et oncotique
La pression oncotique correspond au pouvoir osmotique des protéines qui ne passent
pas la barrière vasculaire

Cas clinique
Cas cliniqueCas clinique
Cas clinique
Mme D 85 ans se présente dans votre centre pour altération de l’état général.
A l’examen vous remarquez qu’elle est confuse.
La pression artérielle est à 85/40 mmHg, la fréquence cardiaque est à 100 bpm,
elle est apyrétique.
A l’examen vous remarquez qu’elle a du mal à parler car elle a les muqueuses
sèches, vous remarquez également un pli cutané.
Une biologie est prescrite et retrouve:
Na+ 140 mmol/L, k+3,5 mmol/L, cl- 110 mmol/l, glycémie 5.5 mmol/L, Ca+: 2,3
mmol/L, protides 90 g/l
Hb 16 g/dl, Ht 50%
1, Quelle(s) anomalie(s) clinico-biologiques remarquez-vous
2, Que pensez-vous de l’état d’hydratation?
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
1
/
33
100%