08/11/13 LAVILLE Manon L3 SNP Pr. Eusebio 8 pages

SYSTEME NEUROSENSORIEL ET PSYCHIATRIE
Physiopathologie de la motricité
08/11/13
LAVILLE Manon L3
SNP
Pr. Eusebio
8 pages
Physiopathologie de la motricité
Introduction
La motricité ou « capacité de mouvement » est un phénomène qui intègre la notion de contraction
musculaire, et ne se limite pas à la locomotion (à savoir comment manger, respirer, parler, écrire, orienter le
regard …).
Elle impose en ce qui concerne le déplacement du corps de lutter contre la pesanteur, en même temps d'assurer
la posture, et de dérouler correctement le mouvement (marcher, courir, sauter).
Elle est modulée par la vigilance, le sommeil, l'entraînement, la fatigue, les émotions, les médicaments, les
boissons, ...
Pour se déplacer il faut donc :
- un tonus musculaire (l'effecteur)
- un ensemble de processus nerveux qui assurent l'équilibre, une succession de postures
- un ensemble de centres nerveux dont l'action coordonnée organise le mouvement depuis le signal
initiateur jusqu'au moment où le but est atteint.
Elle implique des mécanismes :
–réflexes (ex : mouvement alternatifs des membres),
–automatiques ( ex : marche, vélo) qui déclenchent, règlent les séquences,
–intentionnels (ex changement de direction, d'allure modification d'inclinaison du corps donc
d'équilibre)
Elle est conditionnée par la notion d'apprentissage : enfant/adulte.
1/8
Plan :
A. Etapes dans l'élaboration d'un mouvement
I. Le déclenchement du mouvement
II. Le contrôle permanent
III. La coordination des actions musculaires
B. Le rôle des principales structures
C. Rappels anatomiques
D. Les ganglions de la base
E. Les cellules médullaires impliquées
I. Les motoneurones
II. Les inter-neurones
F. Fuseau neuromusculaire et retour d'information
G. Corrélation anatomo-clinique
I. Syndrome pyramidal
II. Syndrome médullaire
III. Syndrome neurogène périphérique
IV. Autres syndromes périphériques

SYSTEME NEUROSENSORIEL ET PSYCHIATRIE
Physiopathologie de la motricité
A. Etapes dans l'élaboration d'un mouvement
I Le déclenchement du mouvement
–provient de stimuli sensoriels (locaux, visuels, olfactifs, auditifs, vestibulaires…)
–peut être initié par une démarche intellectuelle, un besoin, une sensation de faim ou de soif, …
II Le contrôle permanent
–il est nécessaire à l’exécution correcte du mouvement
–il est assuré d'une part par un retour d'informations sensitives proprioceptives
–informent le SNC de l'état de la musculature
–informent de la position des segments des membres (important pour un déplacement les yeux fermés ou
dans le noir, encore plus en apesanteur)
–il est assuré par le cervelet qui analyse et compare les données
–le cervelet est capable de détecter et de corriger les erreurs entre programmation du mouvement et
déroulement réel de celui-ci.
III la coordination des actions musculaires
–segmentaire et inter-segmentaire (moelle) : mise en place de schémas d'actions relativement rigides
(exemple de la flexion/extension croisée nécessaire au pas)
–supra-segmentaire (encéphale) : conception, ordre du mouvement
–Exemple de la fermeture du poing qui nécessite : la contraction des fléchisseurs des doigts (muscles
agonistes), dans le même temps le relâchement des extenseurs des doigts (m.antagonistes), une
contraction des extenseurs du poignet pour éviter sa flexion (m.synergiques), et la fixation-maintien du
poignet/coude/épaule (m.fixateurs).
Seule la contraction des agonistes est volontaire
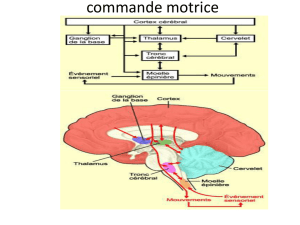
B. Le rôle des principales structures
Cortex
Il est impliqué dans les mouvements volontaires (intentionnels) qui se réalisent :
- majoritairement par activation de programmes moteurs inscrits au niveau des ganglions de la base, du tronc
cérébral, du cervelet et/ou de la moelle.
-partiellement par commande directe en court-circuitant les autres centres et mise en jeu des voies cortico-
spinales.
Ganglions de la base
Ils n'activent pas le mouvement mais ils :
- le planifient
- règlent sa puissance et sa direction
- ont un rôle dans le timing et la coordination dans le temps pour les différents programmes moteurs
Tronc cérébral :
- lutte contre la pesanteur
- ajuste l'équilibre (noyaux vestibulaires)
- coordonne les mouvements des yeux
- commande quelques mouvements stéréotypés
Cervelet
Il est monté en dérivation du tronc cérébral il ne produit pas de mouvement mais il :
- régule de manière fine et rapide
- assure le démarrage et l’arrêt en coordination avec les informations du cortex et des ganglions de la base.
2/8

SYSTEME NEUROSENSORIEL ET PSYCHIATRIE
Physiopathologie de la motricité
Moelle
Il s'agit de réseaux de neurones et de relais :
- responsable des réflexes
- où s'inscrivent des programmes élémentaires (marche)
Muscles
Ce sont les effecteurs de l'action motrice (contraction) en vue d'un mouvement ou d'une posture.
Une seule voie finale commune : le motoneurone α qui part vers le muscle
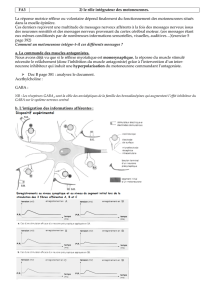
MOTIVATION :
Je veux planter un clou
Centre associatif d'ordre supérieur
Ganglions de
la base
(noyaux gris)
Cortex moteur
Exécution du
mouvement
CONTEXTE :
Où ? Taille ? Rapidité ?
Centre associatif sensoriel et
moteur
Cervelet
ETAT :
Résistance du bois, position du
corps, ...
Système visuel et somesthésique,
Moelle,
Cortex associatif sensoriel et
moteur,
Système vestibulaire
3/8

SYSTEME NEUROSENSORIEL ET PSYCHIATRIE
Physiopathologie de la motricité
C. Rappels anatomiques
Deux neurones sont impliqués dans la voie motrice : le premier neurone moteur ou central qui part du cortex
moteur, descend dans le bulbe où il va décusser puis fait synapse dans la moelle avec le deuxième neurone
moteur.
Il existe une notion de somatotopie pour les voies sensitives et motrices dans le cortex. Un grand nombre de
neurones vont activer la face et la main.
Premier neurone moteur
On le trouve dans les aires 4 et 6 de Broadmann, dans le centre ovale, dans la capsule interne. Il passe dans les
pédoncules cérébrales au niveau des fibres géniculés inter pyramidales externes.
Les fibres du faisceau géniculé innervent les per-craniennes.
90% des fibres pyramidales décussent au niveau du bulbe, 10% gardent le même axe.
Deuxième neurone moteur
Il prend son origine dans la corne antérieure de la moelle, chemine dans la racine antérieure, puis passe par les
différents constituants du SNP.
C'est une cellule multipolaire qui reçoit des afférences pyr-corticales le plus souvent via des inter-neurones mais
également des afférences sous corticales et médullaires.
Il s'agit du dernier lieu de modification du signal envoyé au muscle également appelé la « Voie finale de
Sherrington ».
4/8

SYSTEME NEUROSENSORIEL ET PSYCHIATRIE
Physiopathologie de la motricité
D. Les ganglions de la base
Il s'agit des noyaux gris centraux :
- Le striatum qui est le site d'intégration d'afférences
de toutes les structures corticales composé d'une partie
haute, le noyau caudé, d'une partie basse, le palidum et
le putamen.
- Le noyau subthalamique et la substance noire sont
les sites de sortie.
Ces ganglions sont une structure de concentration des
informations où celles-ci sont filtrées pour qu'il ne
reste que l'information nécessaire à envoyer le
mouvement.
Ils sont égalements associés aux mécanismes
d'apprentissage (récompense, …).
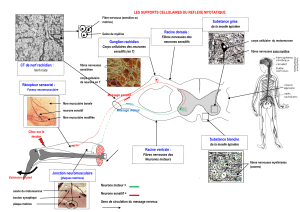
E. Les cellules médullaires impliquées
I. Les motoneurones
Ils sont situés dans la corne antérieure de la moelle et occupent une grande surface.
Ils ont de très nombreux dendrites (milliers de contacts possibles), de gros axones myélinisés à destination des
muscles fléchisseurs ou extenseurs.
Il existe une somatotopie des motoneurones dans la corne ventrale elle-même (muscles axiaux dans la région
médiale ; muscles proximaux dans la région intermédiaire ; muscles les plus fins dans la région latérale).
–motoneurones α (les plux nombreux)
Leurs axones sont myélinisés Aα (14μm), et ils ne présentent pas de synapse avant la cellule musculaire.
Ils contactent plusieurs fibres musculaires striées : de 2 à 3 jusqu'à plus de 100 selon la taille du muscle ce qui
définit l'unité motrice selon la finesse et la précision du mouvement.
Ils sont stimulés en permanence (2000st/s) par les fibres pyramidales, extra pyramidales, les inter-neurones,
d'autres motoneurones, les fibres sensitives afférentes pour les réflexes activateurs/inhibiteurs...
Ils pulsent même au repos et stimulent en permanence le muscle (notion de tonus musculaire).
5/8
 6
6
 7
7
 8
8
1
/
8
100%