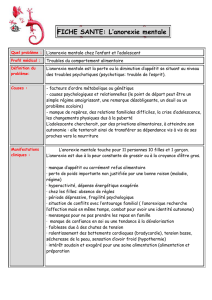
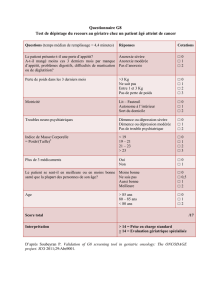
UNIVERSITE DE NANTES LES TROUBLES DU COMPORTEMENT

1
UNIVERSITE DE NANTES
FACULTE DE MEDECINE
Année 2012 N°148
THESE
pour le
DIPLOME D’ETAT DE DOCTEUR EN MEDECINE
DES DE PSYCHIATRIE
par
Véronique Ferri,
née le 17 mai 1984 à Bourg Saint Maurice
Présentée et soutenue publiquement le 4 octobre 2012
LES TROUBLES DU COMPORTEMENT ALIMENTAIRE RESTRICTIFS
DE L’ENFANT PREPUBERE :
Particularités cliniques, thérapeutiques et comorbidités.
Président : Monsieur le Professeur Jean-Luc VENISSE
Directeur de thèse : Monsieur le Docteur Christian HAULLE.

2
TABLE DES MATIERES
INTRODUCTION ................................................................................................................... 5
CHAPITRE I : GENERALITES AUTOUR DES TROUBLES DU COMPORTEMENT
ALIMENTAIRE (TCA) ........................................................................................................... 7
I.1
H
ISTORIQUE DES
TCA
ET DE L
’
ANOREXIE MENTALE INFANTILE
............................................ 7
I.1.1 Anorexie mentale, les premières descriptions ......................................................... 7
I.1.2 Evolution des hypothèses étiopathogéniques ......................................................... 8
I.1.3 Historique des TCA prépubères .............................................................................10
I.2
E
PIDEMIOLOGIE
............................................................................................................12
I.2.1 Nosographie ..........................................................................................................12
I.2.2 Prévalence, sex-ratio et âge de début ...................................................................13
I.2.3 Mortalité ................................................................................................................13
I.2.4 Préoccupations pondérales et corporelles et évolutions sociétales ........................14
I.2.5 Extension géographique ........................................................................................14
I.2.5 Concernant les TCA à début précoce… .................................................................15
I.3
F
ACTEURS SOCIO
-
CULTURELS
.........................................................................................17
I.3.1 Evolutions sociologiques et nouvelles personnalités ..............................................17
I.3.2 Les déterminants socio-culturels de la maladie .....................................................19
I.4
E
TIOPATHOGENIE
...........................................................................................................24
I.4.1 L’acte de manger ...................................................................................................24
I.4.2 Approches psychopathologiques ...........................................................................25
I.4.3 Modèle attachementiste.........................................................................................38
I.4.5 Modèles familiaux ..................................................................................................40
I.4.6 Modèle cognitivo-comportemental .........................................................................44
I.4.7 La perspective féministe ........................................................................................45
I.4.8 Tempérament et personnalité dans les TCA ..........................................................46
I.4.9 Facteurs de vulnérabilité génétique et environnementaux dans les TCA ...............47
I.4.10 Facteurs de vulnérabilité neurologique centrale ...................................................48
CHAPITRE II : LES TROUBLES DU COMPORTEMENT ALIMENTAIRES SELON LA
PERIODE DE DEVELOPPEMENT DE L’ENFANT ...............................................................50
II.1
TCA
DE LA PREMIERE ET DE LA DEUXIEME ENFANCE
(0-6
ANS
) .........................................50
II.1.1 Généralités ...........................................................................................................50
II.1.2 Les différents troubles alimentaires selon la classification de Chatoor ..................54
II.1.3 Etiopathogénie .....................................................................................................66
II.1.4 Prévention des troubles ........................................................................................71
II.1.5 Evolution, pronostic ..............................................................................................72
II.2
A
NOREXIE MENTALE A L
’
ADOLESCENCE
...........................................................................74
II.2.1 Sémiologie............................................................................................................74
II.2.2 Sur le plan psychologique… .................................................................................77
II.2.3 Concernant les relations intrafamiliales… .............................................................79
II.2.4 Diagnostic différentiel ...........................................................................................80
II.2.5 Formes cliniques ..................................................................................................80
II.2.6 Evolution et pronostic ...........................................................................................81
CHAPITRE III : TCA A L’AGE DE LATENCE (6-12 ANS) ................................................82
III.1
R
EMARQUES PRELIMINAIRES
........................................................................................82
III.2
C
AS CLINIQUES
............................................................................................................83
III.2.1 Marjorie, 12 ans ...................................................................................................83
Anamnèse, histoire de la maladie ..................................................................................84
Eléments sémiologiques ................................................................................................85
Evolution au cours de l’hospitalisation ...........................................................................86

3
Quelques remarques au sujet de ce cas .......................................................................89
III.2.2 Johanna, 10 ans ..................................................................................................91
III.2.3 Ambre, 12 ans .....................................................................................................95
III.2.4 Livia, 21 ans ...................................................................................................... 102
III.3
E
PIDEMIOLOGIE ET PRINCIPALES ETUDES DANS LA LITTERATURE
: ................................. 107
III.3.1 Les études ......................................................................................................... 107
III.3.2 Facteurs de risque et facteurs de protection ...................................................... 112
III.4
S
EMIOLOGIE DES TROUBLES
: ..................................................................................... 113
III.5
C
LASSIFICATIONS
/
NOSOGRAPHIE
: .............................................................................. 117
III.5.1 CIM-10 et DSM-IV ............................................................................................. 118
III.5.2 Classification française, CFTMEA (51) .............................................................. 120
III.5.3 Classification de Lask et Bryant-Waugh............................................................ 120
III.5.4 Les perspectives d’avenir .................................................................................. 124
III.6
D
IAGNOSTIC POSITIF
.................................................................................................. 124
III.6.1 Particularités des formes prépubères ................................................................ 124
III.6.2 Les instruments de dépistage et de diagnostic .................................................. 126
III.6.3 Examens cliniques et paracliniques ................................................................... 126
III.7
F
ACTEURS ETIOPATHOGENIQUES
: ............................................................................... 127
III.7.1 Profil de personnalité et caractéristiques des patients prépubères .................... 128
III.7.2 Approche psychopathologique ........................................................................... 130
III.7.3 Fonctionnement familial ..................................................................................... 143
III.7.4 Facteurs neurocognitifs, biologiques et génétiques ........................................... 145
III.8
D
IAGNOSTIC DIFFERENTIEL
......................................................................................... 146
III.8.1 Evitement alimentaire émotionnel ...................................................................... 147
III.8.2 Phobie de déglutition et phobies alimentaires .................................................... 151
III.8.3 Syndrome de refus global .................................................................................. 151
III.8.4 Boulimie et compulsions alimentaires ................................................................ 152
III.9
C
OMORBIDITES
.......................................................................................................... 153
III.9.1 TCA et troubles anxieux .................................................................................... 154
III.9.2 TCA et dépression ............................................................................................. 157
III.9.3 TCA et « trouble de la personnalité » ................................................................. 162
III.9.4 TCA associés aux troubles de développement .................................................. 163
III.9.5 TCA et syndrome de stress post-traumatique (PTSD) ....................................... 164
III.9.6 Troubles du comportement alimentaire et affections somatiques ....................... 164
III.9.7 Comorbidités des troubles alimentaires dans la petite enfance .......................... 165
III.10
E
VOLUTION DES TROUBLES
....................................................................................... 167
III.10.1 Critères de guérison ........................................................................................ 168
III.10.2 Les formes mineures ....................................................................................... 169
III.10.3 Pronostic ......................................................................................................... 169
III.10.4 Les complications ............................................................................................ 172
III.10.5 Facteurs prédictifs de réhospitalisation ............................................................ 173
III.10.6 Au total… ......................................................................................................... 173
III.11
I
MPACT SUR LA CROISSANCE ET SUR LE DEROULEMENT DE LA PUBERTE
....................... 174
CHAPITRE IV : PRISE EN CHARGE THERAPEUTIQUE ................................................. 176
IV.1
G
ENERALITES
............................................................................................................ 176
IV.2
H
OSPITALISATION
:
I
NDICATIONS ET MODALITES
........................................................... 177
IV.2.1 Critères d’hospitalisation selon l’HAS ................................................................ 178
IV.2.2 La nutrition entérale ........................................................................................... 178
IV.2.3 Déroulement de l’hospitalisation ........................................................................ 179
IV.2.4 La prise en charge psychologique ..................................................................... 180
IV.2.5 Autres aspects de la prise en charge ................................................................. 181
IV.2.6 Le cadre thérapeutique ...................................................................................... 181
IV.3
A
PPROCHES FAMILIALES
............................................................................................. 182
IV.3.1 Intérêts et efficacité du travail familial ................................................................ 182

4
IV.3.2 Un exemple de travail familial, les thérapies multifamiliales ............................... 185
IV.4
L
A PRISE EN CHARGE PSYCHIATRIQUE INDIVIDUELLE
..................................................... 189
IV.4.1 Thérapies d’orientation psychodynamiques ....................................................... 190
IV.4.2 Approche cognitive et comportementale ............................................................ 191
IV.5
A
UTRES APPROCHES THERAPEUTIQUES
....................................................................... 197
IV.5.1 Un exemple de médiation : la musicothérapie ................................................... 197
IV.5.2 Psychodrame .................................................................................................... 198
IV.6
P
LACE DES TRAITEMENTS MEDICAMENTEUX
................................................................. 199
CONCLUSION ................................................................................................................... 202
BIBLIOGRAPHIE ............................................................................................................... 205
ANNEXES .......................................................................................................................... 210

5
Introduction
L'anorexie mentale connait actuellement une extension épidémiologique et sociale
considérable. En effet, cette pathologie se retrouve dans tous les milieux socio-économiques
et non pas uniquement dans les catégories favorisées comme cela est souvent décrit. Elle a
tendance à s'étendre au sexe masculin et même à concerner des enfants plus jeunes,
notamment en période prépubertaire.
L’existence de formes d’anorexie mentale à début précoce, même si elles sont rares, remet
en question le rôle généralement attribué à l’adolescence et à la puberté dans cette
pathologie et soulève l’hypothèse d’une variante développementale particulière de la
maladie.
Un intérêt accru pour les troubles du comportement alimentaire (TCA) se développe, d’une
part du fait d’une augmentation de fréquence de la maladie, mais aussi du fait du caractère
provocant et paradoxal de ces conduites situées au carrefour de la psychopathologie
individuelle, des interactions familiales et du corps au sens large (1).
Dans nos sociétés, l’obésité, les préoccupations autour du poids et les tentatives pour en
perdre, ainsi que les insatisfactions corporelles deviennent communes même chez les plus
jeunes filles.
Des études américaines rapportent ainsi qu’environ 21% des petites filles de 5 ans, 37% des
fillettes de 9 ans et 50 % de celles âgées de 9 à 13 ans présentent des préoccupations
pondérales. Des modifications comportementalesliées à ces préoccupations sont
remarquées dès le plus jeune âge. Quarante pour cent environ des enfants âgés de 8 à 13
ans tenteraient activement de perdre du poids(2).
Diverses études s'intéressent au sujet, mais beaucoup restent très floues quant à la
définition du terme prépubère.Les critères retenus sont variables, tantôt chronologiques (âge
des sujets), tantôt physiologiques (stade pubertaire).Ceci rend difficile les comparaisons
entre les études et explique, en partie, les lectures contradictoires des problématiques de
troubles du comportement alimentaire chez l’enfant.
Au cours de mon stage en pédopsychiatrie de liaison, j’ai eu l’occasion de rencontrer de
jeunes patientes, âgées souvent de moins de 12 ans, souffrant d’anorexie mentale. Ces
patientes, hospitalisées en pédiatrie, tenaient une place toute particulière dans le service et
m’ont très vite intriguée. Mes représentations de cette pathologie étaient surtout en rapport
avec l’adolescence, l’émergence de la sexualité et le recul des adolescentes devant ces
bouleversements corporels et psychiques.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
 106
106
 107
107
 108
108
 109
109
 110
110
 111
111
 112
112
 113
113
 114
114
 115
115
 116
116
 117
117
 118
118
 119
119
 120
120
 121
121
 122
122
 123
123
 124
124
 125
125
 126
126
 127
127
 128
128
 129
129
 130
130
 131
131
 132
132
 133
133
 134
134
 135
135
 136
136
 137
137
 138
138
 139
139
 140
140
 141
141
 142
142
 143
143
 144
144
 145
145
 146
146
 147
147
 148
148
 149
149
 150
150
 151
151
 152
152
 153
153
 154
154
 155
155
 156
156
 157
157
 158
158
 159
159
 160
160
 161
161
 162
162
 163
163
 164
164
 165
165
 166
166
 167
167
 168
168
 169
169
 170
170
 171
171
 172
172
 173
173
 174
174
 175
175
 176
176
 177
177
 178
178
 179
179
 180
180
 181
181
 182
182
 183
183
 184
184
 185
185
 186
186
 187
187
 188
188
 189
189
 190
190
 191
191
 192
192
 193
193
 194
194
 195
195
 196
196
 197
197
 198
198
 199
199
 200
200
 201
201
 202
202
 203
203
 204
204
 205
205
 206
206
 207
207
 208
208
 209
209
 210
210
 211
211
 212
212
1
/
212
100%