Analyse coût-efficacité et analyse d`impact budgétaire

MDnews SEPTEMBRE - OCTOBRE 2012
16
Analyse coût-efficacité et
analyse d’impact budgétaire
d’un diagnostic moléculaire
du cancer du sein
Détection per-opératoire des métastases du ganglion
sentinelle 1,2,3,4,5
H. HELLINCKX
est conseiller en Économie de la Santé et Remboursement chez UNAMEC et a été sollicité
comme expert externe pour le rapport KCE 183B «Recommandations belges pour les
évaluations économiques et les analyses d’impact budgétaire: deuxième édition»
La survenue d’un lymphoedème du membre supérieur est d’autant plus fréquente que le curage
ganglionnaire est étendu et éventuellement associé à une radiothérapie. Ces taux varient de
12% à 60%, avec une valeur médiane de l’ordre de 25%. Chez les patientes bénéficiant d’une
radiothérapie axillaire exclusive, l’incidence de lymphoedème est de 8%.
Chaque année, environs 9.700 femmes en Belgique doivent faire face au cancer
du sein. Grâce à l’amélioration des techniques d’imagerie -il s'agit surtout
de mammographies, échographies ou scintigraphies- et au programme de
dépistage par mammographie, les cancers du sein sont aujourd’hui découverts à
des stades moins avancés, et les patientes sont ainsi plus souvent candidates à
des chirurgies moins mutilantes.
Parmi les techniques chirurgicales moins mutilantes figure la biopsie des
ganglions sentinelles (GS). Dans certains cas de cancer du sein, elle peut
remplacer le curage axillaire, technique traditionnellement utilisée pour établir le
niveau d’atteinte cancéreuse des ganglions lymphatiques axillaires mais qui
s’accompagne d’une morbidité non négligeable (lymphoedème chronique, trou-
bles de la sensibilité, douleurs, raideur, limitation de la mobilité de l’épaule, etc.).
La biopsie des GS est aujourd’hui préférée au curage axillaire pour la détermina-
tion du stade ganglionnaire dans les cas de cancer du sein de stade peu avancé
sans adénopathie détectée cliniquement.
Les nouvelles techniques moléculaires de diagnostic des métastases ganglion -
naires sont à notre disposition depuis quelques années pour le diagnostic des
métastases ganglionnaires en per-opératoire.
1622_MDNEWS_nr34_Actu_1622_MDNEWS_nr34_Actu 26/09/12 09:50 Pagina 1

MDnews
17
SEPTEMBER - OKTOBER 2012
qu’il exige la disponibilité d’un anatomopatholo-
giste et d’un allongement du temps d’intervention,
c’est-à-dire que le chirurgien doit attendre le résul-
tat de l’examen anatomopathologique alors que sa
patiente est toujours sous anesthésie.
Analyse per-opératoire conventionnelle
du ganglion lymphatique
L’immunohistochimie utilisée en complément de
l’analyse histologique standard (coloration à
l’hématoxyline-éosine (HES)) donne des résultats
très variables.
L’examen histologique extemporané est pratiqué
au moment même de l’intervention chirurgicale
afin d’orienter la suite de l’intervention quant au
curage axillaire. Deux techniques sont utilisées
pour l’examen extemporané: les coupes à congéla-
tion et la cytologie d’apposition.
La patiente n’a plus à attendre une quinzaine de
jours pour connaître les résultats de la première
intervention ni à subir une 2ième opération. Cela
signifie moins de stress et un acte chirurgical inva-
sif en moins!
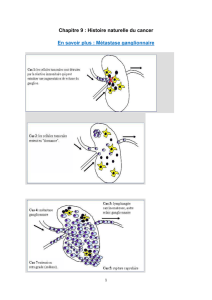
La biopsie des ganglions sentinelles
Cette technique consiste à repérer chirurgicale-
ment, après l’injection dans le sein d’un traceur
radioactif ou coloré, le ou les premiers ganglions
susceptibles d’être envahis par des métastases lors
de la progression du cancer. L’analyse anatomopa-
thologique de ces GS fournit un bon indice de l’état
des autres ganglions axillaires. En théorie, si les GS
ne sont pas envahis, les autres ganglions axillaires
ne le sont pas.
La biopsie des GS permet donc d’éviter un curage
axillaire aux patientes dont les GS sont exempts de
métastases. Toutefois, les principaux arguments à
l’encontre de l’examen extemporané sont le fait
Critères PICO (Centre Cochrane Français)
Patients Des patients atteintes de cancer du sein à un stade peu avancé sans adénopathie
détectée cliniquement (stade précoce).
Intervention L’utilisation d’une méthode en une étape (OSNA ou One Step Nucleic Acid Amplification)
pour la détection per-opératoire des métastases du ganglion sentinelle.
Comparateur Technique de référence est l’analyse histopathologique per-opératoire basée sur la
coloration rapide à l’hématoxyline et éosine (HES) de coupes congelées ou d’empreintes
par apposition et éventuellement (en cas de doute) par un examen
immuno-histochimie (IHC).
Outcome Utilité clinique de la technique diagnostique du ganglion sentinelle, la précision
diagnostique et le rapport coût-efficacité comparé à la méthode de référence
per-opératoire.
Patient ou problème médical - Intervention évaluée - Comparateur: intervention servant de témoin, si
appropriée - "Outcome" en anglais (événement mesuré, résultat clinique, critère de jugement)
Suite en page 18
1622_MDNEWS_nr34_Actu_1622_MDNEWS_nr34_Actu 26/09/12 09:50 Pagina 2

MDnews SEPTEMBRE - OCTOBRE 2012
18
Analyse coût-efficacité et analyse d’impact
budgétaire d’un diagnostic moléculaire du cancer du sein
Suite de la page 17
Coupe paraffine conventionnelle d'un ganglion sentinelle normal Coupe paraffine conventionnelle d'une métastase ganglionnaire
Coupe paraffine d'un ganglion sentinelle avec macrophages PCoupe paraffine d'un ganglion lymphatique partiellement
visibles dans le sinus marginal (voir flèches). envahi par un carcinome canalaire (M).
Coloration HE, bar : 50 μm. Coloration HE, bar : 200 μm
Coupe congelée d'un ganglion lymphatique normal Coupe congelée d'une métastase ganglionnaire
Coupe congelée d'un ganglion sentinelle normal. Coupe congelée d'un ganglion sentinelle envahi par une métastase
Coloration hématoxyline azophloxine (HA), bar : 50 μm. d'un carcinome canalaire (M). Coloration HA, bar : 100 μm.
Empreinte cytologique d'un ganglion lymphatique normal Empreinte cytologique d'une métastase ganglionnaire
Cytologie par apposition d'un ganglion sentinelle normal Cytologie d'apposition d'un ganglion sentinelle envahi.
montrant des petits lymphocytes matures et quelques Les flèches indiquent des agrégats de larges cellules atypiques,
larges cellules d'aspect macrophagique. métastases d'un carcinome canalaire.
Coloration HA, bar : 25 μm. Coloration HA, bar : 50 μm.
1622_MDNEWS_nr34_Actu_1622_MDNEWS_nr34_Actu 26/09/12 09:50 Pagina 3

MDnews
19
SEPTEMBER - OKTOBER 2012
Ganglion lymphatique discrètement envahipar Coloration HE d'un ganglion lymphatique
un carcinome lobulaire discrètement envahi par un carcinome canalaire
Coupe paraffine d'un ganglion infiltré par des cellules Coupe paraffine d'un ganglion infiltré par des petits foyers
tumorales isolées provenant d'un carcinome lobulaire. métastatiques d'un carcinome canalaire visibles au niveau
Immunomarquage avec anticorps pan-cytokératine, bar : 50 μm de la capsule (voir flèches). Coloration HE, bar : 100 μm
Métastase détectée par IHC anti-cytokératine
Coupe paraffinée d'un ganglion lymphatique envahi par une métastase de carcinome canalaire.
Alors que (à gauche), par coloration standard HE, la métastase reste indétectable, les cellules tumorales deviennent apparentes
(à droite) sur la lame consécutive par immunomarquage avec anticorps pan-cytokératine, bar : 50 μm.
Classification des micrométastases dans le ganglion sentinelle
La pratique d’une biopsie du GS a conduit les pathologistes à examiner les GS de façon approfondie et à pratiquer des cou-
pes seriées et des réactions immunohistochimiques afin de mettre en évidence des métastases de très petite taille qui
pourraient avoir échappé à l’examen histopathologique classique. Cela a conduit la commission TNM° à définir une nouvel-
le classification du N tenant compte de ces micrométastases. Dans le nouveau TNM, une micrométastase ganglionnaire est
définie par la présence d’un foyer tumoral mesurant entre 0.2 et 2 mm dans sa plus grande dimension. Les foyers de plus
petite taille (<0.2mm) ou les cellules tumorales isolées sont classés en pN0 (i+) s’ils sont vus grâce à l’IHC.
Cependant, la valeur pronostique de microfoyers métastatiques détectés uniquement par IHC reste sujette à controverse.
Malgré une faible sensibilité pour la détection des
micrométastases, l’examen extemporané des GS
par cytologie d’apposition ou coupes à congélation
offre la possibilité d’effectuer un curage axillaire
immédiat en cas de résultat per-opératoire positif.
La sensibilité des coupes à congélation est meil-
leure que celle des appositions pour la détection
des métastases vues en HES (et non en IHC).
Suite en page 20
1622_MDNEWS_nr34_Actu_1622_MDNEWS_nr34_Actu 26/09/12 09:50 Pagina 4

MDnews SEPTEMBRE - OCTOBRE 2012
20
Une fois les ganglions reçus par le laboratoire de
pathologie et débarrassés du tissu adipeux confor-
mément aux pratiques standard, chaque ganglion
sera coupé en au moins deux tranches de tissu en
nombre pair, de 1.5 à 3 mm d’épaisseur, dépen-
dant de la taille du ganglion. Une tranche sur deux
est sousmise au test moléculaire en per-opératoi-
re, l’autre à un examen histopathologique dans un
second temps.
Analyse per-opératoire du ganglion
lymphatique par OSNA
Il s’agit d’un dispositif médical d’amplification
d’acides nucléiques en une étape (OSNA (One Step
Nucleic Acid Amplification).
La méthode OSNA permet l’analyse de la totalité
du ganglion sentinelle. Cette technique consiste à
amplifier directement l’ARNm à partir des lysats
tissulaires selon une méthode isothermique du
nom de « RT-Lamp » (Reverse Transcription Loop
Mediated Isothermal Amplification). Elle a été
mise au point pour automatiser le processus et
indiquer quantitativement l’expression de l’ARNm
spécifique de la cytokératine 19 (CK19) en 30
minutes (temps de calibration de l’automate: 40
minutes). La réaction est automatisée directement
à partir d’un lysat tissulaire.
Les résultats sont présentés sous trois catégories:
(++) = métastase, (+) = micrométastase, et (0)
pouvant correspondre à des cellules tumorales iso-
lées ou à l’absence de cellules tumorales. Ces trois
catégories sont déterminées en fonction du nom-
bre de copies de gène présentes dans l’échantil-
lon, qui est directement corrélé au nombre de cel-
lules tumorales.
Les taux de concordance avec l’histologie conven-
tionnelle sont de 95 % à 98 %. Une méta-analyse
française (SABCS, Poster 1005, A.S. Bats) a étudié
les différentes techniques moléculaires, l’examen
extemporané et la cytologie per-opératoire. Après
avoir sélectionné 91 articles, les auteurs concluent
à la supériorité d’OSNA en termes de sensibilité
par rapport à l’examen extemporané et la cytolo-
gie per-opératoire. De plus, la sensibilité en termes
de détection des micrométastases était également
meilleure avec le test OSNA.
Tableau: montants moyens par séjour pour APR-DRG 364: autres
interventions sur la peau, le tissu sous-cutané et les seins (2007)(en EUR)
Niveau de Nombre % de AM DMF MMPJ MMPP MMH MMT
sévérité de séjours séjours
Mineur 5.666 75,8 42 3 931,99 66,85 738,32 1.737,16
Modéré 1.354 18,1 57 6 1.951,86 179,52 1.011,37 3.142,76
Majeur 345 4,6 66 21 6.950,01 886,60 2.159,02 9.995,63
Extrême 111 1,5 67 44 13.234,28 2.674,92 4.448,69 20.357,89
TOTAL 7.476 100,0 46 5 1.577,08 163,81 908,43 2.649,32
Analyse coût-efficacité et analyse d’impact
budgétaire d’un diagnostic moléculaire du cancer du sein
Suite de la page 19
https://tct.fgov.be/webetct/etct-web/
AM: age moyen – DMF: durée moyenne facture – MMPJ: montant moyen en prix de journée recalculé
à 100% - MMPP: montant moyen produits pharmaceutiques – MMH: montant moyen honoraires –
MMT: montant moyen total
Coût de la maladie
1622_MDNEWS_nr34_Actu_1622_MDNEWS_nr34_Actu 26/09/12 09:50 Pagina 5
 6
6
 7
7
1
/
7
100%