la radiographie

UE 2.4.S1
Processus traumatiques
1
Année 2016-2017
TD EXAMENS COMPLEMENTAIRES EN TRAUMATOLOGIE
GUIDE DE CORRECTION
LA RADIOGRAPHIE
PRINCIPE
Découverte en 1895, la radiographie utilise l’émission de rayons X. Ces rayons, regroupés en
faisceau, traversent le corps. Selon qu'il s'agit de tissu composant un organe dur (os) ou
mou (muscle, peau …), les rayons sont plus ou moins absorbés. Après avoir traversé les tissus
composant le corps, les rayons X arrivent sur un film photosensible, situé de l'autre côté du
corps, et y laissent une trace plus ou moins grise selon la densité des différents organes
traversés. C'est la raison pour laquelle les os, absorbant plus les rayons X que les parties
molles, apparaissent plus opaque et d'une tonalité plus blanche que les autres tissus de
l'organisme.
BUT/INDICATIONS
La radiographie est utilisée pour obtenir des clichés radiologiques des poumons, des os, des
articulations. Elle permet aussi d'obtenir des clichés des dents (panoramique dentaire), de
l’abdomen (ASP- abdomen sans préparation), du rachis, du bassin (radiopelvimétrie), des
veines (phlébographie,) des artères (artériographie), de la vessie (cystographie),…
Dans le cadre de la traumatologie, la radiographie permet surtout de détecter des
pathologies ostéo-articulaires (fractures, luxations…) ; pour les traumatismes abdominaux, le
TDM est préféré à l’ASP.
CONTRE-INDICATIONS
L’examen radiographique n’a pas de contre-indication.
Toutefois chez la femme enceinte, il n’est pratiqué qu’en cas de nécessité absolue, surtout
en début de grossesse, car l’embryon est très sensible aux rayons X (risques de
malformation).
DEROULEMENT
Aucune préparation n’est nécessaire ; il n’y a pas besoin d’être à jeun.
C’est un examen totalement indolore. Après s’être déshabillé quand cela est nécessaire, le
patient est placé sur une table de radiologie (allongé ou debout selon les prescriptions du
médecin).

UE 2.4.S1
Processus traumatiques
2
Année 2016-2017
Un technicien manipulateur prend le ou les clichés en lui donnant quelques consignes
(Rester immobile, gonfler les poumons… selon les besoins), conditions indispensables à la
bonne qualité des images.
La radiographie (cliché) elle-même dure quelques secondes, l’examen complet quelques
minutes. C’est un examen très rapide.
RISQUES /EFFETS SECONDAIRES
Si la dose délivrée par chaque cliché radiographique n'est pas importante, elle n'est tout de
même pas nulle. L'exposition, pour des examens radiologiques survenant fréquemment,
n'entraîne pas de conséquences sur la santé de l'organisme. Néanmoins le cumul de doses
de rayons X, quand celles-ci sont trop importantes ou trop répétitives risque d'entraîner des
complications à type de radiolésion (inflammation plus ou moins sévère des tissus).
Risque tératogène (malformation fœtale) si femme enceinte.
RÔLE INFIRMIER
Expliquer le déroulement de l’examen au patient.
Vérifier l’absence (ou le stade) de grossesse.

UE 2.4.S1
Processus traumatiques
3
Année 2016-2017
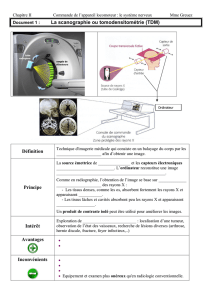
LA TOMODENSITOMETRIE (TDM) OU SCANNER
PRINCIPE
Examen mis au point en 1972, qui permet la réalisation d'image en coupes par balayage d'un
faisceau de rayons X. Le tube tourne à l'intérieur de l'anneau, c'est un tube émetteur de
rayon X et des récepteurs reliés à un système informatique comptabilisent le nombre de
rayons X qui passent au travers le corps et le transforme en différents tons de gris sur l'écran
de visualisation. Alors que la radiographie offre des images en 2D, le scanner permet
d’obtenir des images en 3D.
BUT/INDICATIONS
Les indications du scanner sont multiples et concernent toutes les parties du corps.
Le scanner permet aussi l’exploration de nombreuses pathologies du thorax, de l’abdomen
ou du pelvis. Il fait souvent partie du bilan préopératoire en chirurgie viscérale, thoracique
ou orthopédique complexe car les images en trois dimensions qu’il permet d’obtenir vont
guider le chirurgien au cours de l’intervention.
Le scanner cérébral permet de détecter des hémorragies ou un œdème.
Le scanner est l’examen indispensable chez le polytraumatisé car il permet de faire un bilan
osseux et tissulaire en un temps très limité.
CONTRE – INDICATIONS
Grossesse
Allergie à l'iode (produit de contraste iodé) ou terrain atopique (asthme, rhume des foins,
urticaire…)
Préparation si claustrophobie.
Précautions si insuffisance rénale, diabète ou pathologie thyroïdienne (risque insuffisance
rénale ou aggravation)
DEROULEMENT DE L'EXAMEN
Le patient est en décubitus dorsal, sur une table qui glisse à l’intérieur d’un anneau.
Parfois, un produit de contraste à base d’iode est injecté au moment de l’acquisition des
images pour obtenir des images plus précises de certaines structures anatomiques ou de
lésions. Un cathéter est alors mis en place dans une veine et le produit est injecté
rapidement.

UE 2.4.S1
Processus traumatiques
4
Année 2016-2017
RISQUES/EFFETS SECONDAIRES
Risque tératogène
Risque de crise d’angoisse chez patient claustrophobe
Si injection de produit de contraste :
-risque de réaction allergique (mineure voire choc anaphylactique ou œdème de Quincke.
-risque d’insuffisance rénale
RÔLE IDE/PREPARATION DU PATIENT
Informer le patient et lui expliquer le déroulement de l'examen, sa durée (env. 30 mn)
Si claustrophobie : prémédication avant l’examen (anxiolytique ou sédatif)
Si injection de produit de contraste :
- Etre à jeun depuis minimum 6 heures, sans boire, ni manger, ni fumer.
- Faire un bilan sanguin (dosage de la créatinine et de l'urée) pour éliminer une
insuffisance rénale car le produit de contraste aggravera cette insuffisance.
- Vérifier l’absence d’allergie ou terrain allergique : si allergie, s’assurer de la prescription
et de la prise d’un traitement antihistaminique avant l'injection du produit de contraste.
- S'assurer d'une hydratation satisfaisante avant et après l'examen, surtout si patient
insuffisant rénal ou diabétique
- Si patient sous Bêtabloquant, arrêt pendant 24 heures à voir avec le médecin traitant.
- Diabétique: arrêter les Biguanides sur avis du médecin, 48 heures avant l'examen et
reprendre le traitement 48 heures après l'examen (risque acidose lactique).
- Prévenir le patient du risque de sensation de chaleur à l’injection du PDC.
ROLE IDE APRES L'EXAMEN
- Hydrater++ le patient pour une meilleure élimination du produit de contraste
(hyperhydratation + alcalinisation des urines si risque accru d’insuffisance rénale).
- S'assurer de la récupération des résultats et les communiquer au médecin
- Noter l'exécution de l'examen sur la planification
- Informer le patient que le médecin lui communiquera les résultats sur sa demande.

UE 2.4.S1
Processus traumatiques
5
Année 2016-2017
L’ECHOGRAPHIE
PRINCIPE
L'échographie est une technique d'imagerie médicale qui utilise des ultrasons. Cet examen
indolore est couramment pratiqué en médecine pour visualiser différents organes
Cette technique permet, en effet, d’étudier les tissus dits mous situés en superficie du corps
(glande thyroïde, parathyroïde, tendons…), les organes intra-abdominaux (foie, pancréas,
rate, reins, vessie, intestins…), les organes sexuels (ovaires, utérus, testicules), les vaisseaux
superficiels et profonds (abdominaux, membres inférieurs)
Le compte-rendu des images permet d’obtenir des informations sur les contours, l’intégrité,
la taille et la forme des organes.
Son principe consiste à appliquer une sonde sur la peau en regard de l'organe à explorer.
Cette sonde émet des ultrasons qui traversent les tissus puis lui sont renvoyés sous la forme
d'un écho.
Ce signal, une fois recueilli va être analysé par un système informatique qui retransmet en
direct une image sur un écran vidéo.
L'appareil d'échographie s'appelle un échographe.
BUT/INDICATIONS
L’échographie en traumatologie utilise les images fournies par la réflexion des ultrasons pour
dépister certaines lésions aiguës.
Toute présence anormale de liquide sera visible en noir : les saignements et
épanchements forment des poches noires. L’œdème, lui, donne une zone moins
échogène, plus ou moins régulière.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
1
/
14
100%