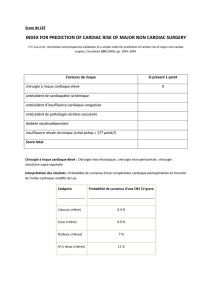
Télécharger le PDF

Réanimation (2008) 17, 111—119
Disponible en ligne sur www.sciencedirect.com
journal homepage: http://france.elsevier.com/direct/REAURG/
NOTE TECHNIQUE
La bioreactance : une nouvelle technologie pour le
monitorage non invasif du débit cardiaque
Bioreactance: A new technology for non invasive
cardiac ouput monitoring
P. Squara
Réanimation, clinique Ambroise-Paré, 27, boulevard Victor-Hugo, 92200 Neuilly-sur-Seine, France
Disponible sur Internet le 7 janvier 2008
MOTS CLÉS
Monitorage ;
Débit cardiaque ;
Bio-impédance ;
Bioréactance
Résumé Cette mise au point résume les principes électriques élémentaires de la bioréactance
permettant de prédire un meilleur rapport signal/bruit comparée à la bio-impédance tradition-
nelle. Les dix hypothèses du modèle mathématique nécessaire pour estimer le débit cardiaque
à partir des variations de la bioréactance thoracique sont ensuite analysées. La pertinence de
ce modèle a été établie par deux études expérimentales chez le porc par comparaison avec
deux références indiscutables : une pompe extracorporelle et un doppler artériel pulmonaire.
Deux études cliniques de validation du premier système utilisant la bioréactance (NICOMTM,
Cheetah Med.) ont été effectuées en prenant quatre critères d’acceptabilité (biais, précision,
réponse, reconnaissance des variations significatives du débit cardiaque) et en utilisant la ther-
modilution continue comme référence. La première étude a montré que l’acceptabilité était
bonne dans 85—100 % des cas pour ces critères. La seconde étude a montré que le NICOMTM
était au moins aussi performant que le VIGILEOTM (Edwards Life Sciences), un système invasif
basé sur l’analyse de l’onde de pression artérielle.
© 2007 Société de réanimation de langue franc¸aise. Publié par Elsevier Masson SAS. Tous droits
réservés.
KEYWORDS
Monitoring;
Cardiac ouput;
Bioimpedance;
Bioreactance
Summary This review summarizes the basic principles of the bioreactance technology that
explain a better signal to noise ratio as compared to old bioimpedance systems. The ten basic
assumptions of the mathematic model allowing cardiac output estimation from changes in chest
bioreactance are then reviewed. Two experimental studies on pigs have validated the model
using an extra corporal pump and a Doppler flow probe as references, respectively. Two clinical
studies have validated the first cardiac output monitoring system based on chest bioreactance
(NICOMTM, Cheetah Med.). Four predetermined criteria (bias, precision, responsiveness and
ability to detect significant changes in cardiac output) were analyzed using continuous ther-
modilution as reference. The first study showed that the NICOM was acceptable in 85—100 %
of the cases according to the chosen criteria. The second study showed that the NICOM was at
Adresse e-mail : [email protected].
1624-0693/$ — see front matter © 2007 Société de réanimation de langue franc¸aise. Publié par Elsevier Masson SAS. Tous droits réservés.
doi:10.1016/j.reaurg.2007.12.007

112 P. Squara
least equivalent to the VIGILEOTM, (Edwards Life Sciences), an invasive system based on pulse
contour analysis.
© 2007 Société de réanimation de langue franc¸aise. Publié par Elsevier Masson SAS. Tous droits
réservés.
Introduction
Bien que la consommation d’oxygène (VO2) ne soit que
rarement mesurée en pratique quotidienne en raison
des nombreuses difficultés qui limitent son utilisation, le
premier but de toute réanimation hémodynamique sera tou-
jours d’adapter, à chaque instant, la VO2totale aux besoins
métaboliques de l’organisme [1—3]. Lorsque l’hémoglobine
est normale et en concentration stable, la VO2est unique-
ment déterminée par trois variables : le débit cardiaque
(DC), la saturation en oxygène du sang artériel (SaO2)
et celle du sang veineux mêlé (SvO2). Cela justifie les
efforts considérables qui ont été dédiés au développement
d’outil de monitorage de chacune de ces trois variables. De
tels outils sont nécessaires, non seulement pour le diag-
nostic des désordres hémodynamiques mais surtout, pour
l’optimisation du traitement et le suivi de l’évolution [4].
La méthode de mesure du débit cardiaque la plus large-
ment acceptée comme référence en pratique clinique est
la thermodilution par bolus qui nécessite un cacheter pul-
monaire (PAC) [5,6]. La thermodilution continue (PAC CCO)
est la méthode la plus utilisée de monitorage continu bien
que sa fidélité soit moindre que la thermodilution par bolus.
[7—10]. Les risques iatrogènes associés à la mise en place
du cathéter ainsi que les complications liées à son maintien
en place ont contribué à limiter l’utilisation du cathété-
risme droit ces dernières années [11—13]. En conséquence,
le monitorage du débit cardiaque est réservé à une faible
proportion des patients pour lesquels il pourrait être théo-
riquement utile. L’impatience des cliniciens à disposer d’un
outil fiable et non invasif de monitorage du débit cardiaque
est donc logique.
Des techniques moins agressives que le cathétérisme
droit ont été proposées récemment. Elles nécessitent néan-
moins un abord plus ou moins invasif tel qu’un cathéter
artériel pour l’analyse de la courbe de pression [14—17] ; une
intubation trachéale pour l’analyse du CO2expiré [18],ou
encore une sonde intra œsophagienne pour l’analyse conti-
nue de la vitesse circulatoire par Doppler [19].
L’analyse du débit cardiaque par bio-impédance est, à ce
jour, la méthode réellement non invasive la plus employée
[20,21]. Bien que plusieurs études aient donné des résul-
tats intéressants, et malgré le développement d’algorithmes
sophistiqués [22,23], les études récentes ont eu des résultats
contrastés en réanimation [24,25]. Les divergences obser-
vées dans ces études peuvent être en rapport avec le bas
niveau du rapport signal/bruit inhérente à cette technique
et le haut niveau de bruit de l’environnement électronique
de la réanimation. En conséquence, bien que disponible,
cette technique est peu utilisée en milieu réanimation.
La bio-impédance standard, consiste à appliquer au tho-
rax un courant constant de faible intensité et de haute
fréquence et à mesurer les changements de tension. Le
rapport des amplitudes entre tension et intensité varie
en fonction de la quantité de fer et donc de sang dans
le thorax. À coté des variations d’amplitude du signal
électrique rec¸u, les changements de volume sanguin thora-
cique induisent également des changements proportionnels
des propriétés capacitive et inductive du thorax (la réac-
tance). Ces variations de réactance peuvent être détecté
par les changements de fréquence et/ou de phase de la
tension. Traditionnellement, les techniques faisant appel à
la modulation de fréquence (FM) ont un meilleur rapport
signal/bruit que les techniques faisant appel à la modula-
tion d’amplitude (AM). En conséquence, un système basé sur
la bioréactance : le NICOMTM (Cheetah Med.) a été récem-
ment développé en vue d’améliorer le monitorage du débit
cardiaque [26,27].
Cette mise au point résume les principes électriques
élémentaires de la bioréactance, les hypothèses et simplifi-
cations formulées pour calculer le débit cardiaque à partir
de la bioréactance, les principaux résultats expérimentaux
et enfin, les premiers résultats cliniques qui constituent le
dossier de validation de cette technique.
Qu’est-ce que la bioréactance ?
Ce premier chapitre résume les principes électriques qui
établissent le meilleur rapport signal/bruit de la bio-
réactance par rapport à la bio-impédance traditionnelle.
Le lecteur peu intéressé par cette démonstration peut
l’admettre par analogie avec la réception des ondes radio
FM et AM et passer au chapitre suivant.
Relation entre tension et courant à l’état stable
La réponse d’un circuit électrique à une différence de
potentiel ou tension, (V) oscillant à la fréquence F = /2
est un courant (I) oscillant à la même fréquence, mais
avec un décalage de phase . Le rapport des grandeurs
complexes V
-/I
-est l’impédance (Z) elle même représentée
par un nombre complexe Z
-de module (ou amplitude) Z.
Ces relations peuvent être symbolisées par les équations
suivantes vérifiées à chaque instant (t) :
V
-=Vo·ejωt
I
-=Io·ej(ωt−)
Z
-=V
I=Vo
Io
·ej
La formule d’Euler [A·ejˇ=A·(cos + j sin )] : permet
donc d’écrire aussi Z
-=Vo/Io·(cos +jsin ).

La bioreactance : une nouvelle technologie pour le monitorage non invasif 113
Figure 1 Quand Z1 et Z3 » Z2, les variations du courant à
travers de Z2 variable peuvent être considérées comme négli-
geables, donc les variations de Vo(V) sont représentatives de
la variation de Z2.
Voest l’amplitude de la tension, Ioest l’amplitude du
courant. V est en Volts, I en Ampères, Z en Ohms, en
Radians/s, F en Hz et en Radians. Z
-est composé de la
résistance (R), sa partie réelle et de la réactance (X), sa
partie imaginaire, dépendante du temps, telle que Z
-=R+
jX. Puisque j=e
j/2,jindique que Ret X sont déphasés de
/2 radians soit 90◦.
Relation entre tension et courant lorsque Z varie
Les relations vues précédemment sont valides à l’état stable
du circuit. Toutefois, lorsque le circuit se modifie, et notam-
ment quand Zvarie, la fréquence et la phase varient
également transitoirement. Les formules liant Z,Vo,Ioet
deviennent complexes et il n’est pas possible de recalcu-
ler Z. Pour contourner cette difficulté, un circuit particulier
doit être créé (Fig. 1) afin de rendre négligeables les chan-
gements de Iodans une partie spécifique du circuit. Ainsi,
à partir de ce courant constant Io, les variations de Voet
peuvent être mesurées pour recalculer Z.
Dans un double circuit comme celui de la Fig. 1,le
courant traversant Z2 et la tension aux bornes de Z2 sont
représenté par les équations suivantes si l’on fixe le dépha-
sage de l’état stable à zéro. Pour simplifier, on a représenté
ici une période Tdonnée de la sinusoïde et Vest la varia-
tion de Vopour cette période T.
I
-=Io·ejωt (1)
V
-=Vo·ejωt +V ·ej(ωt+ωt+)ou (2)
V
-=[Vo+V ·ej(ωt+)]·ejωt
et donc Z =V
Io
·ej(ωt+)
Les formules finales pour le temps (t) font la somme de
toutes les périodes T(k= 1 jusqu’à la fin)
V(t)=[Vo+˙V·ej(ωt+)]·ejωt (3)
donnant Z(t)=˙V
Io
·ej(t+)(4)
Figure 2 Représentation, de R,X,Zet leurs variations ()
dans le plan complexe avec, Rréel en abscisse et X, imaginaire
en ordonnée. En traits pleins les valeurs en fin de diastole et en
pointillé en fin de systole. À chaque instant (t), sin =X/Zdonc
les variations de Z,Zde X,Xet de ,sont proportion-
nelles.
ou Z(t)=˙V
Io
·[cos(ωt+)+jsin(ωt+]
(Eulers)
donc R(t)=˙V
Io
·cos(ωt+)
X(t)=˙V
Io
·sin(ωt+) (5)
Ces équations montrent le lien physique
entre la variation de Zdans le temps Z(t), sa
composante en modulation d’amplitude (AM) telle qu’elle
peut être détectée par l’enveloppe de Voreprésentée
dans (3) par V(t), et sa composante en modulation de
fréquence (FM) telle qu’elle peut être détectée par ω(t),
(Fig. 2). Au total, le signal AM et le signal FM vus par le
récepteur ont la même forme. Cette interdépendance est
plus facile à voir dans un plan complexe (Fig. 3)
Bio-impédance et bioréactance
La méthode d’estimation du débit cardiaque à partir de
la bioimpédance thoracique a été théorisée ilya40
ans en médecine aéronautique en considérant le thorax
comme une impédance variable dans un circuit tel que
schématisé par la Fig. 1 [21]. En pratique, les systèmes
traditionnels appliquent un courant de haute fréquence et
d’amplitude connue à travers le thorax par l’intermédiaire
de quatre électrodes et mesurent les variations de tension

114 P. Squara
Figure 3 Partie supérieure : en gris le courant porteur
alternatif constant : Io= 5 mA, fréquence 75 KHz (.
ω=150
radians/s), en noir la tension en sortie V(t) = 200 ±2 en Volts,
fréquence F(t) = 75 KHz ±5 Hz. Au milieu, l’enveloppe de V(t)
(composante AM) est extraite du signal original montrant
V= 4 mV, et correspondant à Z= 4/5 = 0,8 . En dessous, la
variation correspondante de fréquence est extraite du signal
original. Dans la partie basse, la variation dans le temps de la
fréquence est le signal FM montrant F= 10 Hz et correspondant
àω =20radians/s. Avec une échelle appropriée les signaux
AM et FM sont égaux.
qui résultent des modifications de l’impédance thoracique
par quatre autres électrodes adjacentes. Le rapport Vo/Io
est une mesure de l’impédance thoracique à l’état stable,
conventionnellement, Zo=Vo/Ioen l’absence de flux san-
guin. À chaque systole, Z(t)diminue périodiquement à
partir de Zoen suivant l’équation (4) et en proportion de
l’augmentation de fer intra thoracique et donc en proportion
de l’augmentation du volume sanguin.
Les systèmes traditionnels par bio-impédance mesurent
la modulation d’amplitude V(t) du signal. Le système basé
sur la bioréactance utilise la modulation de fréquence ω(t)
comme signal. Les deux courbes qui décrivent la variation
dans le temps de l’amplitude et la variation de la fréquence
ont exactement la même forme après un étalonnage appro-
prié. Cependant, le rapport signal/bruit de la modulation
de fréquence est bien meilleur. Le niveau de bruit (N) dans
une fenêtre d’écoute (bande passante) déterminée par fil-
trage est donné par la formule N=(KTeB)1/2 où Kest la
constante de Boltzmann, Tela température absolue et ≡
la bande passante en Hz qui ne peut pas être, en pratique,
avec les meilleurs filtres, inférieure à 2 % de la fréquence. La
probabilité d’interférences provenant des autres appareils
électroniques est aussi proportionnelle à la bande passante.
Ainsi, pour un signal comme celui de la formule (3) et de la
Fig. 2, la fréquence (ω=2F= 150 000 radians/s), corres-
pond à une bande passante minimale de 3000 Hz associée à
un niveau de bruit en rapport. Le challenge est d’isoler la
composante ω() de basse fréquence (20radians/s) dont
la une bande passante minimale est de 0,4 Hz. Le rapport des
bandes passantes entre V(t)etω() est donc de l’ordre
de 10 000 et le rapport des bruits de l’ordre de 100.
En pratique, le signal de basse fréquence est extrait en
multipliant le signal d’entrée (1) par le signal de sortie (2)
suivant un précédé classique en électronique. D’abord, le
signal de sortie est saturé aboutissant à remplacer sa par-
tie réelle par une constante. Ensuite, la phase du courant
porteur est décalée de 90◦. Ainsi, la formule (1) devient
Figure 4 Le signal venant de (4) tel qu’on peut le voir sur un
oscillateur. Le bruit est proportionnel à la bande passante. L’AM
est située dans une bande passante associé à un haut niveau de
bruit au contraire de la FM. Un filtre sélectif est appliqué pour
ne garder que le signal FM.
I=Io·ej(ωt+/2) et, après multiplication par (2) on obtient,
pour chaque période, un signal de puissance (P):
P=[Vo+V ·ej(ωt+)]·ejωt ·Io·ej(ωt+/2) qui donne
P=[IoVo+IoV ·ej(ωt+)]·ej(2ωt+/2) (6)
Puisque 2t»til est facile de filtrer la partie de (6)
contenant 2tet la majorité du bruit (Fig. 4). En rejetant
les fréquences proches de 2t, le signal devient :
P=IoV ·ej(ωt+)
et pour (t) la somme des toutes les périodes T(k=1
jusqu’à la fin),
P(t)=IoVk·ej(ωt+). qui d’après la formule d’Eulers
peut encore s’écrire
P(t)=˙IoVk·[cos(ωt+)+jsin(ωt+)].(7)
En divisant (7) par I2
oqui est l’amplitude connue du signal
d’entrée, (7) devient équivalente à Z(t) formulée en (2)
avec une partie réelle, R et une partie imaginaire, X. On
a vu que la saturation de V(t) avant l’entrée dans la mul-
tiplication avait aboutit à remplacer la partie réelle,
Vk/Io·cos (ωt+), par une enveloppe constante C qui
peut aussi être filtrée (F= 0 Hz). Le signal final, Vk/Io·sin
(ωt+), est bien équivalent à la bioréactance X(t) vue en
(5) et schématisée dans la partie inférieure de la Fig. 2.
De la bioréactance thoracique au débit
cardiaque
Le système basé sur la bioréactance utilise les mêmes hypo-
thèses et les mêmes simplifications que le modelé classique
liant la variation d’impédance à la variation du volume aor-
tique [20,21]. Ce modèle est basé sur la loi d’impédance
appliqué à l’aorte considérée comme un tube conducteur
Z=L/Aou = résistivité, L= longueur et A= section du tube.
Dix hypothèses anatomiques et mathématiques sont néces-
saires pour estimer le volume d’éjection systolique (VS) à
partir de la variation d’impédance thoracique Z:

La bioreactance : une nouvelle technologie pour le monitorage non invasif 115
•la variation de l’impédance thoracique est consécutive au
flux sanguin pulsatile et à la ventilation (acceptable sans
réserve) ;
•l’effet de la ventilation sur le flux sanguin peut être
moyenné (acceptable sans réserve) ;
•le volume de sang dans les veines thoraciques et les
oreillettes est relativement constant entre systole et dias-
tole dans la mesure ou les variations de pressions sont
faibles. Le volume sanguin des ventricules est électri-
quement isolé par les parois musculaires. La variation
d’impédance est donc due principalement à la variation
du volume sanguin aortique et donc au volume d’éjection
systolique. La variation de volume de l’artère pulmo-
naire, bien plus faible en raison de la pression plus basse
et du volume plus faible entraîne aussi une variation
d’impédance mais elle est aussi liée au volume d’éjection
systolique. Un coefficient de proportionnalité peut donc
être déterminé pour corréler la variation d’impédance
totale avec le volume systolique (acceptable sous condi-
tions) ;
•l’aorte est un cylindre dont la longueur de varie pas
(acceptable sous conditions) ;
•la résistivité du sang est constante. Cela implique que
l’hémoglobine soit en concentration stable pendant les
mesures. Lorsque l’hémoglobine varie un coefficient cor-
recteur peut être introduit (acceptable sous conditions).
À partir de ces cinq premières hypothèses, et de la loi
d’impédance Z=L/A, à chaque instant (t), Z(t)=L/A(t).
Si Va(t) est la variation instantanée du volume aortique
A(t)=Va(t)/L. Donc Z(t) = L/Va(t)·L et à chaque instant :
Va(t)=L2
Z(t)(8)
Il n’est pas possible de mesurer les changements
de l’impédance aortique Z(t) sans cathétérisme. On
peut seulement mesurer facilement la variation de
l’impédance thoracique ZT(t). Pour dériver Z(t) à partir
de ZT(t) trois nouvelles hypothèses sont nécessaires :
•la résistivité: du sang et des tissues est comparable
(acceptable sans réserve) ;
•on peut considérer le thorax comme un cylindre (accep-
table avec réserve) ;
•on peut considérer le thorax comme un compartiment
unique C en parallèle avec l’aorte, affecté d’une impé-
dance constante ZC(acceptable avec réserve).
Avec ces trois hypothèses, ont peut écrire,
1/ZT(t)=1/ZC+1/Z(t) et donc :
Z(t)=ZT(t)·ZC
ZC−ZT(t)(8)
Deux hypothèses supplémentaires sont nécessaires pour
finaliser le lien entre variation d’impédance et volume
systolique :
•si l’impédance aortique est faible comparée à celle
des tissus, ZT(t) est proche de ZCet de l’impédance
de base Zo. Donc, ZT(t)×ZC≈Zo2. En procédant de
même, le dénominateur de (8) [ZC−ZT(t)] deviendrait = 0.
Cela ne permettrait pas de résoudre l’équation, posons
donc ZC−ZT(t)≈Zo −ZT(t)=Z(t). Ainsi, l’équation (8)
devient Z(t)=Zo2/Z(t) et l’équation (8) devient Va(t)=
L2/Zo2×Z(t) (acceptable sans réserve). De la fin du
Figure 5 La partie supérieure montre Z’, l’extrapolation
de Zsi l’aorte était une capacitance sans flux sortant du tho-
rax. Z’ peut être calculé par le produit de la pente maximale
Z(t) (in /s) par sa durée (en s). La durée nécessaire pour
atteindre Z’ est le temps d’éjection ventriculaire (VET). La
pente maximum de Z(t) est donnée par le maximum de sa déri-
vée par rapport au temps (dZ/dtmax). Ainsi Z’ = VET·dZ/dtmax.
Dans cette figure, l’axe des Xest conventionnellement inversé
pour que la courbe de bioréactance reproduise la courbe de
pression aortique.
remplissage à la fin de l’éjection on arrive à :
Va=L2
Z2
o·Z (9)
À chaque éjection, Vaest la variation du volume
aortique dépendante du volume d’éjection systolique
mais également de l’écoulement hors du thorax sui-
vant : Va=VS−Ecoulement. Comme l’écoulement est
inconnu, VS doit être extrapolé. Une première approche
nécessite une apnée et le recueil indépendant d’un
indicateur de fermeture aortique comme un phonomé-
canogramme, ce qui alourdit l’usage clinique. L’autre
approche requiert une dernière hypothèse :
•le volume d’éjection systolique est représenté par V
a,
la variation de volume aortique qui serait observé s’il
n’y avait pas d’écoulement suivant VS =V
aet suivant
(9), V
a=L2
Z2
o
·Z.Zest calculé par le produit de sa
dérivée maximale (pente) et du temps total de l’éjection
ventriculaire (VET) comme indiqué en Fig. 5. Finalement
VS=L2/Zo2·VET·dZ/dtmax.(acceptable sans réserve).
Dans un système utilisant la bioréactance, les hypo-
thèses sont les mêmes. Nous avons vus que le signal
AM et la signal FM ont la même forme. Dans la for-
mule finale dZ/dtmax est donc remplacé par dX/dtmax, Une
constante de transformation C est ajouté à L2qui est aussi
une constante individuelle à chaque patient. Ainsi donc
 6
6
 7
7
 8
8
 9
9
1
/
9
100%