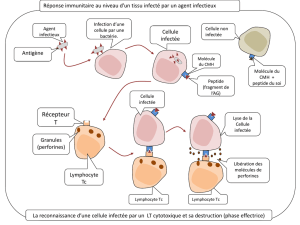
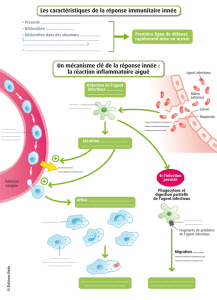
Présentation des outils de référence sur la gestion des

Outils de référence sur la gestion des
Outils de référence sur la gestion des
risques infectieux en milieu de soins pour
les professionnels en prévention des
infections
Lucie Beaudreau,
Conseillère experte en prévention et contrôle des infections
Institut national de santé publique du Québec
5èmes JAPI
9décembre2015
www.inspq.qc.ca
Plan de la présentation
•Gestion de risque infectieux en milieu de
soins: mise en contexte
•Évaluation de risque de transmission
d’infections en milieu de soins
•Outils dis
p
onibles et exem
p
les
2
pp
d’application
•Conclusion
Cette présentation a été effectuée le 9 décembre 2015, au cours de la journée
« 5es JAPI – Au-delà des crises, la gestion des risques infectieux pour la santé des travailleurs et
des patients (jour 2) » dans le cadre des 19es Journées annuelles de santé publique (JASP 2015).
L’ensemble des présentations est disponible sur le site Web des JASP à la section Archives au :
http//jasp.inspq.qc.ca.
19es Journées annuelles de santé publique
1

Gestion de risque infectieux
•Identifier – reconnaître le danger
•Analyser le risque associé au danger
•Importance du risque
•Conséquence de la transmission
•Déterminer les mesures à mettre en œuvre
3
pour éliminer le danger ou le contrôler
Réf:Canadian Center for Occupational Health safety, SD.
OSH answers fact sheets –
risk assessment.
Risque infectieux en milieu de soin
Dangeromniprésent
Personnes porteuses d’agents
pathogènes asymptomatiques
Clientèle infectée –
symptomatique
Partage le lieux communs, de
Clientèle vulnérable
Contacts étroits fréquents
dans le cadre des soins
Procédures invasives
Partage
le
lieux
communs,
de
matériel – réservoir
4
19es Journées annuelles de santé publique
2

Risque infectieux en milieu de soin
Dangeromniprésent
Clientèle porteuse d’agents
pathogènes asymptomatique
Clientèle infectée –
symptomatique
Partage le lieux communs, de
Clientèle vulnérable
Contacts étroits fréquents
avec plusieurs personnes
dans le cadre des soins
Procédures invasives
Niveauderisquetrèsvariable
Conséquencestrèsvariables
C l li èl l
Partage
le
lieux
communs,
de
matériel – réservoir
5
Procédures
invasives
C
oncerne
l
ac
li
ent
èl
e,
l
es
accompagnateurs,lesvisiteurs,les
soignantsetlepersonnelnonsoignant
Risque infectieux en milieu de soin
Dangeromniprésent
Clientèle porteuse d’agents
pathogènes asymptomatique
Clientèle infectée –
symptomatique
Partage le lieux communs, de
Clientèle vulnérable
Contacts étroits fréquents
avec plusieurs personnes
dans le cadre des soins
Procédures invasives
Risquetrèsvariable
Conséquencestrèsvariables
Concernelaclientèle,lesaccompagnateurs,les
•Environnementetpratiquesdetravail
sécuritaires
•Inté
g
rationdemesures
p
réventivesdans
Partage
le
lieux
communs,
de
matériel – réservoir
6
Procédures
invasives
visiteurs,lessoignantsetlepersonnelnon
soignant
g
p
touteslesactivitésetlesinterventions
•Adaptationdesmesuresdepréventionselon
lessituations
19es Journées annuelles de santé publique
3

AGENTS
PATHOGÈNES
Virus, bactérie,
Portede
sortie
Principaloutild’évaluationdurisque:
lachaînedetransmissiondesinfections
RÉSERVOIR
• Personne colonisée
ou infectée
• Environnement
contaminé
MODE DE
TRANSMISSION
Contact, gouttelettes,
voie aérienne,
véhicule, vecteur
champignon, parasite,
m.-o. non conventionnels
HÔTE
Immunité
Facteurs de risque Voie
d’entrée
AGENTS
PATHOGÈNES
Virus, bactérie,
Portede
sortie
Ya‐t‐il undanger?
Portede
sortie
RÉSERVOIR
• Personne colonisée
ou infectée
• Environnement
contaminé
MODE DE
TRANSMISSION
Contact, gouttelettes,
voie aérienne,
véhicule, vecteur
champignon, parasite,
m.-o. non conventionnels
Personne:
•Statutinfectieux
•Statutimmunitaire
•Portedesortie–ex:toux,
éternuements,bricutané
Environnement:
•Ca
p
acitéd’entretien,fré
q
uence
RÉSERVOIR
• Personne colonisée
ou infectée
• Environnement
contaminé
HÔTE
Immunité
Facteurs de risque Voie
d’entrée
p q
d’entretien,méthode
•Transportetentreposage
Exemple:Damede82ans,admiseavecundiagnosticdebronchite
asthmatiqueetatteintedel’étatgénéral–pasdeT,toux,ERV?
19es Journées annuelles de santé publique
4

AGENTS
PATHOGÈNES
Virus, bactérie,
Portede
sortie
AGENTS
PATHOGÈNES
Virus, bactérie,
Quelleestl’importancedurisqueetla
conséquence?
RÉSERVOIR
• Personne colonisée
ou infectée
• Environnement
contaminé
MODE DE
TRANSMISSION
Contact, gouttelettes,
voie aérienne,
véhicule, vecteur
champignon, parasite,
m.-o. non conventionnels
champignon, parasite,
m.-o. non conventionnels
•Surviedansl’environnement
•Conservationdesonpouvoirinfectieux
dans l’environnement
HÔTE
Immunité
Facteurs de risque Voie
d’entrée
dans
l’environnement
•Doseinfectieuse
•Virulence
Exemple:Damede82ans,admiseavecundiagnosticdebronchite
asthmatiqueetatteintedel’étatgénéral–pasdeT,toux,ERV?
AGENTS
PATHOGÈNES
Virus, bactérie,
Quellesmesuresdoit‐onmettreenplace?
Portede
sortie
RÉSERVOIR
• Personne colonisée
ou infectée
• Environnement
contaminé
MODE DE
TRANSMISSION
Contact, gouttelettes,
voie aérienne,
véhicule, vecteur
champignon, parasite,
m.-o. non conventionnels
Contact,
gouttelettes, voie
aérienne, véhicule,
vecteu
r
MODE DE
TRANSMISSION
Exemple:
Transmissionparvoiesanguine
versus
Transmission par voie aérienne
HÔTE
Immunité
Facteurs de risque Voie
d’entrée
Voie
d’entrée
vecteu
Transmission
par
voie
aérienne
Exemple:Damede82ans,admiseavecundiagnosticde
bronchiteasthmatiqueetatteintedel’étatgénéral–pasde
T,toux,ERV?
19es Journées annuelles de santé publique
5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
1
/
15
100%