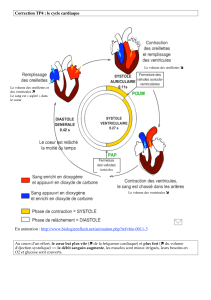
Physiologie cardiaque

Physiologie
Nicolas DARD
!"#$%&'($
cardiaque
)$
Plan du cours
I – Anatomie du cœur
II – Fonctionnement du cœur
- les cellules cardionectrices
- les cardiomyocytes
III – Contrôle du cœur par le système nerveux autonome (SNA)
IV – Electrocardiogramme (ECG)
V – Le débit cardiaque
*$
Le système cardiovasculaire a un rôle de :
- distribution aux cellules : O2, nutriments (AA, AG, vit), hormones
- élimination : déchets produits par les cellules (CO2, urée)
Physiologie cardiaque et maintien de l’homéostasie
joue un rôle clé dans le maintien de l’homéostasie
+$
Organisation du système cardiovasculaire
Le système cardiovasculaire est constitué de 3 éléments fonctionnels:
- Une pompe :
le cœur fournit la force
nécessaire pour propulser le
sang dans la circulation
- Un réseau de transport :
les vaisseaux acheminent
le sang du cœur vers la
périphérie (artères) et de
la périphérie vers le cœur
(veines)
- Un réseau d’échange :
les capillaires assurent les
échanges avec les tissus
,$

Situation anatomique du cœur
Localisé au niveau
du médiastin
Sternum
Diaphragme
Base
Apex
Vertèbres
-$
Péricarde
Péricarde
Enveloppe du cœur : le péricarde
.$
Paroi du cœur :
épicarde, myocarde, endocarde
Endocarde
Myocarde
(Cellules musculaires)
Epicarde
Péricarde
/$
Anatomie du cœur
Apex
Oreillette
gauche (OG)
Oreillette
droite (OD)
OG
OD
Ventricule
droit (VD)
Ventricule
gauche (VG)
VG
VD
Veine cave
supérieure Artère pulmonaire
Aorte
Septum
auriculo-ventriculaire
0$

Le cœur : une circulation à sens unique
Valves
1$
Valves cardiaques
Valve auriculo-ventriculaire
tricuspide (droite)
Valve AV mitrale
(gauche)
Valve sigmoïde
pulmonaire
Valve sigmoïde
aortique
Cordages
tendineux
Muscle
papillaire
Valve
mitrale
)2$
Sang passe des oreillettes aux
ventricules, mais pas l’inverse Oreillettes Ventricules
Ventricules Artères
Sang passe des ventricules aux
artères, mais pas l’inverse
Valves tricuspide
et mitrale
Valves sigmoïdes
Valves cardiaques
))$
)*$

Circulation sanguine
petite circulation
: circulation pulmonaire
grande circulation
: circulation systémique
O2
CO2
O2
CO2
-> Oxygénation du sang
-> Détoxification (CO2)
-> Irrigation de l’ensemble
des tissus
)+$
Circulation coronaire
élimination des déchets
par le sinus coronaire$
artères coronaires partent de
la jonction valve sigmoïde/aorte$
),$
Cellules musculaires cardiaques (cardiomyocytes)
myosine
Actine
Jonction communicante
Disque
intercalaire
myofibrilles
sarcomère
Disque
Intercalaire
)-$
Cellules musculaires: niveaux d’organisation
Cellule musculaire = ensemble de myofibrilles
Myofibrille = succession de sarcomères
Sarcomère = unité de contraction
= assemblage de filaments minces et
épais
Filament mince = polymère d’actine
Filament épais = polymère de myosine
Contraction en présence de Ca2+ et ATP ).$

Contraction autonome du myocarde
==> par ondes électriques (PA) provenant d’une terminaison nerveuse
• Contraction des fibres musculaires squelettiques :
• Contraction des fibres musculaires cardiaques ?
==> par ondes électriques (PA) produites par des cellules du cœur
è les cellules cardionectrices
Cœur : muscle qui n’est jamais au repos
- Ringer (1882-1883) : cœur isolé de grenouille mis dans un milieu
salin contenant du Ca2+ continue de battre pendant plusieurs heures
- au cours du développement embryonnaire : le cœur commence à
battre avant la mise en place de son innervation
- si certaines cellules cardiaques sont sélectivement détruites :
le cœur cesse de battre
)/$
Activité électrique du myocarde
• Le cœur a une activité mécanique qui est commandée électriquement
de manière autonome.
• Cellules cardionectrices : cellules non contractiles produisant
spontanément un signal électrique qui stimule les cellules voisines.
• Cet ensemble de cellules constitue le
tissu cardionecteur ou nodal
)0$
Formation*et*conduction*de*l’excitation*dans*le*coeur*
Myocarde*auriculaire*et*ventriculaire*:*syncytium*
*
*************les*cellules*ne*sont*pas*isolées*les*unes*des*autres*mais*reliées*par*des*GAP*jonctions*
*
**************une*excitation*naissante*quelque*part*dans*les*oreillettes*ou*dans*les*ventricules*
entraîne*une*contraction*complète*des*2*oreillettes*ou*ventricules*
Contraction*par*TOUT*OU*RIEN*
1) Nœud sinusal
3) Nœud auriculo-ventriculaire
4) Faisceau de His
(branches gauche et droite)
5) Fibres de Purkinje
OD
2) Faisceaux internodaux
Le tissu cardionecteur – le tissu nodal
Le tissu cardio-necteur est responsable de l’automatisme
du cœur et de la conduction de l’influx de dépolarisation )1$
*2$
Fréquence propre!: fréquence spontanée de dépolarisation d’un élément
du tissu cardionecteur isolé des autres éléments.
Elément Fréquence propre
(min-1)
Vitesse de conduction
(m.s-1)
Nœud sinusal 100
Faisceaux internodaux 1
Noeud auriculo-ventriculaire 60 0,2
Faisceau de His 30 2
Réseau de Purkinje 4
Propriétés du tissu cardionecteur
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%