Mémoire de fin d`études à la HEP-VS

Mémoire de fin d’études à la HEP-VS
Auteure :
Morard Caroline
Directrice du mémoire :
Cusin Catherine
St-Maurice, février 2013

Morard Caroline Mémoire de fin d’études HEP-VS (2013)
1
Remerciements
Avant de se plonger dans le cœur même de ce mémoire, je tiens à remercier les
personnes suivantes :
- Madame Catherine Cusin, ma directrice de mémoire, pour sa disponibilité, son
suivi, son soutien et ses précieux conseils tout au long de ce travail.
- L’association Suisse romande de parents et d’adultes concernés par le trouble du
déficit d’attention/hyperactivité (ASPEDAH), pour sa collaboration et son aide dans
la recherche d’informations et de témoignages.
- Les six personnes interrogées, pour avoir accepté de me consacrer une partie de
leur temps pour répondre à mes questions.
- Ma famille et mes proches, pour leur aide, leur soutien et leurs encouragements
durant toute la durée de réalisation de ce mémoire.

Morard Caroline Mémoire de fin d’études HEP-VS (2013)
2
Résumé
Depuis plusieurs années, dans les médias, nous entendons parler d’enfants
hyperactifs et de Ritaline®, médicament le plus utilisé pour soigner ce trouble. Cette
thématique soulève de nombreux débats étant donné que ces différents concepts sont
relativement récents et que nous n’avons que peu d’éléments quant aux effets à long
terme de la Ritaline®.
Dans ce travail, nous essayons de mieux comprendre un aspect du trouble déficitaire
de l’attention avec ou sans hyperactivité (TDA/H). Nous nous penchons sur la relation qui
existe entre l’arrêt de la prise de Ritaline® pour un autre médicament et l’estime de soi
d’enfants diagnostiqués TDA/H. Nous souhaitons analyser si cet arrêt influence d’une
quelconque manière leur propre estime.
Afin de réaliser ce travail nous avons formulé plusieurs questions de recherche qui
nous permettent d’aborder la problématique sous divers aspects.
Pour répondre à nos questions, nous avons interrogé différents acteurs ayant vécu le
changement de médicament, à savoir deux enfants, un de leurs parents et leur
enseignant respectif.
Les résultats obtenus montrent tout d’abord que le choix de prise et d’arrêt de
Ritaline® ne découle pas directement des représentations que les parents ont de leur
enfant, mais plutôt de la situation. Il est également ressorti que les changements de
perception des différents acteurs vis-à-vis de l’enfant diagnostiqué TDA/H amènent ces
derniers à modifier leurs actions. Ce réajustement peut avoir un impact sur l’estime de soi
de l’enfant. De plus, les comportements liés à ce trouble amènent les parents et les
enseignants à redéfinir leurs stratégies.
Cette recherche se veut une étude d’un point de vue humain du trouble déficitaire de
l’attention avec ou sans hyperactivité. Elle ne cherche pas à énoncer des pistes
didactiques ou à analyser des représentations face au trouble, mais tente d’améliorer la
compréhension du vécu et du ressenti de ces enfants.
Mots-clés :
- Inattention
- Hyperactivité
- Ritaline
- Perception de soi
- Estime de soi

Morard Caroline Mémoire de fin d’études HEP-VS (2013)
3
Table des matières
Remerciements ............................................................................................................... 1
Résumé............................................................................................................................ 2
1 Introduction .............................................................................................................. 5
2 Problématique .......................................................................................................... 6
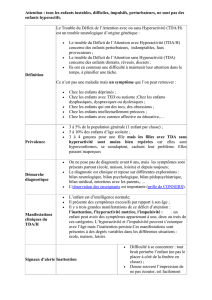
2.1 Définition de la thématique des troubles déficitaires de l’attention avec ou sans
hyperactivité (TDA/H) ........................................................................................ 6
2.2 Justification et importance du problème ............................................................ 8
2.3 État de la question ............................................................................................ 9
2.4 Contexte de la recherche .................................................................................10
2.5 Angle d’attaque ................................................................................................11
3 Cadre conceptuel ....................................................................................................12
3.1 Trouble déficitaire de l’attention avec ou sans hyperactivité .............................12
3.2 Traitement médicamenteux : la Ritaline® .........................................................16
3.3 Représentations ...............................................................................................17
3.3.1 Annonce du diagnostic ............................................................................18
3.4 Perception de soi, estime de soi et confiance en soi ........................................19
4 Questionnement .....................................................................................................22
5 Méthode ...................................................................................................................24
5.1 Méthode ...........................................................................................................25
5.2 Échantillon .......................................................................................................26
5.3 Dispositif mis en place pour la récolte des données .........................................26
5.4 Points forts et limites de la méthode ................................................................27
5.5 Protection des données et considérations éthiques .........................................27
6 Analyse des données .............................................................................................27
6.1 Rapport à soi-même des enfants diagnostiqués TDA/H ...................................28
6.1.1 Représentations des enfants eux-mêmes ...............................................28
6.1.2 Représentations des autres catégories interrogées (parents et
enseignants) ...........................................................................................29
6.1.3 Synthèse des représentations des divers interrogés ...............................29
6.2 Rapport au diagnostic ......................................................................................30
6.2.1 Représentations des enfants eux-mêmes ...............................................30
6.2.2 Représentations des autres catégories interrogées (parents et
enseignants) ...........................................................................................30
6.2.3 Synthèse des représentations des divers interrogés ...............................31
6.3 Rapport au traitement médicamenteux ............................................................31

Morard Caroline Mémoire de fin d’études HEP-VS (2013)
4
6.3.1 Représentations des enfants eux-mêmes ...............................................31
6.3.2 Représentations des autres catégories interrogées (parents et
enseignants) ...........................................................................................32
6.3.3 Synthèse des représentations des divers interrogés ...............................33
6.4 Rapport à l’arrêt de la prise de Ritaline® pour la prise d’un nouveau
médicament .....................................................................................................33
6.4.1 Représentations des enfants eux-mêmes ...............................................33
6.4.2 Représentations des autres catégories interrogées (parents et
enseignants) ...........................................................................................34
6.4.3 Synthèse des représentations des divers interrogés ...............................35
7 Interprétation des résultats ....................................................................................35
8 Conclusion ..............................................................................................................39
8.1 Distance critique ..............................................................................................39
8.2 Prolongements .................................................................................................42
9 Références bibliographiques .................................................................................43
10 Attestation d’authenticité .......................................................................................46
11 Annexes...................................................................................................................47
11.1 Annexe I : Guides d’entretien ...........................................................................48
11.1.1 Guide d’entretien à l’attention des enfants ..............................................48
11.1.2 Guide d’entretien à l’attention des parents ..............................................50
11.1.3 Guide d’entretien à l’attention des enseignants .......................................51
12 Tableau de traitement des données ......................................................................52
12.1 Tableau de traitement des données (élèves) ...................................................52
12.2 Tableau de traitement des données (parents) ..................................................58
12.3 Tableau de traitement des données (enseignants)...........................................63
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
1
/
67
100%