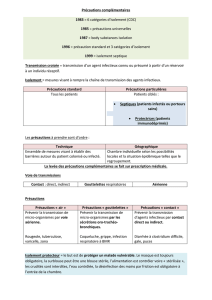
5._BMR_Precautio_MBr..

Prise en charge d’un patient porteur d’une
Bactérie Multi-résistante (BMR) en
hospitalisation à domicile
Rencontres de Prévention du Risque Infectieux Nosocomial
de l’Océan Indien
Béatrice ADJAMAGBO & Dr Brigitte MIGUERES
Dr Hélène ITTAH DESMEULLES & Professeur Marc BRODIN

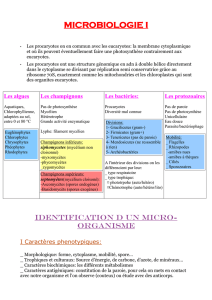
Les bactéries Gram-Gram+
Les virus Enveloppés Non enveloppés
Les champignons (levures, filamentés)
Les parasites (Paludisme…)
Les ATNC (Prions…)
Différents types d’Agents Infectieux

une bactérie
Cellule procaryote : unicellulaire et sans noyau
Le cytoplasme, milieu interne de la cellule, contient le patrimoine génétique: ADN
La membrane plasmique et la paroi cellulaire séparent le cytoplasme du milieu
extérieur

La paroi bactérienne
Les bactéries sont
entourées d'une paroi
rigide qui leur donne une
forme définie :
cocci, bacilles, spires…
Deux types de parois :
Gram + et Gram -
Privées de cette paroi, les
bactéries sont rapidement
détruites.

Des Bactéries
Grande faculté d’adaptation et de multiplication dans les habitats
les plus variés
Quelques définitions :
Commensales : vivent en harmonie avec l’homme,
Saprophytes : vivent dans l’environnement: eau, air, sol
Pathogènes : presque toujours responsables d’infection
(Coqueluche…)
Opportunistes : deviennent pathogène à l’occasion d’une diminution
des défenses immunitaires et/ou d’un inocula important et/ou à
l’occasion d’un geste invasif.
Les conditions favorables pour leur multiplication sont :
l’humidité, la chaleur, la nourriture, le temps
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
1
/
43
100%