H+ Palais fédéral 4-08

Au début de l’année, le Parlement a
prolongé le moratoire sur l’ouvertu-
re des nouveaux cabinets médicaux
an de se donner le temps de trou-
ver une porte de sortie. Les messa-
ges sur le Managed Care, la liberté
de contracter et la participation des
assurés aux coûts, qui étaient aussi
gelés, sont touchés. La solution que
le Parlement adoptera pour la liberté
de contracter aura en effet un im-
pact sur les trois autres volets.
La Commission de la santé des Etats
(CSSS-E) s’est penchée en août sur
la liberté de contracter et a chargé
l’administration fédérale de prépa-
rer une nouvelle proposition.
Depuis la publication du message
du Conseil fédéral de mai 2004, di-
vers modèles ont été discutés. Trois
sont encore sur la table: un modèle
est proposé par l’assureur Helsana,
un est issu des cantons et de la
Fédération des médecins suisses
alors que le troisième est élaboré
par l’économiste de la santé Willy
Oggier. Le message du Conseil fé-
déral, qui prévoyait une fourchette,
n’est aujourd’hui plus débattu.
Ces modèles privilégient des ap-
proches et des objectifs différents.
Tous tentent cependant de tirer
les leçons du passé. Alors que les
cantons et les médecins s’appuient
fortement sur le statu quo, Helsana
veut engager un changement de
paradigme en conant la direction
du système aux assureurs. Jugeant
que ces deux solutions n’ont aucune
chance politiquement, Willy Oggier
mise donc sur la concurrence dans
le pilotage entre les cantons et les
assureurs.
Ni le modèle des cantons, ni celui
d’Helsana ne peuvent garantir que
leur objectif de maîtrise des coûts
sera atteint. Dans le modèle Oggier,
les deux variantes seront en pra-
tique opposées l’une à l’autre, au
lieu de miser politiquement sur une
variante. C’est pourquoi ce modèle
est le plus honnête. Il laisse le choix
aux assurés et ne fait pas miroiter
des améliorations qui ne peuvent
pas être mesurées.
Il importe de savoir que chacun de
ces modèles de liberté de contracter
implique un déplacement du pou-
voir de décision des patients vers
les assurés. Est-ce que nous savons
aujourd’hui, en tant qu’assurés,
de quel traitement médical nous
aurons besoin demain comme pa-
tients? La liberté de contracter
entraîne aussi un transfert du pou-
voir de direction des cantons vers
celui des caisses.
Bernhard Wegmüller, Directeur H+
Lorsqu’elle a été lancée à la n des
années 90, la révision de la LAMal ne
devait porter que sur le nancement
hospitalier. De nombreux thèmes
sont venus s’y greffer par la suite.
Le Parlement procède donc pas à
pas: le nancement hospitalier en
tant que pièce maîtresse en 2007,
le nancement des soins à mi-2008.
Trois étapes doivent être encore
franchies: la liberté de contracter
avec le gel de l’ouverture des cabi-
nets, la participation des assurés
aux coûts et le Managed Care.
Le Parlement a lié ces trois tranches.
Il discute actuellement de trois mo-
dèles qui couvrent un large spectre
allant de «plus de marché» à «plus
d’Etat». Il s’agit avant tout d’un
transfert du pouvoir des patients
vers les assurés et des cantons vers
les assureurs.
Charles Favre, président de H+
Novembre 2008 + No 4 Nouvelles brèves de H+
Liberté de contracter
Modèle Helsana: priorité au marché
Liberté de contracter
Aperçu des modèles
Liberté de contracter
Proposition Oggier: concurrence entre
les modèles
Liberté de contracter
Modèle des cantons et des médecins:
planication des ressources
SwissDRG
Forfait par cas: un accompagnement
scientique est indispensable
Révision de la LAMal
Suspension des prestations selon
Art. 64a LAMal: solution globale – la
balle est dans le camp du Parlement
Impressum
Révision de la LAMal : liberté de contracter
Liberté de contracter

Ce que l’on appelle aujourd’hui les
formes particulières d’assurances
(ex.: le Managed Care) deviendront
la norme. Et le libre-choix du presta-
taire de soins exercé actuellement
par le patient sera nancièrement
pénalisé.
Modèle Helsana: priorité au marché
Liberté de contracter
Aperçu des modèles
H+ a un nouveau site internet. Vous êtes cordialement invités à visiter nos nouvelles pages > www.hplus.ch
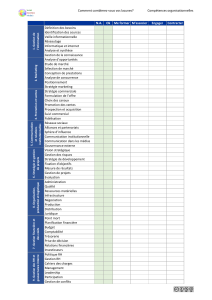
Objectifs d’un système de santé Assurance Approvisionnement
Accès
Approvisionnement
Qualité
Efcience
Primes
Franchise
Participation
Libre-choix du
patient
Planication
cantonale
Managed Care
Message du Conseil fédéral:
Modèle de la fourchette
oui oui –
Limitée, subordonnée à la planication
–––– oui –
Modèle Helsana Liberté limité – – Oui au travers des assurances
égales
300 10% limité non possi-
ble
Devoir ouvert – – – 1000 20% oui oui non
Modèle CDS-FMH oui oui oui Oui, au travers des cantons –––oui oui –
Proposition
Oggier
Libre-choix limité – – Oui au travers des assurances – –
égales
limité non possi-
ble
Approvisionne-
ment étatique
oui oui – – – – oui oui non
«–» le modèle ne prend pas position sur ce point
Selon ce modèle, la différenciation
s’opérera non au travers des pri-
mes mais au travers des franchises
et de la participation. Les assurés
pourront choisir entre les options
«Liberté» (pour eux) et «Devoir».
La participation dans le premier
cas sera moitié moins élevée que
dans le second (voir tableau). En
toute logique, la possibilité de re-
courir au Managed Care n’est pas
assurée dans l’option «Devoir».
Position de H+
H+ est favorable à un modèle où
les fournisseurs et les assureurs
concluent des conventions. La sé-
curité de l’approvisionnement et
la qualité constituent cependant
des pierres d’achoppement. Les
institutions démocratiques doivent
régir ces aspects, si possible à l’échel-
le nationale.
Bernhard Wegmüller

Ses règles ne donnent la préfé-
rence ni à une variante étatique,
ni à une variante orientée sur le
marché. Plutôt que de laisser aux
politiques le soin d’expérimenter
des modèles, elle laisse cette pré-
rogative aux acteurs, soit avant
tout aux assurés et aux caisses.
Seules les franchises sont abolies
dans la variante «Approvisionne-
ment étatique». Les différences
résident dans le rapport entre les
prestataires et les assureurs. Les
patients en sentent les effets dans
le choix du médecin, des hôpitaux,
cliniques ou institutions de soins.
Les assurances qui se prononcent
pour la variante «Libre-choix»
sont obligées de proposer égale-
ment la variante «Approvisionne-
ment étatique».
Ce modèle ne diffère par fonda-
mentalement de la situation
actuelle. Il ouvre cependant un
champ déni à la concurrence et
xe des règles.
Le modèle des cantons et de la Fédé-
ration des médecins suisses s’écarte
fondamentalement des deux autres
modèles en discussion. Il ne mise ni
sur la mise en concurrence de deux
variantes (modèle Oggier), ni sur un
renforcement général de la concur-
rence (modèle Helsana). Ce modèle
est centré bien davantage sur la
garantie politique de l’approvision-
nement et de la qualité, ainsi que
sur la planification pour éviter un
surapprovisionnement. La planica-
tion cantonale serait étendue à
l’ensemble du secteur ambulatoire,
y compris celui relevant des hôpi-
taux et cliniques. Ce modèle est de
loin le plus détaillé.
Ses faiblesses résident dans l’ab-
sence de dénition du surapprovi-
sionnement, respectivement dans
la reconduction sous une forme à
peine modiée du gel des cabinets
médicaux. Les cantons ont interpré-
té différemment ce moratoire. Une
Proposition Oggier:
concurrence entre les modèles
Modèle des cantons et des médecins:
planication des ressources
Liberté de contracter
Liberté de contracter
évaluation nationale et systémati-
que de son impact fait défaut.
H+ rejette l’extension de la plani-
cation cantonale à l’ensemble du
secteur ambulatoire. L’absence de
dénition du surapprovisionnement
pose plus de problèmes qu’elle n’en
résout.
Martin Bienlein
Ce modèle contribue à une objecti-
vation de la discussion. Il pose des
règles claires à la concurrence. Au
sein d’un système concurrentiel,
les citoyens peuvent choisir entre
les variantes «Plus de marché» et
«Plus d’Etat». Malheureusement, ce
modèle, comme celui d’Helsana, lais-
se de côté les aspects de la sécurité de
l’approvisionnement et de la qualité.
Martin Bienlein

Les Diagnosis Related Groups (DRG)
recèlent – outre leurs aspects posi-
tifs – certains travers, qui sont déjà
connus. Dans le pire des cas, le
traitement médical et la couverture
des soins peuvent en souffrir. Cela
ne doit pas se produire. Les «bloody
exits» (sorties prématurées) consti-
tuent un exemple de soins inappro-
priés ou insufsants, où le patient
quitte l’hôpital avant la n des trai-
tements nécessaires et la guérison.
Autre exemple: le risque de voir les
hôpitaux et cliniques spécialiser
leurs activités, ce qui peut entraîner
des lacunes dans la couverture de
certaines disciplines ou dans l’ap-
provisionnement de certaines régions.
An qu’il soit possible de réagir en
cas de problème, les faits doivent
Révision de la LAMal
Forfaits par cas: un accompagnement
scientique est indispensable!
SwissDRG
Impressum
H+ Palais fédéral, nouvelles brèves, paraît quatre fois pas an
en allemand et en français. Rédaction: Reinhard Voegele,
Marie-Anne Perrot, H+ Berne.
Secrétarial central, Lorrainestrasse 4A, 3013 Berne,
[email protected], www.hplus.ch. Tél. 031 335 11 11.
H+ est une association de droit privé.
être documentés, durant et après la
période d’introduction des forfaits
par cas. Ce monitoring doit impéra-
tivement démarrer quelques années
avant l’introduction des forfaits par
cas et comprendre des indicateurs
de qualité qui ne se rapportent
pas directement à des hôpitaux en
particulier, mais à l’ensemble de
la couverture des soins (interface
ambulatoire – stationnaire – soins
de longue durée).
Avec les forfaits par cas, H+ s’attend
notamment à un déplacement du
secteur stationnaire vers l’ambu-
latoire.
Cela n’est pas mauvais, au
contraire. Mais un monitoring pré-
vient la découverte inattendue d’un
déplacement des coûts. Les mesures
éventuellement nécessaires peuvent
être prises plus rapidement si des
analyses sont faites régulièrement.
Dans son ordonnance relative au
nancement hospitalier, le Conseil
fédéral cone aux partenaires tari-
faires la surveillance de la qualité
des forfaits par cas. C’est bien pour
l’avenir. Mais cela ne résout pas le
problème de la collecte des données
précédant l’introduction des forfaits
par cas. Et la question de l’évolution
du traitement des maladies dans
la perspective globale du système
de couverture des soins ne trouve
pas vraiment de réponse. Toutes
les données de l’Ofce fédéral de la
statistique, ou d’autres institutions,
sont nécessaires, et pas seulement
celles des partenaires tarifaires de
SwissDRG SA. Un nancement des
cantons et des assureurs – les ins-
tances qui assument actuellement
les coûts – s’impose.
Reinhard Voegele
Depuis la révision de la loi du 1er
janvier 2006, les assureurs-maladie
reportent les risques sur les hôpi-
taux et les cliniques. Les factures
impayées auprès de ces derniers
s’élèvent au total à 80,5 millions de
francs. Les directeurs cantonaux de
la santé et les caisses ont élaboré
ensemble une solution nationale.
Elle garantit à nouveau le verse-
ment des prestations des caisses
dans tous les cas.
L’art. 64a LAMal doit être révisé
conformément à cette solution
provisoire. Sous sa forme actuelle,
cet article ne sert ni les intérêts
des patients ni ceux du système de
santé en général. Le Conseil fédéral
lui-même s’est dit ouvert à une ré-
vision, si les cantons et les assureurs
parvenaient à se mettre d’accord.
Il incombe maintenant au Parlement
d’ancrer cette proposition commune
dans la loi.
Le 1er août 2007, le Conseil fédéral
avait modifié l’Ordonnance sur la
LAMal (art. 105c OAMal) en raison
du niveau élevé des factures im-
payées. Les cantons avaient ainsi pu
s’entendre avec certains assureurs
pour prendre en charge les primes
en retard.
Jusqu’à présent cependant, seuls
six cantons sont parvenus à un tel
accord – dans tous les cas avant
l’entrée en vigueur de la révision de
l’Ordonnance.
Stefan Berger
Suspension des prestations selon l’art. 64a LAMal
Solution globale – La balle est dans le camp du Parlement
1
/
4
100%