Le plan personnalisé de santé

Actualités
& Pratiques
@
Recevez gratuitement
Actualités & Pratiques
ABONNEZ-VOUS
SUR LE WEBZINE DE LA HAS
www.has-sante.fr
POUR EN SAVOIR PLUS
• « Plan personnalisé de santé (PPS) »
sur le site de la HAS.
Le plan personnalisé de santé : un outil pour un
parcours de soins coordonné du patient âgé fragile
Le plan personnalisé de santé (PPS) a été formalisé dans le cadre de l’expérimentation « Personnes âgées en risque de perte
d’autonomie » (Paerpa). Il vise à favoriser la prise en charge en équipe pluriprofessionnelle du patient âgé. Explications du
Dr Emmanuel Corbillon du service maladies chroniques et dispositifs d’accompagnement des malades à la HAS.
FOCUS
Quels sont les objectifs du plan personnalisé de santé ?
Le plan personnalisé de santé (PPS) s’applique dans toutes les situations où un travail
formalisé est utile entre acteurs de proximité exerçant au plus près de la personne
(médecin traitant, médecins spécialistes, inrmier libéral ou coordonnateur de services
de soins inrmiers à domicile (SSIAD), pharmacien…). Il favorise la prise en charge en
équipe pluriprofessionnelle dans un cadre de coopération non hiérarchique. Il prend en
compte toutes les dimensions de la prise en charge des patients : médicale, psychologique
et sociale.
Quels sont les patients concernés par le PPS ?
Dans l’expérimentation « Personnes âgées en risque de perte d’autonomie » (Paerpa),
le plan personnalisé concerne les personnes de 75 ans et plus, en situation de fragilité
ou atteintes de maladie(s) chronique(s).
Un PPS est élaboré avec le patient selon un modèle unique, quelles que soient sa ou
ses pathologies : c’est pourquoi c’est au médecin traitant de l’initier et de l’actualiser. Le
PPS est par exemple mis en œuvre si le patient a une ou plusieurs maladies chroniques
sévères ou s’il a fait l’objet d’une hospitalisation en urgence. Il peut aussi être élaboré
lors d’une demande d’allocation personnalisée d’autonomie (APA) ou d’un veuvage chez
un patient très âgé.
Le PPS est remis à la personne âgée an qu’elle puisse l’apporter lors des consultations
et des hospitalisations. Il doit être consultable par les soignants tout au long du parcours
de soins.
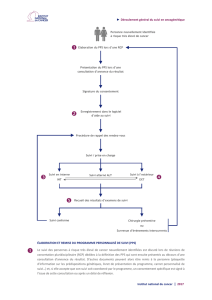
Comment le plan personnalisé de soins est-il mis en œuvre ?
Le PPS fait suite à une évaluation globale de la situation médicale, psychologique
et sociale du patient. L’évaluation est plus ou moins approfondie en fonction de la
situation du patient. Elle implique, dans la plupart des cas, la réalisation d’une visite
à domicile.
Le plan personnalisé de santé est élaboré par les professionnels, en réponse aux
problèmes identiés. Ils sont classés par ordre de priorité à l’aide d’une check-
list. Cette check-list facilite le passage de l’évaluation à la planication d’actions.
Les professionnels s’accordent sur les objectifs partagés, ils précisent les actions
et les intervenants chargés de leur réalisation.
Des points d’étape permettent au coordonnateur du PPS de vérier la réalisation
des actions prévues, d’analyser l’atteinte des objectifs, le degré de réponse
aux attentes du patient, et ainsi d’identier les adaptations nécessaires des
actions ou des objectifs.
Le PPS est réévalué au minimum une fois par an. En dehors des échéances
programmées, une réévaluation est souhaitable si l’état de santé évolue
ou en cas de changement dans l’environnement ou l’équipe de soins.

>> FOCUS
Le plan personnalisé de santé (PPS) en 10 points clés
1 Désigner un coordonnateur du PPS
(il doit pouvoir être joint facilement
par la personne et son entourage).
3 Prioriser les situations
où une intervention
est à la fois nécessaire
et possible.
5 Négocier
des objectifs
communs avec
le patient.
7 Désigner des effecteurs chargés
de la réalisation de ces interventions.
9 Fixer
des dates
de révision des interventions
(le suivi d’un PPS est itératif
jusqu’à la résolution
des problèmes identiés,
selon une séquence :
« planier B faire
B évaluer B planier »).
2 Identier les situations à problèmes sur la base
d’une évaluation globale de la situation médicale,
psychologique et sociale de la personne.
4 Recueillir les préférences
et attentes du patient
et en tenir compte.
6 Planier des interventions
pour atteindre ces objectifs.
8 Déterminer des critères
permettant d’évaluer les
processus et les résultats.
10 Organiser des procédures
d’alerte en cas de problème
intercurrent (en s’appuyant
sur les personnes
de l’entourage, les aidants,
les personnels
des services
d’aide à
domicile).
Infographie : Pascal Marseaud
Éditeur : Haute Autorité de santé — 2, avenue du Stade-de-France — 93218 SAINT-DENIS LA PLAINE CEDEX — Tél. : 01 55 93 70 00 — www.has-sante.fr —
Directeur de la publication : Pr Jean-Luc Harousseau — Comité éditorial : Pr Jean-Michel Chabot, Arielle Fontaine, Dr Cédric Grouchka, Dr Michel Laurence,
Thomas Le Ludec, Dominique Maigne, Christiane Rossatto, Dr Jean-Patrick Sales, Dr Frank Stora, Dr Jean-François Thébaut —
Conception-rédaction : Arielle Fontaine — Réalisation maquette : Valérie Combe — Dépot légal : décembre 2013 — ISSN : 1968-9268.
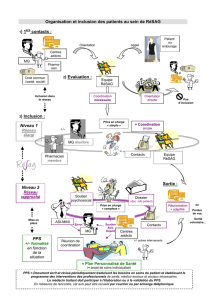
Les autres acteurs. Le PPS est un plan de proximité,
il associe le plus souvent, outre le médecin traitant, un
infirmier diplômé d’État, un pharmacien d’officine, un
kinésithérapeute, voire un coordonnateur d’appui (issu d’un
réseau de santé ou d’un SSIAD…) pour les cas complexes.
Concrètement, quel est le rôle du médecin
traitant coordonnateur ?
En pratique, le médecin traitant impulse et coordonne la
construction du PPS :
• il recueille les priorités du patient ;
• il valide les préconisations des différents intervenants ;
• il rassemble les éléments des évaluations sociale et sanitaire
afin de cerner les problèmes et de compléter la check-list ;
• il anime une réunion (qui peut être téléphonique), réunissant
l’infirmier et le pharmacien et éventuellement les autres acteurs
sociaux et sanitaires jugés utiles au suivi ;
• il négocie avec le patient âgé et son entourage les objectifs
partagés ;
• il fixe les dates des points d’étape qu’il adaptera en fonction de
l’évolution de la situation.
L’utilisation du PPS nécessite une progression des pratiques
professionnelles et exige de développer des compétences en matière
de coopération. Dans le cadre des prototypes Paerpa, une formation
pluriprofessionnelle accompagnera donc l’utilisation en équipe du PPS.
Quels sont les acteurs impliqués dans la mise
en œuvre du PPS ?
Le patient est le premier des acteurs. Ses préférences et
priorités sont recueillies. Leur prise en compte, même lorsqu’elles
ne coïncident pas exactement avec celles des soignants est
une condition de la réussite du PPS. Qu’elle concerne des
symptômes ou des maladies (lombalgies, difficultés à se
déplacer, insuffisance cardiaque…), la priorité du moment
est systématiquement identifiée dans le PPS comme le
problème n°1.
L’aidant est associé au PPS avec l’accord de la personne,
ou de son représentant légal, ou de la personne de confiance.
Le médecin traitant assure, la plupart du temps, la fonction
de coordination pour le suivi du PPS. S’il ne souhaite pas
le faire ou lorsque la complexité de la situation l’impose,
le médecin traitant peut déléguer cette fonction à un autre
professionnel, avec l’accord du patient.
1
/
2
100%