Insuffisance cardiaque - Pharmacie Clinique Nancy Accueil

1!
Traitement de l’insuffisance
cardiaque
UEB CAR
DFA SP1 (4ème année)
Stéphane GIBAUD
Laboratoire de pharmacie clinique - EA 3452
PLAN
A. Epidémiologie
B. Physiopathologie
B.1. Les causes de l’insuffisance
cardiaque
B.2. Définition et mécanismes
compensateurs
B.3. Schéma simplifié de l’évolution de
l’insuffisance cardiaque
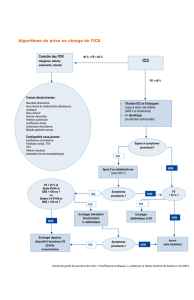
C. Diagnostic
D. Traitement d’une ICS stable
D.1. Mesures hygiéno-diététiques
D.2. Traitement médicamenteux
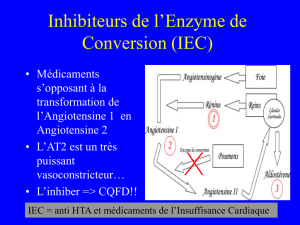
D.2.1. IEC
D.2.2 ß bloquants
D.2.3. Autres médicaments
Diurétiques, Anticoag;
Ivadrabine, Digitaliques
ARA II
D.3. Dispositifs médicaux
D.4. Chirurgie
E. Traitement d’une ICFEP

2!
PLAN
A. Epidémiologie
B. Physiopathologie
B.1. Les causes de l’insuffisance
cardiaque
B.2. Définition et mécanismes
compensateurs
B.3. Schéma simplifié de l’évolution de
l’insuffisance cardiaque
C. Diagnostic
D. Traitement d’une ICS stable
D.1. Mesures hygiéno-diététiques
D.2. Traitement médicamenteux
D.2.1. IEC
D.2.2 ß bloquants
D.2.3. Autres médicaments
Diurétiques, Anticoag;
Ivadrabine, Digitaliques
ARA II
D.3. Dispositifs médicaux
D.4. Chirurgie
E. Traitement d’une ICFEP
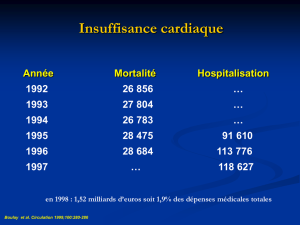
A. Epidémiologie
• 2 à 3 % de la population
• Sujets âgés (âge moyen 75 ans dans les pays développés).
• Plus fréquent chez l’homme
• En France :
• 1 million de personnes atteintes,
• 21 011 morts en 2006

3!
Figure : Prévalence de l’insuffisance cardiaque en fonction de l’âge!

4!
A. Epidémiologie
Mortalité annuelle : 10 à 15 % (moyenne) et
jusqu’à 60% chez les patients hospitalisés.
PLAN
A. Epidémiologie
B. Physiopathologie
B.1. Les causes de l’insuffisance
cardiaque
B.2. Définition et mécanismes
compensateurs
B.3. Schéma simplifié de l’évolution de
l’insuffisance cardiaque
C. Diagnostic
D. Traitement d’une ICS stable
D.1. Mesures hygiéno-diététiques
D.2. Traitement médicamenteux
D.2.1. IEC
D.2.2 ß bloquants
D.2.3. Autres médicaments
Diurétiques, Anticoag;
Ivadrabine, Digitaliques
ARA II
D.3. Dispositifs médicaux
D.4. Chirurgie
E. Traitement d’une ICFEP

5!
B. Physiopathologie
B.1. Les causes de l’insuffisance cardiaque
Pression
artérielle élevée!
Angor, Infarctus
du myocarde!
!
myocardopathie!
valvulopathie!
Aboutissement de la plupart des maladies cardiaques!
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
1
/
36
100%