CClin Sud-Est. Conduite à tenir devant un ou plusieurs

C
C
Co
o
on
n
nd
d
du
u
ui
iit
t
te
e
e
à
à
à
t
t
te
e
en
n
ni
iir
r
r
CCLIN Sud-Est – juillet 2013 1/4
C
C
Co
o
on
n
nd
d
du
u
ui
i
it
t
te
e
e
à
à
à
t
t
te
e
en
n
ni
i
ir
r
r
d
d
de
e
ev
v
va
a
an
n
nt
t
t
u
u
un
n
n
o
o
ou
u
u
p
p
pl
l
lu
u
us
s
si
i
ie
e
eu
u
ur
r
rs
s
s
c
c
ca
a
as
s
s
d
d
de
e
e
d
d
di
i
ia
a
ar
r
rr
r
rh
h
hé
é
ée
e
e
à
à
à
C
C
Cl
l
lo
o
os
s
st
t
tr
r
ri
i
id
d
di
i
iu
u
um
m
m
d
d
di
i
if
f
ff
f
fi
i
ic
c
ci
i
il
l
le
e
e
Objectif
Cette fiche a pour objectif de décrire les modalités de diagnostic et de prise en charge des patients atteints
d’une diarrhée à Clostridium difficile.
Clostridium difficile (CD) est l’agent étiologique de plus 95 % des colites pseudomembraneuses et de 15 à
25 % des diarrhées associées à l’antibiothérapie. C’est la première cause de diarrhée infectieuse
nosocomiale chez l’adulte.
CD est une bactérie, bacille à gram positif, anaérobie sporulée. Il produit des toxines
(toxines A et toxines B) qui agissent en synergie au niveau de la muqueuse digestive.
Seule les souches toxinogènes sont pathogènes. Une souche particulière de
Clostridium difficile, 027 hyperproductrice de toxines A et B, est à l’origine d’infections
sévères et épidémiques.
Du fait de son aptitude à sporuler, CD est particulièrement résistant dans le milieu
extérieur et survit de manière prolongée sur les surfaces inertes.
Techniques et méthode
I. Infection à Clostridium difficile
1. Formes cliniques
Les infections à Clostridium difficile (ICD) sont habituellement classées en deux groupes distincts selon leur
sévérité, les diarrhées simples post antibiotiques et les colites pseudomembraneuses.
Leur diagnostic doit être évoqué devant la présence de toute diarrhée post antibiotique mais aussi en cas
d’ileus accompagné de fièvre, de douleurs abdominales et d’hyperleucocytose particulièrement chez les
patients âgés avec des antécédents de traitement antibiotique.
Dans les diarrhées à forme simple, la diarrhée est généralement modérée et les signes généraux sont
souvent absents. L’examen endoscopique révèle une muqueuse normale ou érosive.
Les colites pseudomembraneuses représentent 7 à 9 % des ICD. Elles sont plus bruyantes : elles débutent
par une diarrhée liquide, abondante (supérieure à sept selles par jour) faite de selles hétérogènes en
général non sanglantes. Elles sont souvent accompagnées de fièvre (75 %) et de douleurs abdominales (70
%). La confirmation du diagnostic fait appel à l’endoscopie digestive qui permet de visualiser au niveau de la
muqueuse colique des pseudomembranes. Les complications de la colique pseudomembraneuse sont le
choc septique et le méga colon toxique (dilatation massive du colon) qui peut entraîner une perforation
colique et nécessiter une colectomie.
Les récidives d’ICD sont fréquentes (environ 20 %) et surviennent dans les deux mois qui suivent le premier
épisode.
2. Portage
Il existe un portage asymptomatique qui est estimé jusqu’à 25 % des patients admis en hospitalisation. Les
souches de ces patients sont le plus souvent non toxinogènes. Exceptionnellement (moins de 1 de %) les
toxines de CD peuvent être mises en évidence dans les selles de patients adultes asymptomatiques. Chez
le nourrisson le portage asymptomatique de source toxinogène est beaucoup plus fréquent de 5 à 70 %
mais demeure à ce jour inexpliqué.

CCLIN Sud-Est – juillet 2013 2/4
3. Modes de transmission
Les réservoirs de CD sont les patients porteurs et l’environnement. La transmission croisée s’effectue par
manu portage ou à partir de l’environnement contaminé (survie prolongée des spores dans l’environnement).
Le passage de la colonisation à l’infection clinique va être influencé par plusieurs facteurs de risque dont le
terrain sous jacent des patients, l’âge et l’antibiothérapie prolongée.
II. Diagnostic des infections à Clostridium difficile
Le diagnostic d’ICD repose sur la mise en évidence directe des toxines dans les selles ou sur l’isolement par
mise en culture d’une souche toxinogène de CD.
III. Traitement
En première intention :
Métrodinazole : 500 mg x 3 per os pendant 10 jours
En cas de forme sévère ou de contre indication du Métrodinazole ou en cas d’échec de ce dernier, il sera
prescrit :
Vancomycine 250 à 500 mg x 4 per os pendant 14 jours
Le traitement est associé à l’arrêt si possible de l’antibiotique responsable.
IV. Prévention de la transmission croisée de CD
La transmission croisée de CD se fait par voie manu portée ainsi que par le biais de la contamination de
l’environnement du patient par les spores de ce microorganisme.
Des précautions complémentaires de type contact associées à des précautions spécifiques doivent
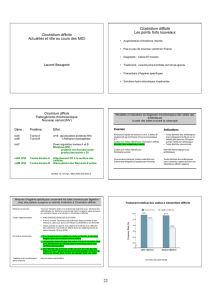
être prescrites dès la suspicion de l’infection à CD. Les principales mesures sont résumées dans le tableau
ci-joint. 1. Mesures géographiques
Elles reposent sur le placement du patient en chambre individuelle avec sanitaire. Les déplacements du
patient hors de sa chambre sont strictement limités. Une signalétique est mise en place.
2. Mesures techniques
Hygiène des mains : lavage simple suivi d’un séchage soigneux puis d’une friction après tout contact
avec le patient et/ou son environnement. Les produits hydroalcooliques n’ont pas d’efficacité sur les spores
de CD et seule l’action mécanique du lavage est efficace pour éliminer la présence de la bactérie sporulée
sur les mains des soignants.
Equipement de protection individuelle: port de gants et de surblouse à manches longues en entrant dans la
chambre et avant tout contact avec le patient et/ou son environnement.
Gestion du matériel : Certains matériels tels que le thermomètre, l’appareil à tension ou le stéthoscope
seront de préférence individualisés. En l’absence de la possibilité d’individualisation de ce matériel dans la
chambre, il conviendra d’effectuer une désinfection soigneuse à la sortie de la chambre du patient avec le
détergent désinfectant en vigueur.
Les bassins sont désinfectés après chaque utilisation de préférence au lave bassins ou à l’eau de javel.
En cas d’endoscopie digestive, il n’y a pas lieu de modifier les modalités de traitement de l’endoscope. Les
précautions complémentaires contact doivent être appliquées en complément des précautions standard en
salle d’examen.
Gestion du linge et des déchets : La gestion et l’élimination du linge se feront conformément au protocole de
l’établissement. Les déchets d’activité de soins sont éliminés dans la filière DASRI.
Bionettoyage : le bionettoyage des chambres (sols et surfaces) sera réalisé au moins une fois par jour (au
mieux à chaque changement d’équipe) et comprendra trois séquences : un entretien habituel avec le produit
en vigueur sur l’établissement, suivi d’un rinçage puis d’une désinfection avec une solution d’eau de javel à
0,5 % de chlore actif c’est-à-dire de l’eau de Javel 2,6% diluée au 1/5
ème
(1 litre d’eau de Javel et 4 litres
d’eau pour un volume final de 5 litres). Les surfaces en inox seront rincées après un temps de contact de 10
minutes.

CCLIN Sud-Est – juillet 2013 3/4
3. Levée des précautions complémentaires d’hygiène
Les mesures de contrôle sont à appliquer jusqu’à la fin de l’épisode diarrhéique.
La levée des précautions complémentaires d’hygiène sur prescription médicale pourra être effectuée 48 H
après l’arrêt des symptômes (diarrhée) en raison d’éventuelle rechute et pour des raisons techniques de
planifier le bionettoyage. Un prélèvement de contrôle ne doit pas être réalisé
4. Signalement
En cas de tableau clinique sévère, de cas groupés ou de souches 027 un signalement auprès du CCLIN et
de l’ARS sera réalisé.
V. Conduite à tenir devant des cas groupés d'ICD
Une cellule de crise regroupant les acteurs concernés est mise en place.
Les précautions complémentaires sont instaurées pour l’ensemble des patients symptomatiques avec un
regroupement géographique des patients infectés.
Une réflexion sera menée dans le cadre de la cellule de crise sur :
la mise en place de personnel dédié pour la prise en charge des patients,
la limitation des admissions dans le service voire l’arrêt des admissions. la fermeture du service,
l’extension de la désinfection de l’environnement par l’eau de javel à toute ou une partie de l’unité.
Un signalement auprès du CCLIN et de l’ARS est effectué.■
Rédaction : Catherine CHAPUIS, Saint Genis Laval
Pour en savoir plus
Textes réglementaires
. Circulaire DGAS/SD2C/DHOS/E2/DGS/5C/5D n° 2006-404 du 15 septembre 2006 relative aux
recommandations de maîtrise de la diffusion des infections à Clostridium difficile dans les établissements
hébergeant des personnes âgées et dans les unités de soins de longue durée. 3 pages. (NosoBase
n°17767)
Guides et recommandations officielles
. Haut Conseil de la santé publique. Avis relatif à la maîtrise de la diffusion des infections à Clostridium
difficile dans les établissements de santé français, 20 juin 2008. 11 pages. (NosoBase n° 21707)
http://ww.hcsp.fr/hcspi/docspdf/avisrapports/hcspa20080620_Cdifficile.pdf
. Avis du 4 décembre 2006 du CTINILS concernant la désinfection des endoscopes vis à vis de Clostridium
difficile. Ministère de la santé. 2006, 5 pages. (NosoBase n°18424)
http://www.sante-sports.gouv.fr/IMG/pdf/avis_4_decembre_2006.pdf
. Réseau d’alerte, d’investigation et de surveillance des infections nosocomiales (Raisin). Conduite à tenir :
diagnostic, investigation, surveillance, et principes de prévention et de maîtrise des infections à Clostridium
difficile. Institut de Veille Sanitaire, 2006, 42 pages.
http://www.invs.sante.fr/publications/2006/guide_raisin/conduite_clostridium_difficile.pdf
. Avis de la Société Française d'Hygiène Hospitalière relatif à l'utilisation de l'eau de Javel dans les
établissements de soins, juin 2006. 13 pages. (NosoBase n° 17509)
http://www.sfhh.net/telechargement/recommandations_avisjavel.pdf
. Vous (ou l'un de vos proches) avez une infection à Clostridium difficile. CCLIN Paris-Nord. 2006, plaquette.
(NosoBase n° 18619)
http://www.cclinparisnord.org/Usagers/PlaquettePATIENT.pdf
. Mesures de prévention et de maîtrise de la diffusion des infections à Clostridium difficile dans les
établissements de santé. Fiche technique. CCLIN Paris-Nord. 2006, 4 pages. (NosoBase n° 17610)
http://www.cclinparisnord.org/Guides/FT1_ICD_2volets.pdf

C
C
Co
o
on
n
nd
d
du
u
ui
iit
t
te
e
e
à
à
à
t
t
te
e
en
n
ni
iir
r
r
CCLIN Sud-Est – juillet 2013 4/4
Annexe :
Précautions complémentaires d’hygiène face à un cas de diarrhée à Clostridium difficile
En complément des précautions standard
Chambre individuelle
Oui
ou à défaut
regroupement/signalétique
Hygiène des mains
Pour le personnel
:
Avant de sortir de la chambre, éliminer les gants et faire lavage
simple des mains suivi d’un séchage soigneux puis d’une friction
avec un produit hydro-alcoolique
Pour le patient : lavage simple
Après être allé aux toilettes
Avant de sortir de la chambre
Port de gants
Systématique
Dès l’entrée dans la chambre
A éliminer dans un sac DASRI avant de sortir de la chambre
Port de surblouse
à manches longues
Mettre dès l’entrée de la chambre,
rajouter éventuellement un
tablier plastique pour les soins mouillants
Retirer avant de quitter la chambre
Ling
e
Protocole de l’établissement
Déchets
Sac DASRI pour l’ensemble des déchets y compris les changes
,
à fermer dans la chambre et éliminer immédiatement
Matériel de soins
Utiliser du matériel à patient unique
si possible :
Stéthoscope,
thermomètre, brassard à tension
A défaut, à désinfecter après utilisation
Bassins : désinfecter de préférence au lave-bassins ou avec de
l’eau de javel
Entretien de l’environnement
Nettoyer quotidiennement avec le détergent en vigueur
Laisser sécher
Rincer
Désinfecter à l’eau de javel à 0,5 % de chlore actif
Laisser sécher (rincer les surfaces en inox après un temps de contact
de 10 minutes)
Eliminer la solution toutes les 24h
Transport du patient
A limiter
Visiteurs
Lavage simple des mains avant de quitter la chambre
Ne pas utiliser les toilettes du patient
1
/
4
100%