Suites post-extractionnelles : intérêt des anti

1
UNIVERSITE CHEIKH ANTA DIOP DE DAKAR
FACULTE DE MEDECINE, DE PHARMACIE ET
D’ODONTO-STOMATOLOGIE
ANNEE 2007 N° 14
THESE
POUR OBTENIR LE GRADE DE DOCTEUR EN CHIRURGIE DENTAIRE
(DIPLÔME D’ETAT)
PRÉSENTÉE ET SOUTENUE PUBLIQUEMENT
LE 27 JUILLET 2007
PAR
N’deye salane cisse
Née le 03 Décembre 1977 à Dakar (SENEGAL)
MEMBRES DU JURY
PRESIDENT : M. José Marie AFOUTOU : Professeur
MEMBRES : M. Boubacar DIALLO : Professeur
M. Abdoul Wahab KANE : Maître de
Conférences Agrégé
M. Falou DIAGNE : Maître de Conférences
Agrégé
DIRECTEUR DE THESE : M. Boubacar DIALLO : Professeur
SUITES POST
-
EXTRACTIONNELLES
:
INTERET DES ANTI-INFLAMMATOIRES
STEROIDIENS
A PROPOS DE 72 CAS

2
INTRODUCTION ............................................................................................. 1
PREMIERE PARTIE: GENERALITES ............................................................. 6
I - RAPPELS ANATOMIQUES, HISTOLOGIQUES ET EMBRYOLOGIQUES 6
1.1- Anatomie 6
1.1.1- La mandibule .............................................................................. 6
1.1.1.1- Ostéologie ............................................................................ 6
1.1.1.2- Vascularisation ................................................................... 10
1.1.1.3- Innervation ......................................................................... 14
1-1-2- La dent de sagesse inférieure ................................................. 16
1.2- Histologie 21
I.2.1- La gencive ................................................................................ 21
I.2.2- L’os alvéolaire ........................................................................... 22
I.3- Embryologie et évolution de la dent de sagesse 22
II - PATHOLOGIES DES DENTS DE SAGESSE .......................................... 25
2.1- Les anomalies de position 25
2.2- Les accidents d’évolution 26
III -TRAITEMENT DES PATHOLOGIES DE LA DENT DE SAGESSE MANDIBULAIRE
ENCLAVEE OU INCLUSE............................................................................. 28
3.1- Buts 28
3.2- Bases du traitement 28
3.2.1- L’examen clinique ..................................................................... 28
3.2.2- Les examens complémentaires ................................................ 29
3.2.3- Préparation du patient .............................................................. 29
3.3- Les moyens 30
3.3.1- Médicamenteux ........................................................................ 30
3.3.2- Chirurgicaux.............................................................................. 42
3.3.2.1- Principes généraux ........................................................... 42
3.3.2.2- Matériel ............................................................................. 43
3.4- L’avulsion chirurgicale 45
3.4.1- Technique ................................................................................. 45
3.4.2- Complications ........................................................................... 48
3.4.3- Conseils post-opératoire .......................................................... 52
DEUXIEME PARTIE: NOTRE ETUDE .......................................................... 53
I - JUSTIFICATION ET INTERET .................................................................. 53
II - PATIENTS ET METHODE ....................................................................... 54
2.1- Cadre d’étude 54
2.2- Critères d’inclusion et de non inclusion 54
2.3- Les patients 55
2.4- Les moyens 55
2.5- Méthodologie 58
III - RESULTATS
3.1- Distribution de la population selon le sexe et l’age 59
3.1.1- Selon le sexe ............................................................................ 59
3.1.2- Selon l’age ................................................................................ 59
SOMMAIRE

3
3.2- Distribution de la population selon le motif de 61
consultation 61
3.3- Etat général 62
3.4- Etat des dents de sagesse 62
3.5- Evaluation de l’hygiène bucco-dentaire 63
3.6- La dent causale 63
3.6.1- Distribution de la dent de sagesse causale à la mandibule ..... 63
3.6.2- Distribution des diagnostics ...................................................... 64
3.7- La médication 65
3.8- Distribution des suites opératoires 66
3.8.1- Douleur ..................................................................................... 66
3.8.2- Tuméfaction .............................................................................. 68
3.8.3-Trismus ...................................................................................... 69
3.8.4- Infection .................................................................................... 71
3.8.5- Hémorragie ............................................................................... 72
3.8.6- Cicatrisation .............................................................................. 72
IV - DISCUSSION .......................................................................................... 74
4.1- Le sexe et l’age 74
4.1.1- Sexe ......................................................................................... 74
4.1.2- Age ........................................................................................... 74
4.2- Motif de la consultation 75
4.3- Etat général 76
4.4- Etat des dents de sagesse 77
4.5- Hygiène bucco-dentaire 78
4.6 Dent causale 78
4.7- Médication 81
4.8- Suites opératoires 83
CONCLUSION ............................................................................................... 89
REFERENCES .............................................................................................. 91

4
INTRODUCTION
INTRODUCTIONINTRODUCTION
INTRODUCTION
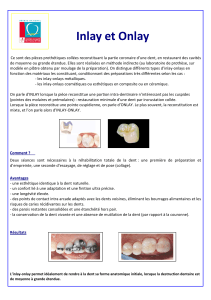
La chirurgie dentaire est, par essence, une discipline qui a pour objectif de prendre en
charge les pathologies des différentes structures orales et de maintenir les fonctions
physiologiques qui leurs sont dévolues.
De ce fait, l’odontologie dispose de techniques opératoires de plus en plus performantes
mais également de tout un arsenal thérapeutique pour faire face aux différents cas
cliniques qui peuvent se présenter à elle.
Dans cette panoplie de moyens, l’extraction dentaire simple ou chirurgicale associée à
une médication pré, per et ou post-opératoire est souvent pratiquée, surtout en Afrique.
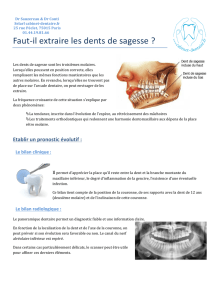
Une avulsion dentaire peut être indiquée pour diverses raisons allant des complications
de la carie et des parodonthopathies aux ectopies, voire aux incidents et accidents
induits par les dents de sagesse.
A propos de la dent de sagesse, sa venue sur l’arcade est souvent émaillée de
pathologies infectieuses, inflammatoires, mécaniques et ou trophiques.
Selon les paramètres cliniques, radiographiques ou topographiques, le praticien peut
être amené à procéder à son extraction.
Or dans la plupart des cas, la dent de sagesse surtout celle mandibulaire nécessite en
cas d’extraction, l’élimination d’obstacles muqueux, osseux et dentaires.
Quelle que soit la dextérité du praticien, l’avulsion chirurgicale d’une dent de sagesse
peut se compliquer de douleur, d’œdème, d’infection ou d’hémorragie; les deux
premières complications faisant partie des signes cardinaux de l’inflammation.
Les anti-inflammatoires stéroïdiens, non stéroïdiens, enzymatiques et les antalgiques
constituent l’essentiel de l’arsenal thérapeutique de l’odontologiste pour faire face à ces
suites opératoires et surtout pour prévenir l’œdème.
Devant les nombreuses contre-indications inhérentes à la prescription des anti-
inflammatoires non stéroïdiens, l’école de LYON a depuis une dizaine d’années mis au
point un protocole basé sur l’utilisation des anti- inflammatoires stéroïdiens ou
corticoïdes sur une courte période.
En effet les corticoïdes agissent sur toutes les composantes de l’inflammation en
s’opposant à l’action de la phospholipase A2 qui est l’enzyme catalysant la libération de

5
l’acide arachidonique à partir de la membrane cellulaire. Cet acide arachidonique joue
un rôle majeur dans l’inflammation.
C’est donc fort de ces constats que nous avons initié ce travail afin d’évaluer la
pertinence de ce protocole qui a douze ans de recul.
Nos objectifs sont:
- de répertorier les différentes suites inflammatoires après l’avulsion de la dent de
sagesse mandibulaire.
- d’évaluer l’impact des anti-inflammatoires stéroïdiens dans leur prise en charge.
Pour atteindre ces objectifs, nous ferons dans une première partie :
- des rappels anatomiques, histologiques et embryologiques au premier chapitre.
- avant d’aborder dans le second chapitre l’étude des pathologies de la dent de
sagesse.
- le troisième chapitre sera consacré au traitement des pathologies de la dent de
sagesse inférieure enclavées ou incluse.
La seconde partie de notre travail sera consacrée à une étude prospective comparative
basée sur la prescription ou non d’anti-inflammatoires stéroïdiens chez des sujets
justiciables d’extraction de la dent de sagesse inférieure incluse ou enclavée.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
 65
65
 66
66
 67
67
 68
68
 69
69
 70
70
 71
71
 72
72
 73
73
 74
74
 75
75
 76
76
 77
77
 78
78
 79
79
 80
80
 81
81
 82
82
 83
83
 84
84
 85
85
 86
86
 87
87
 88
88
 89
89
 90
90
 91
91
 92
92
 93
93
 94
94
 95
95
 96
96
 97
97
 98
98
 99
99
 100
100
 101
101
 102
102
 103
103
 104
104
 105
105
1
/
105
100%