LA PREMIERE CONSULTATION - interrogatoire : pour évaluer le

1. LA PREMIERE CONSULTATION
- interrogatoire : pour évaluer le risque hémorragique et infectieux.
Le praticien doit se renseigner sur les antécédents, les traitements en cours, les allergies.
- Examen clinique : pour poser l’indication de l’extraction.
Cet examen permet aussi de conceptualiser l’intervention et d’inscrire l’extraction dans un
plan de traitement global.
Il permet aussi d’évaluer la demande du patient ainsi que la nécessité ou non de mettre en
place une prémédication sédative.
Ces deux étapes sont indispensables et ne doivent en aucuns cas être négligées
particulièrement lors de la prise en charge en urgence.
2. L’INTERVENTION
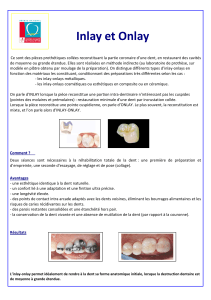
a. Bien visualiser la ou les dents à extraire
Avant toute extraction il est important de disposer d’un cliché rétro alvéolaire récent et
net. Ainsi le praticien peut évaluer les rapports avec les dents adjacentes, les éléments
anatomiques (courbures, particularités…) et la forme radiculaire. Certaines complications
per-opératoire sont prévisibles grâce à une analyse minutieuse de la radiographie pré
opératoire.
En bouche, le praticien et le patient doivent être bien positionnés afin que la visibilité
soit maximum. La luminosité doit elle aussi être bonne.
b. Désinfection buccale pré opératoire
Bain de bouche Chlorhéxidine avant tout acte chirurgicale pour les patients à haut
risque ou désinfection au Dakin® ou à la Bétadine® (attention aux allergies à l’iode !)
pour diminuer la charge bactérienne de la cavité buccale.
c. Anesthésie
Elle doit être suffisante pour couvrir toute la durée de l’intervention.
Pour éviter les douleurs, il est possible de réchauffer au préalable la cartouche. Il est
recommandé d’exercer une injection lente.
Il est possible d’utiliser de l’anesthésie de contact à appliquer au niveau choisi pour
piquer.
Loco régionale pour secteur postérieur mandibulaire
Au foramen mentonnier pour secteur antérieur.
Tubérositaire haute pour maxillaire postérieur (attention il faut un complément pour la
racine mésiale)
Locale pour le reste.
Toujours vérifier les contre indications à l’utilisation de vasoconstricteurs par rapport à
l’état de santé général.

d. Le temps muqueux
Syndesmotomie ou lambeau de pleine épaisseur.
Toujours garder contact avec la racine de la dent à extraire.
e. Le temps osseux
Pour les extractions complexes, dents difficile d’accès, dents incluses…
Réalisation de gouttière ou de fenêtre osseuse.
Fraise boule à os sur pièce à main sous irrigation.
f. Temps dentaire
Avec le davier, luxation puis avulsion de la ou des dents.
Si la dent a des racines qui ne permettent pas l’extraction de la dent par davier ou
l’élévateur, utilisation d’une fraise Zéchria chirurgicale ou flamme diamantée sur turbine
sous irrigation pour réaliser une séparation des racines.
Si il existe un problème d’accès, cela peut aussi se faire grâce à une fraise boule à os
sur pièce à main.
Attention à vérifier immédiatement que la dent a été retirée en totalité (pas d’apex
cassés…)
g. Temps alvéolaire
- Utilisation des curettes de Lucas.
- Vérifier l’intégralité des tables osseuses et contrôler l’alvéole. Dépistage et repère
éventuels de CBS, déhiscence…
- Régularisation : élimination des spicules et épines osseuses à la râpe à os et à la
pince Gouge.
- Curettage de l’alvéole : bien faire saigner pour favoriser la formation d’un caillot.
Elimination du tissu de granulation et de l’os infecté.
h. Temps gingival
Pour une bonne coaptation des berges, il est préférable de faire des points de sutures.
Toujours privilégier une cicatrisation de première intention…
Hémostase : faire serrer une compresse 15 minutes.
Hémostase locale pour patients à risque hémorragique : membrane, colle, sutures…
3. LE TEMPS POST-OPERATOIRE
Conseils :
- adapter l’alimentation
- utilisation de bains de bouche à partir de 48 h post op.
- apposition de poches de glace si risque d’œdème
- ne pas brosser sur le site…
Prescriptions :
- toujours des antalgiques en prévention de la douleur
- des antibiotiques en cas de risque infectieux, ou de modifications osseuses…
Si les douleurs persistent le patient doit revenir.
1
/
2
100%